针药并用对卒中后运动性失语患者抑郁状态的影响
2021-03-18刘刚赵淑芳师帅苏航盛国滨
刘刚,赵淑芳,师帅,苏航,盛国滨
(黑龙江中医药大学,哈尔滨 150001)
卒中后失语和抑郁是卒中病常见后遗症,我国卒中后失语症的发生率约为 40%[1],卒中后抑郁在卒中1年内发生率约为33%[2],5年内发生率约为55%[3]。有研究证实,卒中后失语症患者更易伴见抑郁状态,且抑郁状态与失语严重程度呈正相关[4]。卒中后失语症患者口语表达能力、复述、命名、阅读和书写等功能均可受到不同程度的损害,患者缺乏与人正常交流沟通能力,易产生孤独、焦虑的情绪,较易发展为抑郁状态。抑郁状态的出现使患者对卒中后的康复治疗产生消积抵触心理,延缓疾病的恢复时间[5]。本研究采用焦氏头针联合电针疗法配合盐酸氟西汀治疗卒中后失语症患者抑郁状态并与单纯盐酸氟西汀治疗相比较,现报道如下。
1 临床资料
1.1 一般资料
病例来源于2018年1月至2018年12月黑龙江中医药大学附属第二医院针灸一病房及门诊收治的诊断为卒中后运动性失语症伴抑郁状态患者,共 60例,按照随机数字表法随机分为药物组30例,针药联合组30例。两组患者性别、年龄、病程比较差异均无统计学意义(P>0.05),具有可比性。详见表1。

表1 两组一般资料比较
1.2 诊断标准
1.2.1 卒中诊断标准
西医诊断标准参照 1996年中华医学会全国第四届脑血管病学术会议制定的《各类脑血管疾病诊断要点》[6]中卒中的相关诊断标准,并经CT或MRI确诊。中医诊断标准参照全国中医药行业高等教育“十二五”规划教材,中国中医药出版社《中医内科学》[7]。
1.2.2 失语症诊断标准
参照中国康复研究中心制定的《汉语标准失语症检查法》[8],确定诊断为运动性失语症。
1.2.3 卒中后抑郁状态诊断标准
参照中国医学会精神科分会《中国精神障碍分类与诊断标准第三版(精神障碍分类)》[9]抑郁症的诊断标准。
1.3 纳入标准
①符合诊断标准,年龄 30~75岁;②意识清楚可以配合治疗者;③病程 1~180 d;④右利手;⑤签署知情同意书。
1.4 排除标准
①严重认知障碍者;②精神疾病患者;③听觉、视觉功能障碍者;④发音、构音障碍者;⑤晕针者;⑥服用抗抑郁药物者;⑦感觉性、命名性、混合性失语者。
2 治疗方法
2.1 常规治疗
采用卒中病常规治疗,给予控制血糖、调节血脂、控制血压,抗血小板、抗凝、降纤,重构微循环、营养脑神经等对症治疗,同时配合肢体、言语康复治疗。
2.2 药物组
在常规治疗的基础上,口服盐酸氟西汀胶囊治疗(礼来苏州制药,国药准字J20130010),每次20 mg,每日1次。连续治疗2个月,治疗结束后6个月进行随访。
2.3 针药联合组
在药物组治疗基础上,取焦氏头针[10]的运动区(前后正中线中点向后移0.5 cm处为上点,眉枕线和鬓角发际前缘相交处为下点,上下两点连线即为运动区),言语一区(即运动区下 2/5),精神情感区(前后正中线旁2 cm,在运动区平行前移3 cm处的血管舒缩区开始向前引4 cm长),风池穴,供血穴(在风池下2 cm,平下口唇处)。患者取坐位,患者皮肤及医者手部常规消毒。运动区、精神情感区平刺,与头皮呈 15°自上而下并行刺入15 mm,捻转 1 min,180~200转/min。言语一区采用多针刺法,中点向下平刺一针,左右旁开10 mm各向下平刺一针,进针深度15 mm,捻转1 min, 180~200转/min。风池针尖微向下,向鼻尖方向刺入20 mm,供血针尖向对侧口唇处刺入20 mm。针刺得气后,将电麻仪的两组导线分别连接同侧的风池穴(正极),供血穴(负极),采用疏波,以患者头颈前后轻微震动,且能耐受为度,30 min后拔针。每日1次,连续治疗6次,休息1 d再继续治疗,1个月为1个疗程,连续治疗2个疗程,治疗结束后6个月进行随访。
3 治疗效果
3.1 观察指标
3.1.1 卒中后失语患者抑郁问卷医院版(SADQH)[11-12]
评分范围0~63分,分数越高,抑郁程度越严重。<19分为正常;19~22分为轻度抑郁;23~26分为中度抑郁;>26分为重度抑郁。
3.1.2 汉语标准失语症检查法(CRRCAE)评分
参照李胜利中国康复研究中心制定的“汉语标准失语症检查法(CRRCAE)”的计分标准。CRRCAE评分内容包括听理解、复述、说、出声读、阅读、计算6个方面,共计20个问题[12]。CRRCAE在评价汉语失语症方面具有良好的信度和敏感度,评分可以较为客观地评价卒中后运动性失语的严重程度[13]。
3.1.3 神经功能缺损评分表(NIHSS)
对患者的神经功能进行评估,评分范围0~42分,分数越高,神经功能缺损程度越严重[14]。
3.2 统计学方法
应用SPSS25.0统计软件进行数据分析。符合正态分布的计量资料以均数±标准差表示,组间比较采用t检验;计数资料用卡方检验进行比较。以P<0.05为差异有统计学意义。
3.3 治疗结果
3.3.1 两组治疗前后及随访时SADQ-H评分比较
由表2可见,两组治疗前SADQ-H评分比较,差异无统计学意义(P>0.05),具有可比性。两组治疗后及随访时 SADQ-H评分与治疗前比较,均低于治疗前,差异具有统计学意义(P<0.01)。针药联合组治疗后和随访时SADQ-H评分均低于药物组,差异具有统计学意义(P<0.01),表明针药联合组的疗效更佳。
表2 两组治疗前后及随访时SADQ-H评分比较 (±s,分)

表2 两组治疗前后及随访时SADQ-H评分比较 (±s,分)
注:与同组治疗前比较1)P<0.01;与药物组比较2)P<0.01
组别 例数 治疗前 治疗后 随访药物组 30 25.01±4.601 21.99±4.0241) 22.17±3.3641)针药联合组 30 25.76±4.971 17.68±4.0361)2) 16.90±3.9981)2)
3.3.2 两组治疗前后及随访时CRRCAE各项评分比较
由表3可见,药物组与针药联合组患者治疗前CRRCAE评分比较,差异无统计学意义(P>0.05),具有可比性。治疗后及随访时,药物组与针药联合组各项指标评分均升高,差异具有统计学意义(P<0.01),说明两种方法治疗均有效果。药物组与针药联合组治疗后和随访时各项指标评分及治疗前后各项评分差值组间比较,阅读、复述项均无统计学意义(P>0.05),说、计算能力、听理解、出声读及总分项有统计学意义(P<0.01),说明针药联合治疗与单纯药物治疗对患者在阅读与复述等功能提升等同,而对说、计算能力、听理解、出声读及总体功能提升更具有优势。
表3 两组治疗前后及随访时CRRCAE各项评分比较 ( ±s,分)
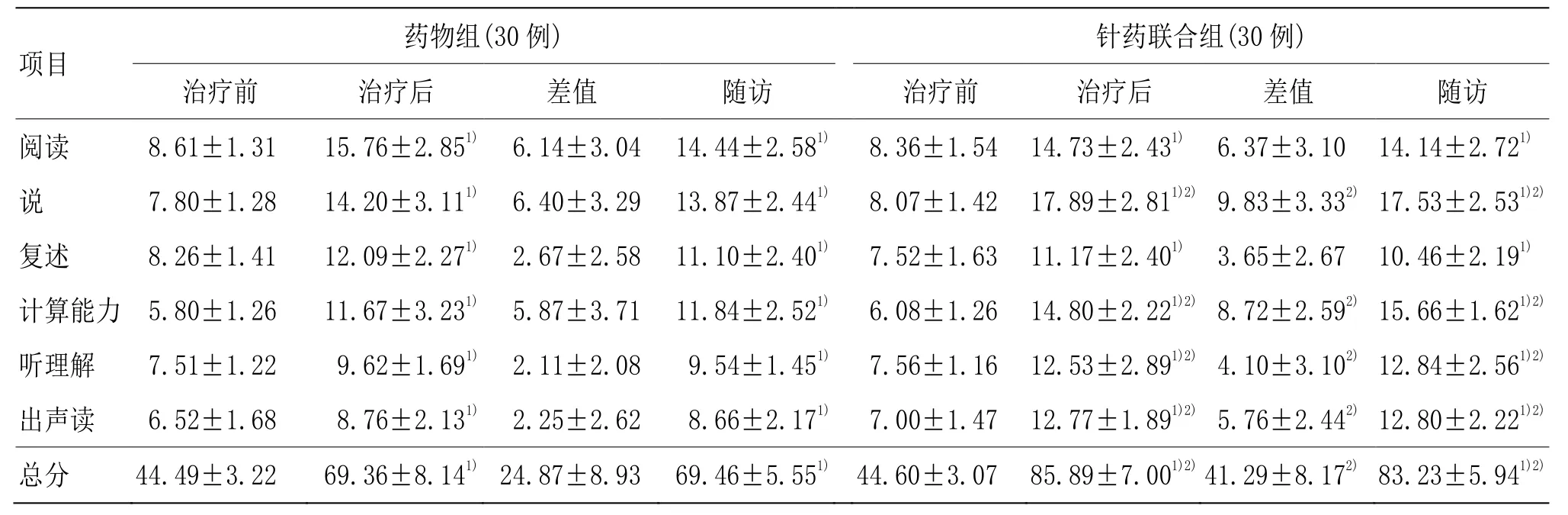
表3 两组治疗前后及随访时CRRCAE各项评分比较 ( ±s,分)
注:与同组治疗前比较1)P<0.01;与药物组比较2)P<0.01
项目药物组(30例) 针药联合组(30例)治疗前 治疗后 差值 随访 治疗前 治疗后 差值 随访阅读 8.61±1.31 15.76±2.851) 6.14±3.04 14.44±2.581) 8.36±1.54 14.73±2.431) 6.37±3.10 14.14±2.721)说 7.80±1.28 14.20±3.111) 6.40±3.29 13.87±2.441) 8.07±1.42 17.89±2.811)2) 9.83±3.332) 17.53±2.531)2)复述 8.26±1.41 12.09±2.271) 2.67±2.58 11.10±2.401) 7.52±1.63 11.17±2.401) 3.65±2.67 10.46±2.191)计算能力 5.80±1.26 11.67±3.231) 5.87±3.71 11.84±2.521) 6.08±1.26 14.80±2.221)2) 8.72±2.592) 15.66±1.621)2)听理解 7.51±1.22 9.62±1.691) 2.11±2.08 9.54±1.451) 7.56±1.16 12.53±2.891)2) 4.10±3.102) 12.84±2.561)2)出声读 6.52±1.68 8.76±2.131) 2.25±2.62 8.66±2.171) 7.00±1.47 12.77±1.891)2) 5.76±2.442) 12.80±2.221)2)总分 44.49±3.22 69.36±8.141) 24.87±8.93 69.46±5.551) 44.60±3.07 85.89±7.001)2) 41.29±8.172) 83.23±5.941)2)
3.3.3 两组治疗前后及随访时NHISS评分比较
由表4可见,两组患者治疗前NHISS评分比较,差异无统计学意义(P>0.05),具有可比性。两组患者治疗后及随访时 NHISS评分均低于治疗前,差异具有统计学意义(P<0.05),表明两种方法均有效。药物组与针药联合组患者治疗后及随访时NHISS评分组间比较,针药联合组 NHISS评分低于药物组,差异具有统计学意义(P<0.05),说明针药联合组治疗效果更优。
表4 两组治疗前后及随访时NHISS评分比较 (±s,分)

表4 两组治疗前后及随访时NHISS评分比较 (±s,分)
注:与同组治疗前比较1)P<0.05;与药物组比较2)P<0.05
组别 治疗前 治疗后 随访药物组 15.86±4.20 14.07±4.181) 14.61±2.661)针药联合组 15.37±4.44 9.60±4.321)2) 9.59±4.431)2)
3.3.4 病程、NIHSS评分、失语症状与抑郁状态的相关性分析
由表5可见,病程和治疗前后抑郁评分差值的相关指数r=﹣0.106,P=0.422>0.05,说明病程长短与抑郁改善程度无相关性,这可能与本研究的患者病程较短有关。治疗前后失语评分差值与治疗前后抑郁评分差值的相关系数r=﹣0.33,P=0.01<0.05,提示失语症状的改善会降低患者的抑郁程度。治疗前后NIHSS评分差值和治疗前后抑郁评分差值相关指数r=0.277,P=0.0322<0.05,但r值较小,相关性弱,很难说明神经功能缺损症状的改善可以降低抑郁程度,这也可能与样本量少有关。

表5 病程、NIHSS评分、失语症状与抑郁状态的相关性
3.3.5 两组不同时间SADQ-H等级分布比较
药物组和针药联合组治疗后及随访时的 SADQ-H等级与治疗前比较,差异均具有统计学意义(P<0.01),说明药物与针药联合治疗均有效果。药物组与针药联合组治疗后与随访时的 SADQ-H等级比较差异也具有统计学意义(P<0.01,P<0.05),说明针药联合组疗效优于药物组。详见表6。

表6 两组不同时间SADQ-H等级分布比较 (例)
4 讨论
卒中后抑郁(PSD)是指在卒中后出现的一系列以情绪低落、兴趣缺失为主要特征的情感障碍综合征。有研究显示,诸多危险因素均可导致PSD的发生,如神经功能缺损症状是 PSD的危险因素[15],但本研究中神经功能缺损症状对 PDS的相关性弱,很难说明神经功能缺损症状的改善可以降低抑郁程度,这也可能与样本量少有关。卒中后运动性失语与PSD的严重程度呈正相关性,在治疗效果上呈正相关性。现代医学关于PSD的发生机制体现于以下学说,原发性内源性学说,与神经递质相关;反应性机制学说,体现在生物、心理、社会等多个方面[16]。目前抑郁状态治疗以药物为主,根据抗抑郁药物作用机制选择应用[17]。当前临床对PSD的治疗主要采取药物及康复治疗[18],但其具有明显的局限性,如副作用多、价格高、依从性差等多因素都影响治疗效果[19]。
PSD在中医学属“郁证”,病位在脑,责之于肝。脑为元神之府,肝主舒畅气机,调节情志。气机紊乱,生成血瘀、痰浊等病理产物,上扰清窍,刺激脑府,则导致抑郁。从中医学论治,言语一区、风池、供血均为足少阳胆经头颈部循行之处,且与肝经互为表里,根据表里经的相互作用,针刺足少阳胆经可泄肝经有余邪气,疏通经络,调畅气机,改善情志[20]。研究显示,针灸治疗卒中后失语、抑郁与西药等效或者疗效高于西药,并且副作用小,价格低,还可以改善卒中后的其他神经功能缺损症状,提高患者日常生活质量[21]。
PSD、卒中后运动性失语的损伤部位主要在额叶情感区和优势半球的额下回后部(Broca区),即运动性语言中枢。此外,人体记忆和情感与优势半球的边缘系统密切有关,以上部位损害将导致卒中患者出现情绪低落等心理障碍。焦氏头针即以此为理论依据,针刺言语一区及情感区,有助于激活 Broca区梗死范围外残留的语言区,增加梗死区血流量,改善脑代谢[22];有助于调节下丘脑和边缘系统的情绪环路,提高 5-羟色胺能神经元兴奋性,促进神经递质释放增加,通过神经递质代谢及神经反射联系作用于全脑及周身以改善抑郁[23]。电针针刺项部风池、供血穴,使脉冲电流经脊髓网状束到达脑干上行网状激动系统激活大脑细胞,增高皮质兴奋性,起到醒神益智的作用;电针疗法使项部肌肉收缩,加快椎动脉向脑部的供血,改善脑循环,促进脑代谢,调节抑郁状态[24]。
综上所述,焦氏头针联合电针疗法配合盐酸氟西汀治疗可显著改善卒中后运动性失语患者抑郁状态,改善患者说、计算能力、听理解、出声读等语言功能和神经功能缺损症状,治疗时无严重不良反应事件发生,适宜临床应用。但本研究样本量小,对年龄、病程、干预方式等偏倚因素控制不足,还需进一步规范试验方法及增加样本量。
