近端胃大部切除与全胃切除对贲门癌患者近远期预后的影响对比
2021-03-11尹锋原阳县人民医院普外科河南原阳453500
尹锋(原阳县人民医院普外科,河南 原阳453500)
贲门癌属于特殊胃癌类型,具有独特的临床表现及解剖组织学特性,该病发生于胃贲门部,该处淋巴网极为丰富,导致贲门癌极易出现淋巴转移,对术后患者生存情况造成严重影响[1]。外科手术是贲门癌首选治疗手段,现阶段主要流行术式为近端胃大部分切除术(PG)和全胃切除术(TG),能够切除癌变组织,延长生存期[2]。而临床针对两种术式治疗对患者预后影响一直存在争议。基于此,本研究旨在探讨贲门癌患者采取PG与TG治疗对其近远期预后的影响。报道如下。
1 资料与方法
1.1 一般资料选取2016年3月~2017年3月我院收治的83例贲门癌患者,将其中接受近端胃大部分切除术的41例患者纳入A组,将接受全胃切除术的42例患者纳入B组。A组中男27例、女14例;年龄49~70(59.47±7.13岁);肿瘤直径3.8~5.2(4.46±0.63)cm;TNM分期:Ⅰ期7例、Ⅱ期13例、ⅢA期14例、ⅢB期7例。B组中男26例、女16例;年龄49~69(59.17±7.18)岁;肿瘤直径3.8~5.2(4.49±0.65)cm;TNM分期:Ⅰ期8例、Ⅱ期14例、ⅢA期15例、ⅢB期5例。两组一般资料比较,无显著差异(P>0.05),具有可比性。
1.2 纳入与排除标准(1)纳入标准:①经影像学检查并经病理确诊;②临床资料完整;③肿瘤处于胃与食管交界齿状线下缘2cm内。(2)排除标准:①合并其他肿瘤者;②精神异常者;③无法随访者;④严重器官功能衰竭者。
1.3 方法
1.3.1 A组采用PG治疗。全麻后,经患者左胸后外侧入路,切口做于左胸壁第7肋间,随后进入胸腔,自食管至左侧下肺静脉进行游离,打开膈肌,充分游离胃部,确定病变位置,在病变组织上、下5cm左右做切除术,并于腔镜下将食管及残胃相吻合;根据D2根治术,将对应淋巴结进行清扫,抵达第2站,完成对应淋巴结范围清扫,结束后止血缝合,行常规引流。
1.3.2 B组采用TG治疗。全麻后,经腹部剑突上缘2cm做切口起点,顺正中线往下,绕过脐部至脐下3cm处为切口终点。根据D2根治术,对淋巴结第2站进行清扫,少数患者清扫至第3站;随后于贲门口处行食管空肠Roux-en-Y吻合术,游离胃结肠,结扎脾胃韧带,并切除胃大弯与脾门处淋巴结;随后对胃小弯进行游离,将胃左动脉做结扎处理,并清扫血管动脉周围淋巴结,最后将全胃切除,行Roux-en-Y吻合术,常规置引流管。
1.4 临床观察指标(1)手术指标:记录两组术后出血量、手术时间、术后排气时间、住院时间及术后3天引流量;(2)术后并发症:记录两组出现肠梗阻、吻合口瘘、反流性食管炎、腹腔积液、膈下囊肿的发生情况;(3)远期生存率:通过随访,记录两组患者术后1年、2年、3年生存率。
1.5 统计学处理采用SPSS 24.0统计学软件进行数据处理,计量资料以±s表示,采用t检验,计数资料用例(百分率)表示,采用χ2检验,P<0.05为差异具有统计学意义。
2 结果
2.1 两组相关手术指标比较 两组术后出血量、手术时间、术后排气时间、住院时间、术后3天引流量比较,无显著性差异(P>0.05)。见表1。
2.2 两组术后并发症比较两组肠梗阻、吻合口瘘、腹腔积液、膈下囊肿发生情况比较,无显著性差异(P>0.05);B组反流性食管炎发生率低于A组,差异有统计学意义(P<0.05)。见表2。
表1 两组相关手术指标比较(±s)
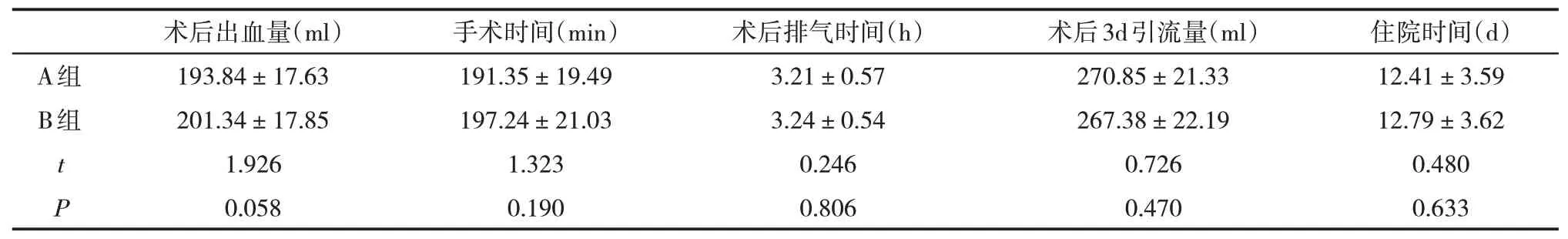
表1 两组相关手术指标比较(±s)
A组B组t P术后出血量(ml)193.84±17.63 201.34±17.85 1.926 0.058手术时间(min)191.35±19.49 197.24±21.03 1.323 0.190术后排气时间(h)3.21±0.57 3.24±0.54 0.246 0.806术后3d引流量(ml)270.85±21.33 267.38±22.19 0.726 0.470住院时间(d)12.41±3.59 12.79±3.62 0.480 0.633

表2 两组术后并发症比较[n(%)]
2.3 两组患者远期生存率比较两组术后1年、2年生存率比较,无显著性差异(P>0.05);但B组术后3年生存率高于A组,差异有统计学意义(P<0.05)。见表3。

表3 两组患者远期生存率比较[n(%)]
3 讨论
贲门癌属于常见肠胃癌症的一种,是位于喷部位发生恶性肿瘤病变[3]。现阶段,临床公认贲门癌治疗最有效的方式为外科手术,根据胃切除范围分为TG和PG治疗,但临床对于贲门癌手术治疗时胃切除范围一直存在争议[4]。
研究表明[5],影响贲门癌生存率的主要因素与癌细胞淋巴结转移、治疗方法、癌细胞浸润程度有关,而淋巴结转移及癌细胞浸润现象在入院前基本已经发生,故手术方式成为影响贲门癌患者预后关键因素。有部分学者认为,对于贲门癌患者,TG手术较为适合,可尽量扩大手术切除面积,并对周围淋巴彻底清扫提升患者生存期[6]。也有学者认为,TG治疗较为复杂,创伤较重,术后恢复慢,易引起多种并发症影响术后恢复[7]。本研究结果显示,两组手术各指标、并发症发生率及术后1年、2年生存率对比未见显著差异,表明TG、PG均为贲门癌有效治疗手段,切除肿瘤,能够延长患者生存期。分析其原因在于,TG治疗淋巴结清扫更为彻底,能够避免病灶发生转移,且吻合简单,无再次手术隐患;但该术式同时也将患者储存食物空间缩小,可能会引起术后消化道功能丧失,影响术后恢复。而PG胃部切除少,可加快患者消化功能恢复,对于患者而言,创伤较小。本研究结果显示,B组术后反流性食管炎发生率低于A组,表明TG手术能够降低反流性食管炎发生情况。分析其原因在于,贲门部存在高压区域,其能够抑制胃内容物发生反流,而PG手术会切除高压区,保留幽门,因此在胃排空时,极易出现反流现象,导致反流性食管炎发生,影响患者预后恢复[8]。本研究结果显示,B组3年生存率高于A组,表明TG能够提高贲门癌患者远期生存率。分析其原因在于,贲门癌周围存在丰富淋巴组织,使癌细胞发生播散及转移更为方便,PG术后无法保障能够彻底清扫腹腔内淋巴结,尤其患者达到中、晚期时,若不实施TG治疗,无法彻底对周围淋巴组织进行清扫,导致残留病灶发生胃癌转移,对远期预后带来影响,使远期生存率降低。而TG治疗可最大限度避免上述不利情况,提高远期生存率。
综上所述,TG、PG治疗贲门癌均有一定临床疗效,但TG能够降低术后并发症的发生,延长患者远期生存率,改善远期预后。
