超声引导下经皮肾穿刺活检术后出血并发症及原因分析
2021-03-09谭炳超
谭炳超
(佛山市南海区人民医院超声科 广东 佛山 528200)
肾穿刺活检术是临床较为常用的检测手段,可通过肾组织的直接获取进行相应的病理检查,以此明确其病理性质,对疾病的诊治及预后均具有重要的应用价值。在实际应用中,传统的肾穿刺活检术通常具有盲目性大、穿刺成功率低等应用缺陷[1],因此,临床多在超声技术的引导下实施相应的肾穿刺活检措施,通过超声技术的精确引导促进其穿刺成功率及安全性的有效提升,对其病理检测的准确性具有重要的临床意义。但穿刺活检作为一种有创性检查方式,仍伴有一定的并发症发生风险,其中以穿刺后出血这一症状最为常见[2],对活检患者的身心健康均造成了一定影响。在此,本文纳入了2017年1月—2019年12月在我院行超声引导经皮肾穿刺活检术的60例患者资料,对其术后出血并发症及相应的危险因素进行了统计与分析,现总结如下。
1 资料及方法
1.1 资料
回顾性分析2017年1月—2019年12月在我院行超声引导经皮肾穿刺活检术的60例患者资料,其中男性34例,女性26例,年龄在26~59岁,平均(48.6±7.2)岁,紫癜性肾炎11例、IgA肾病9例、糖尿病肾病8例、高血压肾病损伤7例、系膜增生性肾小球肾炎6例、缺血性肾病3例、膜性肾病4例、毛细血管内增生性肾炎4例、乙肝相关性肾炎4例、狼疮肾炎4例。
纳入标准:(1)经过术前体检,符合经皮肾穿刺活检适应症;(2)患者及家属均充分知情且自愿参与。
排除标准:(1)存在凝血功能障碍的患者;(2)配合度较差以及无法正常沟通的患者。
1.2 检测方法
1.2.1术前检查 对患者血小板计数以及凝血酶原指标进行检测,充分了解其有无出血倾向,同时检查其肌酐清除率、血肌酐及尿素氮指标,以此掌握其肾功能情况,并通过B超等影像学技术了解患者肾的大小、位置以及活动度等信息。
1.2.2穿刺操作 指导患者取俯卧位,上肢高举过肩自然平放,头部侧斜,保持呼吸平静,以其右肾下极外侧皮质最厚处为穿刺点,将其肾区位置适当垫高,以此减少肾部的移动。随后注入1%~2%的利多卡因(国药准字H42021839;湖北天圣药业有限公司)进行局部麻醉。麻醉生效后,在超声探头的引导下进行穿刺,当针尖到达肾周围脂肪囊筋膜且穿过肾包膜时,叮嘱患者注意屏气,随后于右肾下1/3处将肾组织快速取出,并在拔针后对穿刺进行紧压,随后采用无菌纱布进行包扎,确定无误后送回病房监护。
1.2.3术后处理 叮嘱患者卧床休息24 h,同时多饮水,注意腰部情况及尿液颜色变化,避免凝血块梗阻尿路的情况发生,并适当给予抗生素和止血药进行治疗。
1.3 观察指标
(1)统计本次患者的出血并发症情况。(2)进行术后出血并发症的单因素分析。(3)对本次术后出血并发症的危险因素进行多因素分析。
1.4 统计学分析
数据采用SPSS 21.0统计学软件分析处理,计数资料采用率(%)表示,行χ2检验,计量资料用差(±s)表示,行t检验,P<0.05为差异有统计学意义。
2 结果
2.1 本次出血并发症统计
本次纳入的60例活检患者中,其活检成功率为100%,术后共有28例患者出现出血并发症,其发生率为46.7%,其中肾周或包膜下血肿14例、肉眼血尿12例、腹腔血肿2例。
2.2 术后出血并发症的单因素分析
本次出现术后出血的28例患者,其在穿刺长度、穿刺次数、肾实质厚度以及肾功能情况等方面存在显著的差异(P<0.05),见表1。
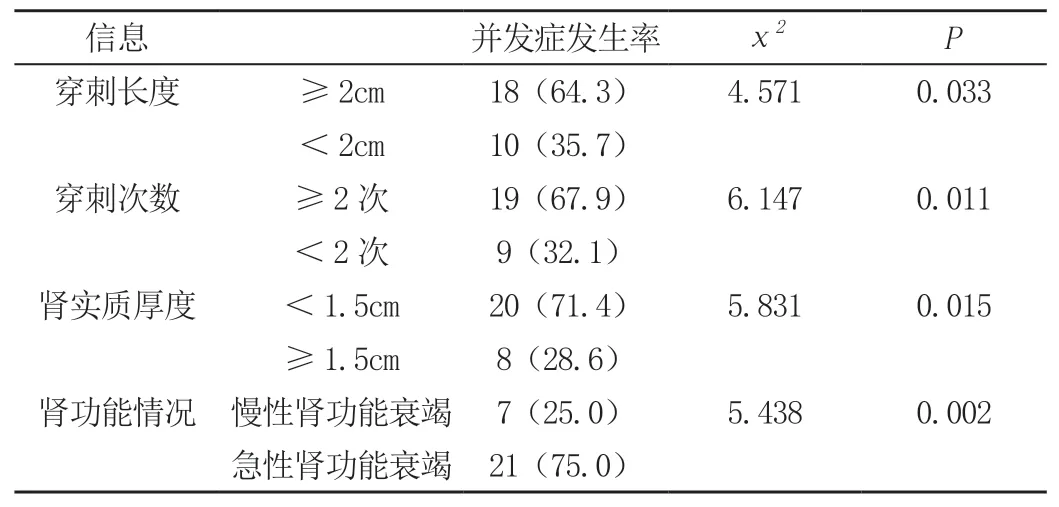
表1 术后出血并发症的单因素分析[n(%),n=28]
2.3 出血并发症的多因素分析
经Logistic回归分析可知,穿刺长度≥2 cm、穿刺次数≥2次、肾实质厚度<1.5 cm以及急性肾功能衰竭均是导致活检术后出血并发症的独立危险因素(P<0.05),见表2。

表2 多因素分析
3 讨论
目前,超声引导下经皮肾穿刺活检已成为临床公认的肾疾病检测方式,该技术可依据患者的实际情况对穿刺位置及角度进行精确的调整,大大保证了穿刺操作的准确性,对其成功率及安全性的提升具有积极的应用价值[3]。但在实际应用中,患者在经过穿刺操作后往往可引起一定的并发症风险,对其下一步诊治工作的开展产生了较大的不良影响。据相关研究表明,肾活检并发症的发生多是由出血等原因造成,而出血是肾活检患者最为常见的术后并发症之一[4],在本次的研究结果中发现,本文纳入的60例活检患者中,其活检成功率为100%,术后共有28例患者出现出血并发症,其发生率为46.7%,其中肾周或包膜下血肿14例、肉眼血尿12例、腹腔血肿2例。
在出血并发症的原因分析中发现,本次出现术后出血的28例活检患者,其在穿刺长度、穿刺次数、肾实质厚度以及肾功能情况等方面存在显著的差异(P<0.05),此外经Logistic回归分析可知,穿刺长度≥2 cm、穿刺次数≥2次、肾实质厚度<1.5 cm以及急性肾功能衰竭均是导致活检术后出血并发症的独立危险因素(P<0.05)。在此,本文对其危险因素进行了分析:(1)穿刺长度:人体肾脏内的血管通常较为丰富,若穿刺后一次性取出的肾组织较长(≥2 cm),其穿刺深度可直达肾髓质,极可能引起肾脏的穿透性损伤,从而导致血尿等出血并发症的出现,是引起肉眼血尿的重要因素之一[5]。对此,临床需保证活检操作的穿刺长度,以此降低出血的发生风险。(2)穿刺次数:穿刺作为一种创伤性操作,随着穿刺次数的增加,其肾组织损伤机会也会随之增大,大大增加了术后出血的发生风险[6]。因此,在进行穿刺过程中,需严格执行精确化操作,尽量减少其穿刺次数。(3)肾实质厚度:肾实质作为肾小球分布密度最高的部位,通常是肾活检进行穿刺取材的重要位置[7],因此,肾实质厚度对其穿刺角度及次数的调整均具有重要的影响。若患者肾实质较薄,则极易导致肾穿通伤的产生,具有较高的出血风险。对此,在穿刺过程中需向外下对其引导方向进行轻微改变(10°~20°),加大穿刺针走行于肾皮质的距离,在斜角进针的情况下获取更多的肾小球,同时减少肾穿通伤的发生,降低其肉眼血尿的发生概率[7]。(4)肾功能情况:通常情况下,急性肾功能衰竭患者体内的小分子毒素较多,对其血小板功能造成了较大影响,一定程度上抑制了患者的凝血因子活性[8],从而引起术后出血情况的产生。对此,临床需加强术前评估,全面掌握其肾功能情况,以此控制其术后出血风险。
综上所述,穿刺长度、穿刺次数、肾实质厚度以及肾功能情况均是导致经皮肾穿刺活检患者术后出血的重要危险因素,针对以上情况,临床需加强术前评估、术中操作精细度以及术后观察等流程,以此降低患者的术后出血并发症风险。
