介入综合治疗Cockett综合征伴急性左下肢深静脉血栓形成
2021-03-08杨孔武穆茂媛石荣书
利 峰, 杨孔武, 穆茂媛, 石荣书
Cockett综合征也称髂静脉受压综合征,引起左下肢静脉回流障碍、静脉压力升高,继而出现深静脉血栓形成(deep venous thrombosis,DVT)、慢性静脉瓣功能不全等严重并发症[1]。重视对Cockett综合征引起的髂静脉梗阻处理,对下肢DVT疗效、血栓形成后综合征(post-thrombosis syndrome,PTS)发生至关重要。本研究采用导管接触溶栓(catheter directed thrombolysis,CDT)、手 动 抽 吸 血 栓 清 除(manual aspiration thrombectomy,MAT)、球囊扩张闭塞/狭窄段或支架植入等联合治疗Cockett综合征伴急性左下肢DVT患者,取得满意效果,现总结报道如下。
1 材料与方法
1.1 临床资料
回顾性分析2017年1月至2020年1月遵义医科大学附属医院收治的70例Cockett综合征伴左下肢DVT患者临床资料。其中男31例,女39例,平均年龄(54.4±16.2)(16~88)岁;均以下肢肿痛就诊,起病时间<2周。全部患者术前均完善下肢静脉彩色超声、D-二聚体、血常规等检查,对临床不能除外肺动脉血栓栓塞患者完善肺动脉CTA检查。记录患者膝关节上下15 cm大小腿周径。Cockett综合征经下肢深静脉顺行造影诊断,对足背静脉造影股髂静脉未显影者采用经腘静脉穿刺造影,以左髂总静脉受压狭窄>50%、盆腔可见多发侧支形成为参考标准,全部患者均符合Cockett综合征诊断标准[2]。参照相关专家共识除外抗凝、溶栓治疗禁忌证[3],患者签署手术知情同意书。
1.2 介入综合治疗
患者俯卧位,经右股静脉置入下腔静脉滤器(先健科技深圳公司)[4];左腘静脉穿刺成功后植入8 F血管鞘(美国Cook公司),送入超滑导丝、单弯导管(日本Terumo公司),两者配合插管至髂静脉作造影,进一步了解血栓情况,判断髂总静脉狭窄/闭塞情况;送入导丝探查狭窄/闭塞段髂静脉,交换送入加硬导丝,经交换导丝送入8 mm×80 mm球囊导管(意大利Invatec公司)于髂静脉病变段扩张,使流出道部分开通;退出球囊导管后送入单弯导管,以造影图像作为参照缓慢退单弯导管,退管过程中经单弯导管于血栓段灌注尿激酶30万U局部溶栓,10 min后经鞘管送入抽吸装置[8 F导引导管(美国Cordis公司)尾端连接20 mL注射器],由血栓远心段开始逐渐向近心段手动抽吸,其间根据抽吸血栓难易程度,可适时经8 F导引导管注入稀释后碘海醇对比剂显示残留血栓,若血栓不易抽吸或抽吸完全后,经导引导管送入加硬导丝至下腔静脉,经导丝先后用8 mm×80 mm、10 mm×40 mm、12 mm×40 mm球囊导管于髂静脉病变段逐级扩张(6~11 atm)2~3 min,每个部位先后扩张2次;撤出球囊导管与导丝,复查造影了解残留血栓和髂静脉狭窄情况,对扩张后残余狭窄>30%、局部无新鲜血栓患者,参照髂外静脉直径和最大球囊导管直径选择相应髂静脉支架(美国ev3公司)予以植入,支架两端超出病变段1 cm[3];对股髂静脉残留部分血栓患者给予对比剂示踪抽吸至血栓不易抽出,术后经左足背静脉输注尿激酶30万U/12 h溶栓,连续3~7 d,尿激酶总量不超过420万U。术后穿刺点局部加压包扎。
全部患者诊断明确后即予低分子量肝素5 000 U皮下注射(12 h/次),每天复查凝血功能、血常规,结合介入术后造影表现、患肢消肿情况调整尿激酶剂量。经外周溶栓过程中若出现小出血事件,则停用尿激酶或减少用量,根据出血情况、患肢消肿情况,结合凝血功能、血常规结果确定是否继续溶栓治疗。根据患肢消肿情况及有无出血事件发生,2~7 d后复查下肢静脉顺行造影,根据造影表现决定是否回收下腔静脉滤器[4]。出院后口服利伐沙班(20 mg/d)3~6个月,同时穿戴个性化医用弹力袜,6个月后口服阿司匹林(100 mg/d)1年。
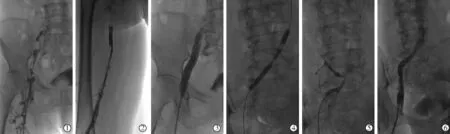
图1 介入综合治疗Cockett综合征伴急性左下肢DVT患者影像
1.3 疗效评价和随访
疗效评价指标包括术中失血量、血栓清除率、住院时间、手术相关并发症、患肢周径差和髂静脉通畅率。血栓清除分级[5]:清除血栓>95%为Ⅲ级,清除血栓50%~95%为Ⅱ级,清除血栓<50%为Ⅰ级,血栓清除达Ⅱ~Ⅲ级为临床成功。患肢周径差:患肢膝关节上下15 cm处治疗前和治疗后24 h缩小的值。
术后1、3、6个月随访,以后每6个月随访。记录患者临床症状并复查下肢静脉彩色超声,必要时复查下肢静脉顺行造影。6个月后评估是否发生PTS[6]。
1.4 统计学方法
采用SPSS 23.0软件对数据进行统计学分析。计量资料以均数±标准差(±s)表示,两组间远期通畅率比较用Fisher检验,P<0.05为差异有统计学意义。
2 结果
70例患者均成功置入临时性下腔静脉滤器并成功回收。单纯球囊扩张重建髂静脉48例,球囊扩张联合髂静脉支架植入22例(图1)。介入综合治疗后51例残留部分血栓,接受尿激酶60万U/d溶栓,总量(257.64±86.85)万U,平均溶栓治疗4 d。术后即刻血栓清除Ⅲ级38例,Ⅱ级32例,Ⅰ级无,临床成功率100%。术中平均失血量(165.2±9.5)mL,平均住院时间(8.4±1.4)d;术中未发生心律失常、血管破裂等与操作相关并发症,术后1例出现肉眼血尿,3例腘静脉穿刺处血肿形成,经处理24 h后缓解;未发生对比剂相关性肾病,无症状性肺栓塞和死亡患者;术后患肢周径差与术前相比显著减小[(4.21±2.45)cm对(8.11±2.02)cm,P<0.05],患肢明显消肿,见表1。所有患者平均随访13(6~36)个月,单纯球囊扩张组、球囊扩张联合支架植入组分别发生PTS 8例(16.7%,8/48)、1例(4.5%,1/22)(P=0.153),闭塞/狭窄3例(6.3%,3/48)、1例(4.5%,1/22)(P=0.627),两组间差异均无统计学意义,无患者死亡。

表1 患者临床资料
3 讨论
研究显示,66%普通人群下肢静脉造影可见髂静脉受压表现,受压程度>25%[7]。但并非髂静脉受压即可诊断Cockett综合征,关于其诊断和干预指征尚无明确定论。左下肢DVT与髂总髂静脉受压程度密切相关,髂总静脉直径每减少1 mm,DVT概率系数即增加1.68倍[8],成为较常见病因之一。一项综合研究报道显示,左下肢DVT纳入患者中左髂静脉均不同程度受压,发生率高达100%[9]。多数学者将以下3点作为诊断Cockett综合征重要参考指标[10]:①下肢静脉回流障碍引起症状;②髂静脉狭窄>50%;③狭窄近心段与远心段压力差>1.5 mmHg(1 mmHg=0.133 kPa)。其中狭窄程度为最重要诊断指标。本研究患者均参照上述诊断标准予以诊断,并作为介入干预重要指征。
Cockett综合征根本病因是髂静脉受到机械性压迫,髂静脉狭窄程度>50%时有外伤、手术等需长时间卧床诱因,则导致下肢DVT概率明显增加,且以股髂静脉血栓形成为主[11]。治疗首要任务是清除血栓、减轻血栓负荷,血栓清除过程中有血栓脱落致肺栓塞风险。有文献报道认为左髂总静脉狭窄能阻止较大血栓脱落,是“天然屏障”,CDT治疗时可不置入下腔静脉滤器[12-14]。本研究中除了行即时CDT,还行MAT、球囊扩张及支架植入治疗,这些操作引起血栓脱落和致命性肺栓塞风险高于单纯CDT治疗,且患者就诊时间均在2周内;术中部分患者造影证实血栓已蔓延至下腔静脉下段,脱落风险极大,血栓抽吸过程有血栓脱落至滤器;因此认为对Cockett综合征伴急性混合型、中央型下肢DVT患者,除抗凝、CDT治疗外,若同期行MAT、球囊扩张和或支架植入治疗,建议应用下腔静脉滤器。
介入导管清除血栓主要包括CDT、MAT和药物机械联合清除血栓(pharmacomechanical thrombectomy,PMT)。CDT与单纯抗凝相比可更快溶解血栓,缩短溶栓治疗时间,减少溶栓药物用量,同时PTS发生率明显降低[15],但溶栓时间延长潜在出血风险较大[16]。MAT通过手动负压装置与大腔导管相连对血栓抽吸,简单易行、费用低,对急性期、亚急性期下肢DVT安全可靠,疗效确切,可在短时间内减轻血栓负荷,提高血栓清除率,缩短治疗时间,降低出血事件发生率[17-18]。PMT主要依赖AngioJet血栓清除系统,费用昂贵,临床应用受限。本研究在清除血栓过程中先用8 mm球囊扩张靶血管,不仅可改善流出道,还对局部血栓起到“挤压”“松解”作用,再用单弯导管沿松解的血栓段脉冲式缓慢推注高浓度尿激酶溶栓,由于静脉回流相对受阻,增加了溶栓药物与血栓接触时间,相当于一短时间CDT,可起到“浸软”血栓作用,并提高溶栓速度、减少溶栓药物用量、降低出血事件发生率、缩短血栓抽吸时间。手动负压抽吸装置由20 mL注射器连接8 F导引导管组成,结构简单、价格低廉;8 F导引导管弯头可360°旋转,确保术者在抽吸过程中实现每一部位血栓全覆盖,提高血栓清除率;血栓抽吸由远心段向近心段进行,这样顺血流方向利于流入道开通,避免血栓抽吸后短时间内因流入道无血液流入又形成新的血栓;抽吸过程有明确阻力后再带负压,可减少血液丢失;抽吸至注射器内血液勿再推入血管腔,减少导引导管摆动,尽可能避免发生溶血反应;抽吸后期因血栓减少抽吸相对困难时,可使用适量对比剂经导引导管缓慢推注以显示血栓部位,并及时调整导管头方向对血栓进行精准抽吸,这样不仅能提升血栓清除率,还可减少抽吸时血液丢失。
本研究中MAT术均获成功,与文献报道相符[17-19],即刻造影提示血栓清除Ⅲ级38例(54.2%),Ⅱ级32例(45.8%),Ⅲ级血栓清除低于文献报道;术中失血量(165.2±9.5)mL,住院时间(8.4±1.4)d,与文献报道相比失血量相对较多,住院时间相对较长[18-19]。出现上述差距原因,考虑与早期操作不熟悉、血栓位置特殊、追求完全清除血栓、血栓形成时间及病例选择有关。术后1例出现肉眼血尿,考虑与抽吸血栓时溶血有关,经补液水化、碱化尿液等处理血尿消失,3例腘静脉穿刺处血肿形成,与局部压迫不够和患肢制动等有关,停用尿激酶、重新加压包扎处理后逐渐缓解,未影响抗凝、溶栓治疗。术后患肢周径差与术前相比显著减小[(4.21±2.45)cm对(8.11±2.02)cm],患肢明显消肿。
尽快减轻血栓负荷、清除血栓是Cockett综合征伴急性左下肢DVT治疗的首要任务,同时解除病变段血管腔内粘连、保持病变段血管长期通畅是减少PTS发生的关键[20]。本研究在减轻血栓负荷、清除血栓同时,对左髂总静脉予以球囊扩张成形,扩张后即刻造影狭窄>30%予以支架植入[3];结果显示单纯球囊扩张与联合支架植入后髂总静脉远期通畅率、PTS发生率差异无统计学意义,考虑与病程短、血栓形成原因相对单一及病例数少有关,但仍需大宗数据支持。
本研究不足之处:单中心回顾性资料、未采用随机和盲法,可能有潜在偏倚;PTS病程较长,但随访时间相对较短,随访中部分患者症状表现可能不完全,可能对PTS发生率统计有偏倚;Cockett综合征患者是否均需应用预防性滤器,尚需多中心随机对照研究进一步验证。
综上,CDT、MAT、球囊扩张闭塞/狭窄段或支架植入综合治疗Cockett综合征伴急性左下肢DVT患者微创安全,疗效满意,治疗费用相对较低,可推广应用。
