鼻中隔非霍奇金淋巴瘤一例
2021-03-05梁丰丽高艳艳
梁丰丽,高艳艳
患者女,26岁,因“间断鼻塞头痛10年余,加重10 d”就诊于甘肃省人民医院。患者自述10年前感冒后出现双侧鼻塞,伴有头痛、头晕,就诊于秦安县人民医院予以药物口服后症状减轻,之后上述症状间断发作,患者未予重视,10 d前上述症状加重,伴有发热,最高达39℃。体重近期无变化。行前鼻镜检查示:双侧鼻腔脓性分泌物。CT平扫:鼻中隔见类圆形软组织密度影,大小约2.4 cm×2.1 cm,呈膨胀性生长,邻近骨质吸收变薄,内密度均匀,边界清晰,CT值约50 HU(图1A、B),增强扫描病灶呈轻度强化(图1C),影像诊断为良性囊肿。MRI平扫:病灶呈短T1、等T2信号影,短TI反转恢复(short TI inversion recovrey,STIR)序列压脂呈明显低信号(图1D~F),影像诊断为脂肪瘤。MRI平扫:病灶呈短T1、等T2信号影,Dixon压脂呈稍高信号(图1G),DWI呈低信号(图1H),影像诊断为黏液囊肿合并感染。行鼻内镜下鼻腔肿物切除术,术中见肿物呈囊性改变,质地软,切开囊壁吸出囊液后,见硬腭呈大小约2 cm×2 cm的凹陷。病理检查可见大量组织细胞、淋巴细胞和浆细胞(图 1I)。免疫组化结果:CD45(+)、CD3(+)、CD20(灶+)、CD4(散在+)、CD8(+)、CD38(灶+)、CD138(灶+)、EMA(上皮细胞+)、Ki67(75%)。病理诊断:非霍奇金淋巴瘤(non-Hodgkin's lymphoma,NHL;T细胞)。术后随访6个月患者病情控制良好,无明显不适。
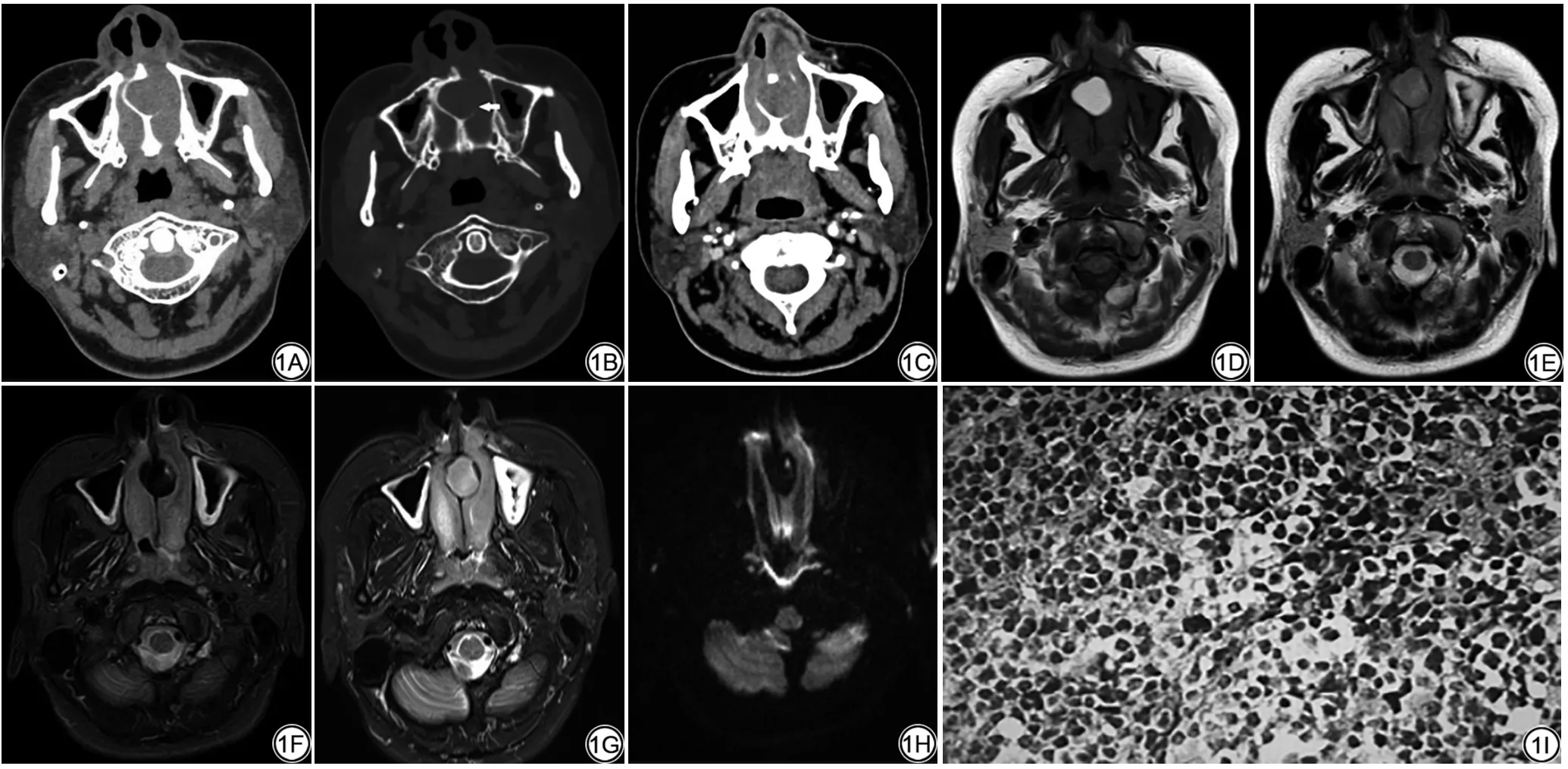
图1 患者女,26岁,确诊非霍奇金淋巴瘤。A、B:CT平扫示鼻中隔类圆形软组织密度影,内密度均匀,呈膨胀性生长,邻近骨质吸收变薄(白箭);C:CT增强示病灶呈轻度强化;D、E:MR平扫示病灶信号均匀,呈短T1、等T2信号;F:STIR压脂呈明显低信号;G:Dixon压脂呈稍高信号;H:DWI呈低信号;I:病理图示可见大量组织细胞、淋巴细胞和浆细胞,部分细胞核形欠规则,深染(HE×400)Fig.1 A 26-year-old female patient was diagnosed with non-Hodgkin's lymphoma.A,B:CT plain scan showed round soft tissue density shadow in nasal septum,with uniform internal density and expansive growth,and bone absorption and thinning near the nasal septum(white arrow).C:Enhanced CT showed mild enhancement.D,E:MR plain scan showed that the signal intensity of the lesion was uniform,showing short T1 and equal T2 signals.F:STIR fat pressure was obviously low signal.G:Dixon fat pressure was slightly high signal.H:DWI showed low signal.I:Pathological examination showed a large number of histiocytes,lymphocytes and plasma cells,and some of the nuclei were irregular and hyperchromatic(HE×400).
讨论NHL是起源于淋巴结和淋巴组织的免疫系统恶性肿瘤。头面部是结外NHL的好发部位,最常见的是韦氏淋巴环,其次为鼻腔、鼻旁窦、涎腺,而原发于鼻中隔者罕见[1-2]。原发性鼻腔淋巴瘤早期症状不典型,甚至无特殊临床表现,易与其他疾病混淆,加之鼻中隔肿物位置隐蔽,早期容易漏诊误诊,延误最佳治疗时机。因此,充分认识NHL的影像学表现,提高早期诊断水平十分必要。
NHL通过免疫组织化学可分为T细胞、B细胞及NK-T细胞三种类型。本例免疫组化证实为NHL(T细胞型)。NHL的发病原因尚不明确,应是多种因素共同作用的结果,其中免疫功能异常和病毒感染为主要发病因素。B细胞型淋巴瘤多发生于鼻窦,常见于西方国家。T细胞型淋巴瘤在亚洲及南美洲国家中更常见,病变多局限于鼻腔,相比于B细胞型淋巴瘤,前者发病年龄较轻,更多见于女性。NK-T细胞型淋巴瘤则与EB病毒感染密切相关[3-4]。本病好发于成年人,临床病程较长,首发症状以鼻塞多见,常伴有鼻出血、局部黏膜溃疡等。随着疾病进展可侵犯邻近组织和器官,表现为耳鸣、听力下降、咽痛、声嘶,常可见肿大的颈部淋巴结。本例为26岁女性,符合T细胞淋巴瘤的发病特征,且临床表现为间歇性鼻塞,与文献报道相符合。
综合文献[3-6],鼻中隔淋巴瘤主要CT表现为:(1)病灶多发生于鼻腔前部,易累及鼻前庭、鼻翼、鼻背及邻近面部软组织,病灶沿鼻腔壁弥漫浸润生长,双侧可同时受累。(2)CT表现,常呈等密度,一般密度较均匀,当与周围炎性黏膜和分泌物分界不清时,可呈斑片状低密度影,增强扫描呈轻到中度强化。(3)早期主要循自然窦道生长,表现为一种膨胀性生长方式,多为筛孔状、虚线状或虫蚀样骨质吸收,无骨质破坏或少数局部轻度骨质破坏。(4)MRI表现:各序列通常为中等信号强度,信号相对均匀,部分病变内可表现为弥散受限。本例影像学表现为局限于鼻中隔的等密度肿块,密度较均匀,呈膨胀性生长,邻近骨质吸收变薄,增强扫描呈轻度强化,与文献报道基本相符。
本病例的主要误诊原因分析:(1)MRI抑脂序列选择不当。首次MRI检查病灶表现为短T1等T2信号,STIR压脂呈明显低信号,分析病灶内含大量脂肪组织,故影像诊断为脂肪瘤。第二次MRI检查采用Dixon压脂病灶呈稍高信号。分析原因可能由于Dixon序列和STIR序列对脂肪抑制的作用机制存在显著差异。Dixon序列对脂肪的抑制作用是特异的,而STIR序列对脂肪的抑制作用是非特异的。STIR序列不仅能抑制脂肪成分,也可抑制那些T1值与脂肪成分相近的组织。而因此,Dixon序列应该作为首选的脂肪抑制序列。鉴于病灶呈短T1、等T2,压脂呈稍高信号,故修正诊断为黏液囊肿合并感染。(2)此病例存在淋巴瘤的不典型影像学表现,一方面鼻腔淋巴瘤T1WI多为等或稍低信号,而本例表现为明亮高信号;另一方面本例病变比较局限,边界清楚,无骨质破坏,更易误诊为良性占位。(3)鼻中隔淋巴瘤相对少见,对此疾病的认识不足。
本病需要与内翻乳头状瘤、鼻息肉鉴别,当病变弥漫时需要与鳞状细胞癌、韦格纳肉芽肿及鼻硬结病进行鉴别。内翻乳头状瘤多为单侧发病,多起源于中鼻甲附近的鼻腔外侧壁,易向上颌窦和筛窦蔓延;一般不侵犯鼻翼和周围皮肤,形成明显软组织肿块后,易导致邻近结构的推移,CT发现条状钙化对诊断有帮助,增强后呈“脑回样”强化的特征性表现[7]。鼻息肉多为双侧发病,起自鼻腔及中下鼻道,密度相对较低且不均匀,增强后强化不明显,多为黏膜轻度强化。鳞状上皮细胞癌病变多弥漫生长,常充满整个鼻腔,病变信号、密度混杂,增强后呈明显不均匀强化,病变常伴明显的溶骨性骨质破坏,较早发生淋巴结转移,淋巴结中心多伴坏死。韦格纳肉芽肿是一种坏死性肉芽肿性血管炎,常累及中下鼻甲、鼻中隔,由于慢性炎症作用,半数患者可出现窦壁骨质硬化,极少出现鼻翼及邻近结构的浸润、侵犯[8]。鼻硬结病是由鼻硬结杆菌引起的一种慢性炎症性肉芽肿性疾病,病变多从鼻部开始,逐渐形成坚硬的肉芽肿炎性肿块。
鼻中隔淋巴瘤多以手术治疗为主,术后辅以化疗及放疗或综合治疗[2,9-10],本例患者术后进行了放疗及化疗,现一般状况良好,未见复发。鼻中隔淋巴瘤在临床中并不多见,临床工作中应提高对此疾病的认识,选择合适的影像技术,尽可能实现准确诊断,以期达到早期治疗,提高患者生存率、改善生存质量。
作者利益冲突声明:全体作者均声明无利益冲突。
