衰弱对老年心血管疾病住院患者预后的影响
2021-03-04李莹莹梁耀丹姚思敏郑裴裴曾学寨崔玲玲果迪王华杨杰孚
李莹莹 梁耀丹 姚思敏 郑裴裴 曾学寨 崔玲玲 果迪 王华 杨杰孚
100730北京医院心内科 国家老年医学中心 中国医学科学院老年医学研究院(李莹莹、梁耀丹、姚思敏、郑裴裴、曾学寨、崔玲玲、果迪、王华、杨杰孚);100730 中国医学科学院 北京协和医学院研究生院(李莹莹、杨杰孚)
随着人口的老龄化,心血管疾病已经成为我国居民的首要死亡原因[1]。老年人群中,尤其是在老年住院患者中,衰弱的发生率也较高。衰弱是近年来越来越受重视的一种老年临床综合征,其特征是生理储备下降导致机体易损性增加、抗应激能力减退[2]。衰弱与心血管疾病往往同时存在又相互促进[3]。国外研究显示,衰弱增加心血管疾病的发生率[4],且与心血管疾病的不良预后密切相关[5]。国内发表的相关研究相对较少,本文拟分析因心血管疾病住院的老年患者中衰弱的发生情况,并评价衰弱对预后的影响。
1 对象和方法
1.1 研究对象
本研究为前瞻性队列研究,连续纳入2018年9月至2019年2月在北京医院心内科因心血管疾病住院的老年患者。共入选65岁及以上心内科老年住院患者502例。平均年龄(75.1±6.5)岁,男性254例(50.6%)。根据Fried评分,将患者分为衰弱组(124例,24.7%)和无衰弱组(378例,75.3%)。纳入标准:(1)年龄≥65岁;(2)自愿参加本研究并签署知情同意书。排除标准(下列条件之一):(1)重度失能或痴呆,无法配合衰弱评估或无法进行有效交流;(2)拒绝签署知情同意书;(3)拒绝留取血样标本。本研究通过北京医院伦理委员会审核(伦理批件号:2018BJYYEC-058-02),并在中国临床试验注册中心注册(注册号:ChiCTR1800017204)。
1.2 研究方法
建立电子数据库,详细记录研究对象年龄、性别、身高、体重并计算体质指数(body mass index,BMI);测定卧位血压、心率,并记录基础疾病情况。所有入选患者均在入组后次日清晨空腹静脉取血,在我院临床检验科检测血常规、血生化、N末端B型利钠肽原(N-terminal pro-B-type natriuretic peptide,NT-proBNP)、高敏C反应蛋白(high-sensitivity C reactive protein,hs-CRP)等指标。根据Cockcroft-Gault公式,计算肌酐清除率。采用REDCap EDC系统进行数据录入,并由北京大学临床研究所负责监察研究进度及质量。
1.2.1 衰弱和生活质量评估 采用目前临床应用相对广泛的Fried衰弱表型[6]:(1)不明原因体重下降;(2)疲乏;(3)握力下降;(4)行走速度下降;(5)躯体活动降低(体力活动下降)。具有上述3条或以上者为衰弱组;具有2条或以下者为无衰弱组。衰弱评估由经过统一培训的护士完成。此外,采用简易智力状态量表(mini-mental state examination,MMSE)进行认知功能评估,采用躯体生活活动能力评估(basic activities of daily living ,BADL)和工具性日常生活活动能力评估(instrumental activities of daily living,IADL )评价日常生活活动能力。
1.2.2 随访及终点事件 分别在患者入组后3个月、6个月和12个月进行门诊或电话随访,记录主要不良事件发生情况。复合终点事件包含全因死亡、各种原因再次入院或急诊室治疗。终点事件的起始时间定义为患者完成筛选访视,符合纳入和排除标准并签署知情同意书的时间;终止时间定义为任一复合终点事件首次发生的时间。全因死亡定义为各种原因导致的死亡,终止时间为死亡时间。
1.3 统计学方法
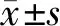
2 结果
2.1 两组的临床基线资料比较
与无衰弱组相比,衰弱组年龄更大,收缩压更低,脉搏更快,合并心房颤动、糖尿病、卒中或短暂性脑缺血发作、心力衰竭、恶性肿瘤更多,且血红蛋白、白蛋白、肌酐清除率、低密度脂蛋白胆固醇均显著降低,而空腹血糖、NT-proBNP和hs-CRP则显著增高。同时,衰弱组患者使用利尿剂、醛固酮受体拮抗剂、华法林和他汀类药物的比例显著高于无衰弱组,但阿司匹林使用比例显著低于无衰弱组(均为P<0.05),见表1。

表1 无衰弱组和衰弱组患者的一般临床资料对比
2.2 两组患者1年随访结果
中位随访时间342 d(197~354 d),随访期间总复合终点发生170例(33.9%),全因死亡11例(2.2%),失访6例(1.2%)。1年随访结果显示,衰弱组患者复合终点事件发生率(49.2%比28.8%,P<0.001)和全因死亡率(5.6%比1.1%,P=0.006)均显著高于无衰弱组。Kaplan-Meier生存分析显示同样的趋势(图1)。另外,衰弱组各种原因再入院(47.6%比28.8,P<0.001)也显著高于无衰弱组(表2)。

表2 无衰弱组与衰弱组患者1年随访事件
2.3 Cox回归分析
单因素Cox回归分析显示,衰弱是复合终点事件的预测因素(HR=1.842,95%CI:1.332~2.546,P<0.001)。另外,肌酐清除率、血红蛋白、白蛋白,NT-proBNP、hs-CRP、合并房颤、心力衰竭、糖尿病和慢性阻塞性肺病、IADL评分、醛固酮拮抗剂、利尿剂、使用他汀类药物均为复合终点事件的预测因素(均为P<0.05)。采用多因素Cox比例风险回归模型,以年龄、性别、脉搏、肌酐清除率、血红蛋白、白蛋白、hs-CRP、NT-proBNP、心房颤动、心力衰竭、糖尿病和慢性阻塞性肺病、衰弱、IADL评分、ACEI/ARB、β受体阻滞剂、钙离子拮抗剂、醛固酮拮抗剂、利尿剂、他汀类药物使用为协变量,结果显示衰弱是复合终点事件的独立危险因素(HR=2.023,95%CI:

随访期间失访6例,其中无衰弱组4例,衰弱组2例图1 衰弱组和无衰弱组患者的Kaplan-Meier生存曲线
3 讨论
衰弱是近年来越来越受重视的一种老年临床综合征。我国人口老龄化的形势日益严峻。2012年一项系统评价纳入61 500名老年人,结果显示65岁以上人群衰弱发生率为4%~59%,女性衰弱的发生率高于男性,且随年龄增加,发生率明显升高[7]。彭一星等[8]对国内老年心力衰竭患者的衰弱研究发现,心力衰竭患者中衰弱患病率高达56.9%。衰弱的发生率随研究人群及评估工具不同而不同。近年来,尽管衰弱的评估方法不断改进与完善,目前仍无公认的衰弱评估工具。Fried 表型[6]是较早使用、十分经典的衰弱量表,其操作简便,患者配合度较好,且该量表的预测效度已得到许多验证,适宜在临床工作中开展应用。本研究采用Fried衰弱表型评估衰弱,发现在因心血管疾病住院的老年患者中,衰弱的发生率为24.7%。国外研究显示,在老年住院患者中,衰弱的发生率则高达50%~80%[9],高于本研究中衰弱的发生率,这可能与研究人群的疾病谱不同有关。
衰弱与心血管疾病常常并存并相互促进,二者有共同的发病机制参与,包括慢性炎症、内皮功能障碍及氧化应激等因素。同时,衰弱也与许多心血管疾病的不良预后相关。随年龄增加,心血管系统发生一系列改变,导致老年人的生理储备明显下降,应激状态下更容易发生心血管事件[10]。国内学者康琳等[11]报道,冠心病患者中位随访时间126 d,32.1%的衰弱患者在随访期间发生非常规就诊,而无衰弱患者中有11.3%发生非常规就诊,校正性别、年龄、基础疾病严重程度等因素后,临床衰弱评分是冠心病患者发生非常规就诊的独立风险预测因子(HR:1.835,95%CI:1.458~2.311)。本研究随访时间更长,校正性别、年龄、合并疾病及合并用药后,发现衰弱是包括全因死亡、再入院、急诊室治疗的复合终点事件的独立预测因素(HR=2.023,95%CI:1.360~3.011),也是全因死亡的独立预测因素(HR=7.608,95%CI:2.095~27.633)。通过早期预防和临床干预,可能在一定程度上延缓甚至逆转衰弱进展,从而改善其对心血管疾病患者的预后影响[12]。目前,在心血管领域有许多风险评估工具,将衰弱纳入心血管疾病危险分层管理,有一定的临床价值。对患有心血管疾病的老年人,早期识别衰弱并进行适当干预,将有助于改善生活质量和预后。另外,本研究发现,老年心血管疾病住院患者中,尽管衰弱者使用ACEI/ARB和二氢吡啶类钙离子拮抗剂比例略低,β受体阻滞剂的比例略高,但衰弱组患者的血压更低,而脉搏更快,且 ACEI/ARB和β受体阻滞剂均对复合终点时间无显著影响。本研究中衰弱组他汀类药物使用比例显著高于非衰弱组,可能与衰弱组的低密度脂蛋白胆固醇水平低有关。同时,本研究发现使用他汀类药物与复合终点时间显著相关(HR=0.515,95%CI:0.345~0.769),提示在老年衰弱患者中使用他汀类药物及低密度脂蛋白胆固醇控制水平仍需进一步的研究进行探索。
本研究有一定的局限性:第一,本研究为单中心研究,样本量较少,随访时间较短,对全因死亡和心血管死亡的分析,需要更大样本量,长时间随访,结果更为可靠。第二,受样本量限制,本研究并未分别对不同的心血管疾病进行分析,特别是心力衰竭患者,其衰弱的发病率更高,因此,单独对心力衰竭患者进行进一步研究,将更有意义。另外,本研究为前瞻性队列研究,对衰弱的干预方面的研究正在进行中,能否通过多学科合作,早期识别并早期干预衰弱患者,从而带来临床获益,需要后续的研究来提供依据。
综上,本研究发现衰弱在老年因心血管疾病住院的患者中发生率较高,且为不良预后的独立预测因素,需引起临床医生重视,建议将衰弱纳入老年心血管疾病的评估管理,加强随访,从而制定更好的治疗策略。
利益冲突:无
