急性症状性腔隙性脑梗死患者病变部位腔隙形成的影响因素研究
2021-03-03汤群英徐红于建刚
汤群英,徐红,于建刚
腔隙性脑梗死是中老年人群的常见脑血管疾病类型,近年随着社会发展及老龄化进程加快,其发病率呈现逐年上升趋势[1-2]。腔隙性脑梗死的病因复杂,可受到多种因素的共同影响,患者常症状较轻,预后良好[3]。但有研究指出,部分腔隙性脑梗死患者会出现症状加重、神经功能恶化,且腔隙性脑梗死无症状性进展也很常见,这会导致患者脑卒中复发和死亡风险增加[4-5]。既往研究指出,腔隙性脑梗死发生后复查颅脑磁共振成像(magnetic resonance imaging,MRI)发现病变部位形成腔隙,而腔隙形成常会导致患者认知障碍加重,年龄、梗死面积均与腔隙性脑梗死病变部位进展为腔隙相关[6-7]。本研究旨在探讨急性症状性腔隙性脑梗死患者病变部位腔隙形成的影响因素,现报道如下。
1 对象与方法
1.1 研究对象 选取2016年9月—2019年10月在靖江市人民医院收治的急性症状性腔隙性脑梗死患者106例,均符合《中国急性缺血性脑卒中诊治指南2014》[8]中的腔隙性脑梗死诊断标准,其中男65例,女41例;年龄58~76岁,平均年龄(65.4±8.1)岁。纳入标准:(1)症状出现48 h内就诊;(2)入院时经颅脑MRI检查明确诊断为急性腔隙性脑梗死:头核磁轴位弥散加权成像(DWI)发现≤20 mm的腔隙病灶,核磁冠状位液体衰减反转恢复(FLAIR)序列显示≤20 mm的腔隙病灶;(3)出院后两个月门诊随访时完善颅脑MRI检查患者。排除标准:(1)严重高血压:血压>200/110 mm Hg(1 mm Hg=0.133 kPa);(2)心源性脑梗死者;(3)有出血性疾病或出血倾向者;(4)伴有严重肝、肾功能障碍者。本研究经靖江市人民医院医学伦理委员会审核批准(批件号:2016-A14)。
1.2 方法
1.2.1 一般资料 收集患者一般资料,包括年龄、性别、体质指数(BMI)、吸烟史(吸烟史定义为吸烟≥3支/d且吸烟时间≥1年)、饮酒史(饮酒史定义为折合乙醇量>40 g/d,持续5年;或2周内有暴饮史)、既往史(包括糖尿病、高血压及脑卒中)、入院时美国国立卫生研究院卒中量表(NIHSS)评分及脑梗死部位、脑梗死类型、病变血管直径、血管病变直径变化值(即入院时病变血管最大直径减去门诊随访时病变血管最大直径)。
1.2.2 实验室检查指标 收集患者实验室检查指标,包括高密度脂蛋白胆固醇(high-density lipoprotein cholesterol,HDL-C)、低密度脂蛋白胆固醇(low density lipoprotein cholesterol,LDL-C)、 三酰甘油(triglyceride,TG)、总胆固醇(total cholesterol,TC)、凝血酶时间(thrombin time,TT)、凝血酶原时间(prothrombin time,PT)及活化部分凝血活酶时间(activated partial thromboplastin time,APTT)。
1.3 随访及分组 所有患者出院后进行门诊随访,至少随访2个月,根据颅脑MRI检查结果将患者分为腔隙形成组(n=14)和非腔隙形成组(n=92)。腔隙形成定义:直径<15 mm,圆形或卵圆形且在T1序列上呈低信号,在T2序列上呈高信号;FLAIR序列上呈脑脊液样低信号,周围为高信号环,见图1。
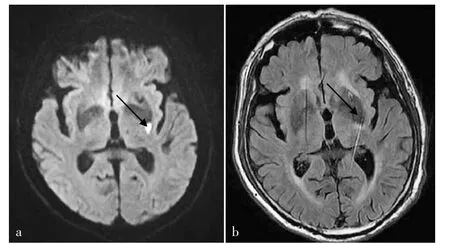
图1 颅脑MRI检查结果Figure 1 MRI finding result of brain
1.4 统计学方法 使用SPSS 20.0统计学软件进行数据分析。计量资料以(±s)表示,两组间比较采用成组t检验。计数资料以相对数表示,组间比较采用χ2检验。急性症状性腔隙性脑梗死患者病变部位腔隙形成的影响因素分析采用多因素Logistic回归分析。以P<0.05为差异有统计学意义。
2 结果
2.1 单因素分析 两组患者性别、BMI、饮酒史、脑卒中病史、入院时NIHSS评分、脑梗死部位、脑梗死类型、病变血管直径、HDL-C、LDL-C、TG、TC、TT、PT、APTT比较,差异无统计学意义(P>0.05);腔隙形成组患者年龄≥65岁、有吸烟史、有糖尿病病史、有高血压病史者所占比例高于非腔隙形成组,病变直径变化值大于非腔隙形成组,差异有统计学意义(P<0.05),见表1。

表1 急性症状性腔隙性脑梗死患者病变部位腔隙形成影响因素的单因素分析Table 1 Univariate analysis on influencing factors of lacunar formation in patients with acute symptomatic lacunar infarction
2.2 多因素Logistic回归分析 以单因素分析中差异有统计学意义的指标为自变量,以腔隙形成为因变量(变量赋值见表2),进行多因素Logistic回归分析,结果显示,糖尿病病史、高血压病史及血管病变直径变化值≥3.0 mm是急性症状性腔隙性脑梗死患者病变部位腔隙形成的独立影响因素(P<0.05),见表3。

表2 变量赋值Table 2 Variable assignment

表3 急性症状性腔隙性脑梗死患者病变部位腔隙形成影响因素的多因素Logistic 回归分析Table 3 Multivariate Logistic regression analysis on influencing factors of lacunar formation in patients with acute symptomatic lacunar infarction
3 讨论
腔隙性脑梗死早期表现不典型,大多数患者预后较好,故易被临床忽视,实际上部分急性症状性腔隙性脑梗死患者会在短期内出现神经功能缺损,即为进展性腔隙性脑梗死[9-10]。腔隙性脑梗死是脑供血小血管栓塞,进而导致血供区域的脑细胞短期内发生不可逆性坏死,同时周边形成缺血半暗带,若缺血严重或未得到及时治疗则缺血半暗带会进展为坏死,最终形成腔隙[11],而腔隙对身体影响极大。因此,早期识别、预防急性腔隙性脑梗死患者病变部位腔隙形成具有重要临床意义。
本研究结果显示,糖尿病病史、高血压病史及血管病变直径变化值≥3.0 mm是急性症状性腔隙性脑梗死患者病变部位腔隙形成的独立影响因素,而既往研究发现高血压和糖尿病是腔隙性脑梗死的危险因素[12]。高血压及糖尿病是目前公认的心脑血管疾病的主要危险因素,高血压是动脉粥样硬化斑块形成的重要病因,其微栓子脱落可能引起穿支小动脉闭塞[4]。糖尿病可引起动脉粥样硬化、广泛小血管内皮增生及毛细血管基膜增厚[5],这可能是急性腔隙性脑梗死病变部位腔隙形成的原因。临床上血管病变直径变大提示脑组织局部缺血未得到遏制,甚至出现加重。颅内动脉阻塞会导致局灶性脑缺血,神经元和神经胶质细胞的氧气和营养供应突然减少,进而诱发局部炎性反应[13]。有研究指出,白细胞浸润会导致神经元胶质细胞增殖和组织空化,早期局部脑组织慢性炎症已出现部分空化现象,若短期内脑组织缺血得不到改善则会进展为腔隙,进而导致神经功能障碍[14]。
既往研究报道,28%~67%的急性腔隙性脑梗死患者随访期间会发生不同程度空化现象[15],且在发病90 d后几乎所有腔隙性脑梗死组织在T1序列上信号明显改变,仅56%患者在FLAIR序列上信号明显改变,分析其原因可能与FLAIR序列扫描厚度大于T1序列,且FLAIR未完全抑制液体信号,故灵敏度相对较低[16]。而本研究同时应用T1序列、T2序列及FLAIR序列进行评估,结果更加可靠。
综上所述,糖尿病病史、高血压病史与血管病变直径变化值≥3.0 mm可能是急性症状性腔隙性脑梗死患者病变部位腔隙形成的独立影响因素,因此需监督患者控制血压、血糖,定期复查,以降低腔隙形成发生风险。但本研究存在一定局限性:本研究为单中心、回顾性研究,样本量较小,且由于时间及治疗费用限制,患者仅在出院后2个月内复查颅脑MRI,缺乏连续性观察指标,故结果可能存在一定偏倚。
作者贡献:汤群英、徐红进行文章的构思与设计;汤群英、于建刚进行研究的实施与可行性分析;徐红进行数据收集、整理、分析,并撰写论文;于建刚进行结果分析与解释;汤群英进行论文修订,并对文章整体负责、监督管理;徐红、于建刚负责文章的质量控制及审校。
本文无利益冲突。
