术中保留肠系膜上神经丛腹腔镜下右半结肠癌D3根治术治疗右半结肠癌患者的效果
2021-03-03王春华
王春华
(上蔡县人民医院 普外科,河南 驻马店 463800)
右半结肠癌属临床常见消化系统恶性肿瘤,病变区域主要为盲肠、升结肠、结肠肝曲等,具有解剖结构复杂、组织器官较多等特点[1]。随腹腔镜微创外科技术的不断发展,腹腔镜下结肠系膜切除D3根治术已成为目前临床治疗右半结肠癌的常用术式,手术创伤较小,有利于术后恢复[2]。病理学研究表明,肠系膜上动脉(superior mesenteric artery,SMA)血管鞘主要成分为神经纤维,部分切除易损伤肠系膜上神经丛功能,进而引起术后腹痛、腹泻等胃肠功能紊乱并发症,影响手术整体效果,而范围限定在肠系膜上静脉(superior mesenteric vein,SMV)是右半结肠癌D3根治术保守清扫方式[3-4]。基于此,本研究将上蔡县人民医院56例行腹腔镜下右半结肠癌D3根治术治疗的患者作为研究对象,旨在探讨术中保留肠系膜上神经丛治疗方式的应用效果。
1 资料与方法
1.1 一般资料回顾性分析2017年3月至2020年3月在上蔡县人民医院行腹腔镜下右半结肠癌D3根治术治疗的56例右半结肠癌患者的临床资料,根据术中有无切除肠系膜上神经丛分为两组,将其中保留肠系膜上神经丛的30例患者为研究组,切除肠系膜上神经丛的26例患者为对照组。研究组男18例,女12例;年龄45~72岁,平均(58.77±6.58)岁;病变部位:盲肠13例,升结肠11例,结肠肝曲6例。对照组男16例,女10例;年龄46~73岁,平均(59.54±6.39)岁;病变部位:盲肠12例,升结肠10例,结肠肝曲4例。两组性别、年龄、病变部位等一般资料比较,差异无统计学意义(P>0.05)。
1.2 纳入及排除标准(1)纳入标准:①经内镜、组织病理学检查等确诊;②顺利完成腹腔镜下右半结肠癌D3根治术治疗。(2)排除标准:①急诊手术;②存在肿瘤转移;③合并其他部位原发肿瘤;④心肝肾等重要器官功能障碍;⑤存在神经系统损伤基础疾病;⑥合并其他消化系统疾病;⑦既往腹部手术史;⑧既往放化疗史;⑨临床资料不完整。
1.3 治疗方法
1.3.1对照组 行术中切除部分肠系膜上神经丛腹腔镜下右半结肠癌D3根治术治疗:取头低脚高位,行气管插管静脉复合麻醉,常规建立人工气腹,于脐下做弧形切口作观察孔,置入腹腔镜探查情况,并于脐孔下方约5 cm处做切口作主操作孔;上移小肠至上腹部,是右结肠系膜充分暴露,切开膜桥至盲肠内侧,采用锐性、钝性分离相结合方式对右结肠系膜后间隙进行拓展;沿肾前筋膜向内、头侧拓展,进入胰十二指肠前间隙,显露胰腺及SMV远心端,向外侧继续分离至结肠内侧或侧腹膜处,并向头侧分离至横结肠肝曲下缘;经外侧间隙向上方扩展十二指肠前间隙,内达SMV右侧,显露胃结肠干,有效解剖胃结肠干及其分支;于胰头前方置入小纱块隔离并标志;打开腹主动脉、下腔静脉间结缔组织,暴露腹主动脉旁中间的淋巴结,进一步清扫,清除全部淋巴结结缔组织。
1.3.2研究组 行术中保留肠系膜上神经丛腹腔镜下右半结肠癌D3根治术治疗:体位、麻醉、腹腔镜置入、右结肠系膜游离同对照组,于平滑肌中线前方分层切开肠系膜脂肪、淋巴组织,显露SMA血管鞘,于血管鞘外间隙采用锐性、钝性相结合方式清扫SMA中线右侧淋巴脂肪组织,于SMA血管鞘、SMV交界处进入SMV血管鞘,鞘内裸化SMV,在保留自主神经基础上整块清扫第3站淋巴结。
1.4 观察指标(1)围手术期情况:手术时间、术中失血量、淋巴结清扫数目、术后首次排气时间、术后住院时间。(2)术前、术后7 d血清肿瘤标志物水平:采集患者晨起空腹肘外周静脉血约5 mL,常规离心分离血清,采用全自动生化分析仪(迈瑞,BS-380型)以酶联免疫吸附法测定结肠癌特异性抗原-2(colon cancer specific antigen-2,CCSA2)、血管内皮生长因子(vascular endothelial growth factor,VEGF)水平。(3)术后并发症发生率。

2 结果
2.1 围手术期情况研究组手术时间短于对照组(P<0.05);两组术中失血量、淋巴结清扫数目、术后首次排气时间、术后住院时间比较,差异无统计学意义(P>0.05)。见表1。

表1 两组围手术期情况比较
2.2 血清肿瘤标志物水平术前两组血清CCSA2、VEGF水平比较,差异无统计学意义(P>0.05);术后7 d两组血清CCSA2、VEGF水平均降低,但差异无统计学意义(P>0.05)。见表2。
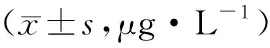
表2 两组血清肿瘤标志物水平比较
2.3 术后并发症研究组出现腹泻1例,腹痛1例,对照组出现腹泻4例,腹痛3例,乳糜漏1例,研究组术后并发症发生率为6.67%(2/30),低于对照组的30.77%(8/26)(χ2=3.996,P=0.046)。
3 讨论
腹腔镜下右半结肠癌D3根治术可通过腹腔镜置入获取清晰术野,有利于快速确定病变部位,且手术操作期间避免组织器官大范围长时间暴露,不易对机体正常生理功能造成严重影响,有助于实现术后快速康复[5]。
既往临床实施右半结肠癌D3根治术时多以SMA为导向,将手术切除范围确定为SMV向左扩展直至SMA中线,可明显增加淋巴结清扫数目,但后续随访发现,打开SMA血管鞘实施鞘内清扫等操作易增加患者术后阵发性腹痛、腹泻等并发症风险,进而对术后康复造成不良影响[6]。有研究在探索保留植物神经手术操作方式过程中发现,既往腹腔镜下右半结肠癌D3根治术中切除的SMA血管鞘主要成分为神经纤维,部分切除后可对肠系膜上神经丛正常功能造成一定损伤,因而引起术后胃肠功能紊乱;SMA血管鞘表面包裹有一层筋膜,其表面散布有微细营养血管,可与肠系膜淋巴脂肪组织间形成潜在间隙,即鞘外间隙,在此间隙处实施分离即可有效保留肠系膜上神经丛,又可实现规范化淋巴清扫[7-8]。本研究将上述操作方式应用于腹腔镜下右半结肠癌D3根治术中,结果显示,与既往切除部分肠系膜上神经丛、血管鞘内清扫相比,术中保留肠系膜上神经丛、鞘外清扫可缩短手术时间,同时有效降低术后腹泻、腹胀等并发症风险。血清肿瘤标志物检查结果显示,术后7 d两组血清CCSA2、VEGF水平比较,差异无统计学意义,可见与既往切除部分肠系膜上神经丛、血管鞘内清扫相比,术中保留肠系膜上神经丛、鞘外清扫亦具有良好肿瘤清除效果。此外,血管鞘中毛细淋巴管于鞘外淋巴管无直接沟通,实施血管鞘切除,鞘内淋巴管损伤不会增加术后乳糜漏风险,但对照组存在1例,其原因可能在于,实施鞘内清扫易损伤胰腺下缘SMA、SMV间粗大淋巴管,进而引发乳糜漏,临床操作时应予以注意。
综上,术中保留肠系膜上神经丛腹腔镜下右半结肠癌D3根治术治疗右半结肠癌患者的效果显著,可一定程度缩短手术时间,降低术后腹泻、腹胀等并发症风险,具有较高的安全性,临床应用价值较高。
