比较同步放化疗和单纯化疗对胃肠道肿瘤并HBV携带者肝脏损害的影响*
2021-03-02徐建李志斌何海黄圣杰蒋鸥
徐建,李志斌,何海,黄圣杰,蒋鸥
641000四川 内江,内江市第二人民医院 肿瘤内科
胃肠道肿瘤是较为常见的恶性肿瘤,是一类发病率和病死率较高的恶性肿瘤[1-2]。目前临床上针对胃肠道恶性肿瘤患者仍采取以手术治疗为主,辅助以化疗、放疗、免疫疗法以期治愈患者[3-4]。然而,以放化疗为主的治疗方法尤以其对患者产生严重的不良反应而受限。有研究发现合并乙型肝炎病毒(hepatitis B virus,HBV)感染的胃癌患者在其接受放化疗期间或结束后可出现HBV再激活,不仅导致HBV再激活所致的肝炎发生率及死亡率明显升高,而且也可导致治疗提前终止而影响患者的预后[5-6]。此外,有文献报道携带HBV的淋巴瘤患者的化疗过程中肝脏损害及乙肝病毒激活的风险增加[7],但鲜有文献证实携带HBV的胃肠道肿瘤病人同步放化疗后对肝脏损害和乙肝病毒激活的危险因素。因此,本研究回顾性分析我院胃肠道肿瘤患者接受同步放化疗和单纯化疗对肝脏损伤和HBV激活的影响。
1 资料与方法
1.1 临床资料
选取2014年10月至2017年10月在内江市第二人民医院住院的88例携带HBV的胃肠道肿瘤患者,88例患者均为术后辅助治疗,其中根治性手术76例,姑息性手术患者12例,所有患者中胃癌44例,结直肠癌44例,分期为III~IV期。在治疗前,所有患者都经病理明确诊断为胃癌或结直肠癌;经实验室检查明确诊断为乙肝病毒携带者,并且乙肝病毒未激活、肝功能正常,或虽有I度肝功能异常,但病毒数量<1.0×103,经保肝治疗肝功能均恢复正常。排除放化疗前肝功能已有异常者或病毒复制及肝硬化者。因肝功能损害和病毒激活以外因素导致的放疗中断者亦排除在外。88例患者中男性55例,女性33例。接受同步放化疗的患者29例,胃癌16例,结直肠癌13例。接受单纯化疗的患者59例,胃癌28例,结直肠癌31例。 在44例胃癌患者中,采用奥沙利铂和5-FU的mFOLFOX6化疗方案[奥沙利铂85 mg/m2i.v. d1+亚叶酸钙(calcium folinate,CF) 400 mg/m2i.v. d1+5-FU 2 400~3 000 mg/m2civ 46 h];或者mFOLFOX7(奥沙利铂85 mg/m2i.v. d1+CF 400 mg/m2i.v.d1+5-FU 400 mg/m2i.v. d1+5-FU 2 400 mg civ 46 h)或者FOLFOX4(奥沙利铂85 mg/m2i.v. d1+5-FU 400 mg/m2i.v. d1~2+5-FU 600 mg/m2civ 22 h d1~2+CF 200 mg/m2i.v. d1~2)。
同步放化疗的患者在接受放疗前均接受一周期单纯化疗。第二周期开始同步放疗(同步放化疗期间根据患者耐受情况,化疗剂量减少0%~20%)。
胃癌的放疗在患者入院接受第二周期化疗时行同步放化疗。放疗技术采用三维适形放疗、简化调强放射治疗、调强放射治疗(intensity modulated radiation therapy,IMRT)及IGRT,患者固定方式为体模及真空垫固定,CT定位,加速器治疗机,多叶准直器适形,等中心(等中心照射方式),治疗机下拍验证片验证,射线能量采用6MV-X、剂量范围从45~50.40 Gy,每天1次,每次1.80~2 Gy,连续5天,每周5天。肝脏受量控制在V30<60%。照射范围临床靶区(clinical target volume,CTV)总体上包括:瘤床、吻合口和区域淋巴结引流区。
在44例结直肠癌病人中,有2例患者一开始就使用XELOX方案化疗;5例患者一开始就使用FOLFIRI方案化疗;37例患者接受FOLFOX方案化疗,其中12例患者在FOLFOX方案治疗后改为了FOLFIRI方案化疗。同样,同步放化疗患者在接受放疗前使用一周期单纯化疗,第二周期开始同步放化疗。
直肠癌的放射治疗同样在患者入院接受第二周期化疗时行同步放化疗。剂量范围从50 Gy~56 Gy,每天一次,每次1.80 Gy~2 Gy,连续5天,每周5天。放疗技术采用IMRT、IGRT。照射范围CTV包括:直肠周围系膜区、骶前区、吻合口、骶3上缘以上的髂外血管和部分髂总血管、全部髂内血管周围淋巴引流区、会阴手术瘢痕(Mile手术)和坐骨直肠窝(直肠中下段肿瘤)。
1.2 检测方法
患者首次入院查HBV两对半及血常规、血生化(包括肝肾功能及电解质)等检查,如果HBV阳性,则加查HBV-DNA,化疗结束后复查血象。在此后化疗期间除常规检查血象外,出现肝脏损害的HBV携带者复查HBV-DNA观察乙肝病毒复制情况,如果出现HBV病毒复制,则使用拉米夫定100 mg qd 维持治疗至少半年。化疗期间出现的肝功能损害分度按照WTO标准。在2~4周期化疗结束后做全身复查,包括腹部增强CT、胸部CT等,评价肿瘤情况。
1.3 肝功能损伤评价标准
依照WHO肝功能损伤生化判定标准:0度:谷丙转氨酶(glutamic-pyruvic transaminase,ALT)、谷草转氨酶(glutamic-oxalacetic transaminase,AST)或总胆红素≤1.25倍正常上限;I度:ALT、AST或总胆红素为1.26~2.50倍正常上限;II度:ALT、AST或总胆红素为2.50~5.00倍正常上限;III度:ALT、AST或总胆红素为5.10~10倍正常上限;IV度:ALT、AST或总胆红素>10倍正常上限。
1.4 统计方法
使用SPSS 17.0统计软件进行数据分析,率的比较采用卡方检验;采用Logistic回归模型分析肝脏损伤的相关因素,P<0.05视为差异有统计学意义。
2 结 果
2.1 同步放化疗和单纯化疗对患者肝损伤发生率的影响
如表1所示,接受同步放化疗的患者肝损伤的发生率明显高于接受单纯化疗的患者,差异有统计学意义(P<0.001)。同步放化疗中肝损害:I度肝损伤5例(17.24%),II度肝损伤5例(17.24%),III度肝损伤4例(13.79%),IV度肝损伤2例(6.90%)。单纯化疗中肝损害分度:I度肝损伤8例(13.60%),II度肝损伤1例(1.70%)。

表1 比较两种治疗方案对肝损伤的发病率的影响
2.2 同步放化疗和单纯化疗对携带HBV患者HBV激活的影响
如表2所示,29例同步放化疗的患者中5例出现HBV激活(17.20%),59例单纯化疗的患者中3例出现HBV激活(5.10%),两者比较无统计学差异(P=0.062)。
2.3 化疗周期对肝损伤发生的影响
如表3结果显示,在肝损害组,平均接受10.5个化疗周期,在肝功能正常组,平均接受7.1个化疗周期,有统计学差异(P=0.009)。这表明化疗周期是诱发肝损伤的一大危险因素。

表2 比较两种治疗方案对HBV激活的影响
2.4 放疗剂量对HBV激活的影响
在16例接受同步放化疗的携带HBV的胃癌患者中,12例肝损害组与4例肝功正常组的肝脏平均体积(P=0.121)、处方剂量(P=0.826)、V30(P=0.789)无明显影响,而肝脏平均受量(P<0.001)有统计学差异。在9例接受同步放化疗的携带HBV的肠癌患者中,4例肝损害组与5例肝功正常组的肝脏因为并未受到放疗的直接照射,故肝脏的剂量学参数未行统计。详细结果如表3所示。
2.5 肝脏损伤的Logistic回归分析
采用Logistic回归分析性别、肿瘤分期、肿瘤类别、同步放化疗与化疗这几个因素与肝功能损害之间的因果关系,显示同步放化疗为肝损害的危险因素(P=0.002)。详细结果如表4所示。
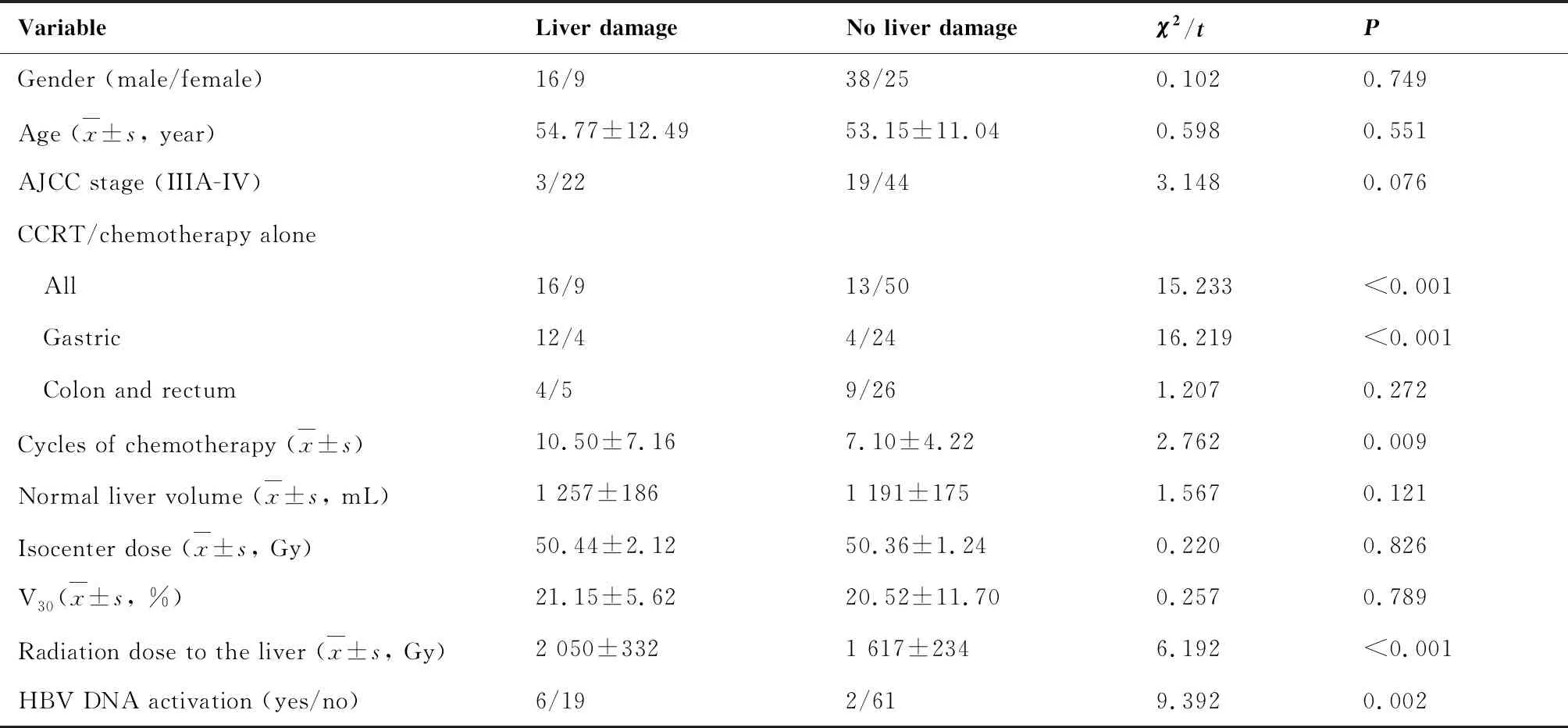
表3 肝功能损害与患者的特征、接受的治疗及HBV激活相关性分析
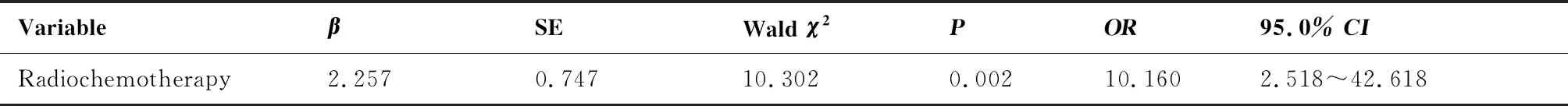
表4 肝脏损伤的Logistic回归分析
3 讨 论
肝功能障碍是肿瘤患者接受化疗或放疗后最常见的不良反应之一[8-9]。因此,临床上肿瘤患者接受放化疗前均需要检测患者的肝功能,而肝功能不全的肿瘤患者,在一定程度上也限制了临床医生的治疗方案的选择。然而,HBV是一种常见的感染性疾病,据流行病学研究我国人口中约10%的人携带HBV病毒,而HBV患者极有可能会引发肝硬化和肝癌等[10]。肝癌患者接受放化疗后也常会引发肝功能障碍。因此,如何选择合适的治疗方案最大程度的降低药物对肝脏的损伤是临床医生面临的严峻挑战。
许多化疗药物本身可造成药物性肝损伤,化疗本身即可引起肝功能损伤[11-12]。然而,携带HBV的恶性肿瘤患者化疗后发生肝损伤明显高于非携带者,严重者可导致肝衰竭而死。因此,针对携带HBV的肿瘤患者在临床治疗过程中如何降低HBV的激活显得尤为重要。有研究显示,细胞毒类的药物治疗实体瘤等患者均可能发生HBV再激活事件,从而导致肝脏损伤[13-14]。而放疗对HBV激活的机制目前仍在进一步研究中,有研究结果显示放疗导致HBV再激活导致肝损伤可能与HBV DNA 和IL-6的明显升高相关,从而激活STAT3信号转导途径实现[15-16]。而本研究中,同步放化疗对HBV携带的胃肠道肿瘤患者肝损伤发生率明显高于单纯化疗组患者,其原因可能在于放化疗治疗过程中对HBV的再激活发挥协同作用,因此导致肝损伤的概率明显较高,针对此类临床患者在选择治疗方案时尤为慎重。此外,由于肿瘤患者在治疗过程中由于其疾病严重,因此其化疗周期较长,也可诱发肝损伤[17-18]。
本研究发现,HBV携带者的胃肠癌患者肝损伤发生率明显较高,这HBV阳性患者更易导致HBV再激活情况,这说明HBV阳性是诱发肝损伤的危险因素之一。所以,对于HBV阳性的患者在临床实践中预防性使用抗乙肝病毒的药物或许能够减少肝功能损害及乙肝病毒的激活,需要更大规模的前瞻性临床研究来深入分析。
综上所述,针对携带HBV的胃肠道肿瘤患者而言,尽最大可能去降低诱发HBV再激活的危险因素,同时确保临床疗效最佳是亟待解决的问题。
作者声明:本文全部作者对于研究和撰写的论文出现的不端行为承担相应责任;并承诺论文中涉及的原始图片、数据资料等已按照有关规定保存,可接受核查。
学术不端:本文在初审、返修及出版前均通过中国知网(CNKI)科技期刊学术不端文献检测系统的学术不端检测。
同行评议:经同行专家双盲外审,达到刊发要求。
利益冲突:所有作者均声明不存在利益冲突。
文章版权:本文出版前已与全体作者签署了论文授权书等协议。
