针药并用治疗晚期恶性肿瘤姑息性化疗后睡眠障碍疗效观察
2021-03-01尹诗王颖陈俊西谢安卫刘珊
尹诗,王颖,陈俊西,谢安卫,刘珊
(1.四川大学华西广安医院,广安 638000;2.广安市广安区人民医院,广安 638000)
恶性肿瘤目前依然是困扰临床及患者的重大难题,具有较高的病死率,如今已成为全球危害人类身心健康的重要疾患之一。随着人们生活水平的提高、饮食结构的改变及疾病的变化,恶性肿瘤的患病率呈现逐年增长的趋势[1],目前临床上所采用的治疗方式以手术、放疗、化疗、生物免疫等为主,但大量的放化疗不仅未达到满意的临床疗效,还给患者的身体及经济带来沉重负担。如今,随着医疗水平的不断进步及临床对于恶性肿瘤认识的深入,姑息性化疗逐渐在恶性肿瘤的治疗中发挥重要作用[2]。相关研究表明,晚期恶性肿瘤患者在姑息性化疗过程中,由于对病情的担忧、自身病情的不断恶化及化疗产生的不良反应等因素,极易产生焦虑、抑郁等不良情绪,加之长期治疗的痛苦及经济压力,易导致患者出现睡眠障碍,严重影响其生活质量[3]。由此可见,积极治疗恶性肿瘤的同时,临床上还需有效改善患者的睡眠情况。西医治疗恶性肿瘤所致的失眠多采用镇静安眠药物,虽然这些药物近期效果显著,但长期使用具有耐药性、反跳现象等不良反应[4],因此,中医药疗法治疗睡眠障碍逐渐受到重视,情志干预、推拿按摩、针灸等方法已被广泛运用于睡眠障碍的治疗中,其中针灸主要针对患者的病因、症状等对症治疗来改善睡眠障碍,不仅起效快,还安全可靠、无不良反应。相关临床研究表明,针灸治疗睡眠障碍疗效确切[5],但关于其治疗晚期恶性肿瘤失眠患者的研究却较为少见。基于此,本研究采用针灸配合常规药物治疗晚期恶性肿瘤姑息性化疗后睡眠障碍患者45例,并与单纯药物治疗45例相比较,现报道如下。
1 临床资料
1.1 一般资料
90例晚期恶性肿瘤姑息性化疗后睡眠障碍患者均为2017年1月至2018年12月四川大学华西广安医院门诊及住院患者,按就诊先后顺序采用查随机数字表法将患者随机分为治疗组和对照组,每组45例。治疗组中男26例,女19例;年龄最小35岁,最大76岁,平均(54±8)岁;恶性肿瘤类别为肺癌 15例,肝癌 12例,胃癌10例,食管癌8例;临床肿瘤TNM分期为Ⅲ期22例,Ⅳ期23例;卡氏评分为(75.74±8.40)分。对照组中男24例,女21例;年龄最小34岁,最大78岁,平均(55±9)岁;恶性肿瘤类别为肺癌16例,肝癌10例,胃癌11例,食管癌8例;临床肿瘤TNM分期为Ⅲ期20例,Ⅳ期25例;卡氏评分为(76.20±7.34)分。两组患者性别、年龄、恶性肿瘤类别、临床分期及卡氏评分比较,差异无统计学意义(P>0.05),具有可比性。
1.2 纳入标准
①符合恶性肿瘤相关诊断标准[6];②符合睡眠障碍诊断标准[7];③接受姑息性化疗;④至少接受常规镇静催眠药物治疗 1周;⑤认知功能正常,意识清晰,沟通与交流无障碍;⑥预计生存期超过3个月;⑥对本研究知情了解,并签署知情同意书。
1.3 排除标准
①姑息性化疗禁忌证患者;②严重自杀倾向患者;③局部皮肤损伤或溃疡而无法进行针灸治疗者;④自身免疫疾病者;⑤心、肝、肾等器官发生器质性病变或严重功能障碍者;⑥精神疾患或意识障碍者;⑦对本研究所使用药物过敏或有禁忌证者。
2 治疗方法
2.1 对照组
予以姑息性化疗、止痛、心理疏导、对症支持治疗等常规干预措施,并口服地西泮片(上海金不换兰考制药有限公司,国药准字H41021303)5 mg,每日3次,共治疗2周。
2.2 治疗组
在对照组基础上采用针灸治疗。先取百会、神庭、印堂及双侧神门、足三里、三阴交穴进行针刺治疗。患者取仰卧位,碘伏消毒穴位局部皮肤后,再用 75%乙醇脱碘,采用0.30 mm×40 mm毫针进行针刺,行平补平泻法,以患者自觉穴位局部酸麻重胀且耐受为宜。针刺后,取神阙、关元穴进行灸法治疗。常规消毒后,将点燃的灸条置于灸盒中,再将灸盒放在相应穴位,以患者能耐受为宜,并注意防止烫伤。每日治疗1次,共治疗2周。
3 治疗效果
3.1 观察指标
3.1.1 不良情绪
两组治疗前后分别采用 Zung焦虑自评量表(Self-rating Anxiety Scale, SAS)和抑郁自评量表(Self-rating Depression Scale, SDS)[8]评估患者主观感受焦虑及抑郁程度。各量表包括20个条目,采用4级计分法,分值范围0~100分,分值越高表明焦虑或抑郁程度越严重。
3.1.2 睡眠质量
两组治疗前后分别采用匹兹堡睡眠质量指数量表(Pittsburgh Sleep Quality Index, PSQI)[9]评估患者睡眠情况。PSQI由睡眠时间、入睡时间、睡眠质量及日间功能障碍等7个维度构成,每个维度采用0~3级计分法,总分值范围0~21分,分值越高表明睡眠质量越差。
3.1.3 炎性因子
两组治疗前后分别采集空腹静脉血 3~5 mL,以3000 r/min离心10 min后分离血清,并置于-20℃低温保存,采用酶联免疫吸附法检测患者白细胞介素-6(interleukin-6, IL-6)水平。
3.1.4 生活质量
两组治疗前后分别采用生活质量调查问卷(European Organization for Research and Treatment of Cancer Quality-of-life Questionnaire Core 30, EORTC QLQ-C30)[10]评估患者生活质量,该量表包括30个条目,涉及15个领域,分值越高表明患者生活质量越好。
3.1.5 不良反应
记录两组治疗期间头晕呕吐、嗜睡、局部疼痛、血肿等不良反应的发生情况。
3.2 疗效标准
根据国际统一睡眠率公式[11]计算患者的睡眠率,睡眠率为实际睡眠时间与卧床至起床总时间的比值。以治疗前后患者睡眠障碍症状及睡眠率改善情况进行疗效评价。
治愈:睡眠障碍症状消失,睡眠率≥75%。
显效:睡眠障碍症状有所改善,睡眠率为65%~74%。
有效:睡眠障碍症状缓解,睡眠率为 55%~64%,基本停用安眠药或药量减少超过3/4。
无效:失眠症状无任何改善或加重,睡眠率<55%,仍然靠安眠药维持睡眠。
3.3 统计学方法
所有数据采用SPSS22.0软件进行统计分析。符合正态分布的计量资料以均数±标准差表示,比较采用t检验;计数资料比较采用卡方检验。以P<0.05表示差异具有统计学意义。
3.4 治疗结果
3.4.1 两组治疗前后SAS评分及SDS评分比较
由表1可见,两组治疗前SAS评分及SDS评分比较,差异均无统计学意义(P>0.05)。两组治疗后SAS评分及SDS评分均显著下降(P<0.05)。治疗组治疗后SAS评分及SDS评分低于对照组(P<0.05)。
表1 两组治疗前后SAS评分及SDS评分比较 (±s,分)
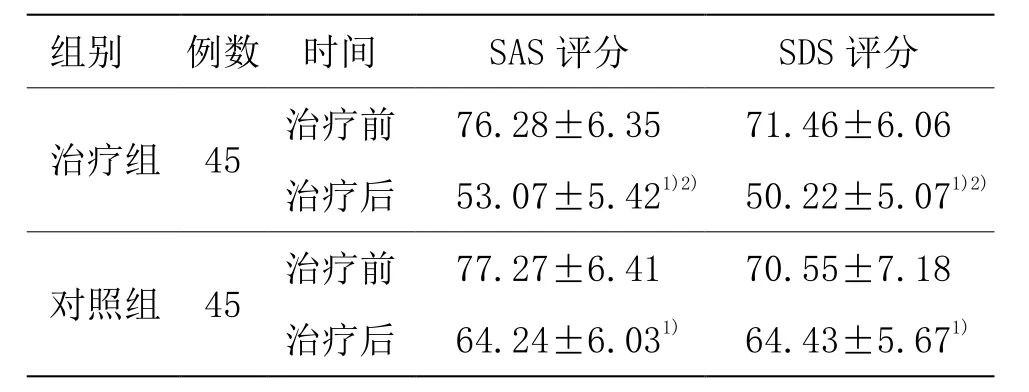
表1 两组治疗前后SAS评分及SDS评分比较 (±s,分)
注:与同组治疗前比较1)P<0.05;与对照组比较2)P<0.05
组别 例数 时间 S A S评分 S D S评分治疗组 4 5 治疗前 7 6.2 8±6.3 5 7 1.4 6±6.0 6治疗后 5 3.0 7±5.4 2 1)2) 5 0.2 2±5.0 7 1)2)对照组 4 5 治疗前 7 7.2 7±6.4 1 7 0.5 5±7.1 8治疗后 6 4.2 4±6.0 3 1) 6 4.4 3±5.6 7 1)
3.4.2 两组治疗前后EORTC QLQ-C30评分比较
由表2可见,两组治疗前EORTC QLQ-C30评分比较,差异无统计学意义(P>0.05)。两组治疗后 EORTC QLQ-C30评分均显著提高,与同组治疗前比较,差异均具有统计学意义(P<0.05)。治疗组治疗后 EORTC QLQ-C30评分与对照组比较,差异具有统计学意义(P<0.05)。
表2 两组治疗前后EORTC QLQ-C30评分比较 (±s,分)

表2 两组治疗前后EORTC QLQ-C30评分比较 (±s,分)
注:与同组治疗前比较1)P<0.05;与对照组比较2)P<0.05
组别 例数 治疗前 治疗后治疗组 45 18.30±3.55 28.18±4.211)2)对照组 45 19.05±3.63 24.06±3.881)
3.4.3 两组治疗前后PSQI各项评分比较
由表3可见,两组治疗前PSQI各项评分(睡眠时间、入睡时间、睡眠质量、日间功能障碍)及总分比较,差异均无统计学意义(P>0.05)。两组治疗后PSQI各项评分及总分均显著下降,与同组治疗前比较,差异均具有统计学意义(P<0.05)。治疗组治疗后PSQI各项评分及总分与对照组比较,差异均具有统计学意义(P<0.05)。
表3 两组治疗前后PSQI各项评分比较 (±s,分)

表3 两组治疗前后PSQI各项评分比较 (±s,分)
注:与同组治疗前比较1)P<0.05;与对照组比较2)P<0.05
组别 例数 时间 睡眠时间 入睡时间 睡眠质量 日间功能障碍 总分治疗组 4 5 治疗前 3.4 2±0.3 8 4.1 5±1.2 0 4.1 1±1.2 2 3.8 6±0.6 3 1 5.5 4±2.4 7治疗后 1.4 1±0.3 3 1)2) 1.3 9±0.9 9 1)2) 1.2 2±1.9 8 1)2) 1.0 4±0.4 0 1)2) 5.0 6±1.1 3 1)2对照组 4 5 治疗前 3.4 5±0.3 6 4.0 9±1.1 8 4.0 9±1.1 7 3.8 7±0.5 8 1 5.5 0±2.8 6治疗后 2.4 2±0.2 8 1) 2.6 8±1.0 6 1) 2.7 5±1.0 8 1) 2.0 9±0.4 8 1) 9.9 4±1.8 7 1)
3.4.4 两组治疗前后血清IL-6水平比较
由表4可见,两组治疗前血清IL-6水平比较,差异无统计学意义(P>0.05)。两组治疗后血清IL-6水平均显著下降,与同组治疗前比较,差异均具有统计学意义(P<0.05)。治疗组治疗后血清IL-6水平与对照组比较,差异具有统计学意义(P<0.05)。
表4 两组治疗前后血清IL-6水平比较 ( ±s,pg/mL)

表4 两组治疗前后血清IL-6水平比较 ( ±s,pg/mL)
注:与同组治疗前比较1)P<0.05;与对照组比较2)P<0.05
组别 例数 治疗前 治疗后治疗组 4 5 9 8 4 2.4 6±3 6 9.2 2 5 0 3 9.6 3±1 8 5.4 2 1)2)对照组 4 5 9 8 3 1.0 6±4 0 2.0 3 6 3 5 2.1 8±2 0 2.0 6 1)
3.4.5 两组临床疗效比较
由表 5可见,治疗组总有效率为 93.3%,对照组为77.8%,两组比较差异具有统计学意义(P<0.05)。

表5 两组临床疗效比较 (例)
3.5 两组不良反应发生率比较
由表6可见,治疗组不良反应发生率为11.1%,对照组为8.9%,两组比较差异无统计学意义(P>0.05)。

表6 两组不良反应发生率比较 (例)
4 讨论
由于病情进展、放化疗不良反应、对于疾病的担忧、经济压力等多种因素,恶性肿瘤患者往往会因为巨大心理压力而产生焦虑、抑郁等不良情绪,而负性情绪的累积则会导致其睡眠障碍。同时,恶性肿瘤患者的失眠状态会严重影响其预后及生活质量,促使患者陷入恶性循环[12]。在患者的姑息性化疗过程中,睡眠障碍普遍存在,不仅影响患者的生活质量,还影响治疗效果。目前临床针对睡眠障碍患者多采用以镇静催眠为主的药物治疗,此类药物主要通过抑制失眠患者的中枢神经系统的兴奋性而发挥作用[13],其起效快,易被多数患者接受,但长期服用此类药物具有宿醉、依赖性、反跳现象、耐药性等诸多不良反应。因此,采用不良反应较少的中医学方法治疗失眠已逐渐受到临床关注。
失眠属中医学“不寐”“不得眠”等范畴,古代医家多认为阴阳失调是失眠的主要病机,若机体出现异常变化,均有可能引起失眠。外邪入侵机体时,邪气入内,阻滞经络,脏腑功能失调,阴阳不和而致失眠;情志不畅或肝气郁结,气机运输不转,郁盛则内扰神魂而致不寐;体弱多病或年老体虚者,气血亏虚,营卫失常,气血运营异常,昼精而夜惧[14-15]。同时,恶性肿瘤化疗患者由于药毒伤正,消耗气血,损伤脏腑,血不养心,加之心理压力、烦躁、焦虑、恐惧等诸多负面情绪,往往表现为忧思过度、神不守舍、夜间多梦、难以入眠等。针对失眠的病因病机,中医学治疗以平衡阴阳、调和营卫为主要治则。针灸可通过对特定穴位的刺激,达到阴平阳秘、调和营卫、目暝得寐的目的;而在穴位选取上,选取头部、四肢及腹部穴位,能够从整体上调和阴阳;针刺手法上,采用平补平泻,注重补虚泻实,气至病所[16-17]。
本研究结果显示,治疗组总有效率显著高于对照组,且改善 PSQI各项评分亦优于对照组,提示针药并用治疗晚期恶性肿瘤姑息性化疗后睡眠障碍疗效确切,能改善患者睡眠障碍,提高睡眠质量。针灸通过刺激睡眠相关经络,改善气血,调和阴阳、营卫,从根本改善睡眠障碍,并提高睡眠质量。余月华[18]采用针药并用治疗晚期恶性肿瘤姑息性化疗后睡眠障碍,结果表明予以针药并用的患者各项睡眠质量评分的改善幅度明显大于常规治疗患者,与本研究结果相一致。在不良情绪方面,治疗组改善SAS评分及SDS评分更显著,提示针药并用能够明显改善恶性肿瘤姑息性化疗患者的不良情绪。随着病情的加剧及疼痛的折磨,晚期恶性肿瘤患者的情绪会发生巨大波动,产生焦虑、抑郁等消极情绪,而患者的疼痛、病情与负性情绪相互作用影响会形成恶性循环,导致机体发生肾上腺素分泌增多、心率加快、血压升高等异常变化,增加其能量消耗,影响睡眠状况[19]。针药并用不仅能够改善病情,亦可改善因病情、疼痛所致的不良情绪,从而有效提高睡眠质量。相关研究[20]证实,IL-6水平过高时会导致白天睡眠过多或夜间睡眠不足,IL-6与睡眠质量具有一定关系,本研究结果显示,治疗组治疗后IL-6水平较对照组下降更明显,提示针药并用治疗恶性肿瘤睡眠障碍能够改善机体炎性因子水平,从而改善睡眠状况。此外,两组不良反应发生率比较无显著差异,提示针灸治疗具有一定安全性,不会明显增加机体不良反应,但临床实际操作时还需注意避免灼伤或刺伤局部皮肤。
综上所述,针药并用是一种治疗晚期恶性肿瘤姑息性化疗后睡眠障碍的有效方法,能显著改善患者不良情绪,降低炎性因子水平,提高其睡眠质量与生活质量,且具有一定安全性,值得深入研究。