瘢痕子宫再次妊娠分娩方式的选择及经阴道分娩安全性的临床分析
2021-02-26郑小玲陈丽红
郑小玲,陈丽红
(梅州市丰顺县人民医院,广东 梅州 514300)
0 引言
现阶段,随着医疗水平的进步和发展,对于难产或是高危产妇分娩时通常会选择剖宫产确保母婴安全,临床实践表明应用效果理想。手术会对子宫造成创伤形成瘢痕子宫,此种类型产妇再次怀孕、分娩时具有一定危险性,相关资料显示[1],瘢痕子宫产妇再次妊娠后选择经阴道分娩会严重威胁母婴安全,选择剖宫产也存在一些并发症及不良分娩结局,会对孕妇身心健康产生严重影响。因此疤痕子宫再次妊娠如何选择分娩方式也成为产妇关注、医疗机构重点研究的问题[2]。为此,本次研究将本院产科接收的瘢痕子宫再次妊娠产妇,分别选择经阴道分娩和剖宫产,分析和比较两种分娩方式的具体情况及安全性。报道如下。
1 资料和方法
1.1 一般资料
研究对象136例,均筛选于本院产科接收的瘢痕子宫再次妊娠产妇,所有产妇经检查均符合阴道分娩标准,选取时间为2018年9月至2020年3月,随机抛硬币法将其分为两组。对照A组(n=70)年龄26-39岁,平均(30.76±2.32)岁;对照B组(n=60),年龄25-38岁,平均(30.62±2.56)岁;观察组(n=66),年龄26-40岁,平均(31.12±2.43)岁。对照A组产妇均具有剖宫产指征或是产妇明确要求选择剖宫产分娩;观察组及对照B组产妇符合阴道分娩标准,且自愿选择经阴道分娩;对照A组和观察组产妇均为瘢痕子宫再次分娩,瘢痕子宫因第一次剖宫产所致,且再次妊娠和首次剖宫产相隔时间超过2年。三组产妇基线资料无显著差异(P>0.05),可对比。产妇家属知情,自愿参与研究并签署同意文件。
1.2 方法
观察组行阴道试产:首次剖宫产位置为子宫下段,术后无并发症,和本次分娩相隔时间超过2年;超声检查子宫下段延续性良好,瘢痕厚度2-4mm,符合阴道分娩指征;胎位正常顺利入盆,全程提供医疗监护,动态监控产妇适应症,分娩过程中要密切关注胎儿胎心、产妇宫缩、产程情况以及是否存在异常,将其作为是否转为剖宫产的依据,如发现先兆子宫破裂、胎儿宫内窘迫,需要及时转为剖宫产分娩;阴道分娩时,密切观察产程进展,注意缩短第二产程时间,禁止外加腹压,避免导致子宫破裂;阴道助产和侧切指征可适当放宽[3]。
对照A组实施剖宫产分娩:严格依照手术规范开展。
对照B组初产妇确认符合阴道分娩标准,正常阴道分娩。
1.3 指标观察
观察分析瘢痕子宫再次分娩产妇选择不同方式分娩情况及母婴结局。
观察三组产妇分娩时出血量(平均)、产程总体时间、住院时间、新生儿阿氏评分。
并发症包括:产后感染、产后出血、新生儿窒息。
1.4 统计学分析
利用SPSS 21.0软件对研究数据进行分析,计量资料和计数资料分别利用(±s)、百分率(%)表示,分别行t及χ2值检验,P<0.05表明差异具有统计学意义。
2 结果
2.1 对比两组经阴道分娩情况
对照B组阴道试产成功率优于观察组,差异不具有统计学意义(P>0.05);两组助产率相比对照B组优势明显(P<0.05),见表1。
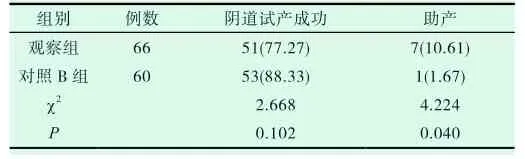
表1 对比两组经阴道分娩情况[n(%)]
2.2 三组分娩情况对比
观察组和对照B组各项分娩指标无明显差异(P>0.05),见表2;观察组和对照A组新生儿阿氏评分无明显差异(P>0.05),但两组分娩出血量和住院之间相比观察组具有明显优势,差异呈统计学意义(P<0.05)。见表3。
表2 两组经阴道分娩产妇情况比较(±s)

表2 两组经阴道分娩产妇情况比较(±s)
?
表3 观察组和对照A组产妇情况比较(±s)

表3 观察组和对照A组产妇情况比较(±s)
?
2.3 观察组和对照A组并发症发生几率比较
观察组66例产妇中,新生儿窒息2例,并发症发生几率3.03%(2/66);对照A组70例产妇中新生儿窒息4例、产后感染3例、产后出血2例,并发症发生几率12.86%(9/70),经计算χ2=4.413P=0.036,两组并发症发生几率相比观察组更优,差异呈统计学意义(P<0.05)。
3 讨论
剖宫产属于常见的分娩方式,能够有效改善和降低自然分娩造成的疼痛和不适,尤其适用于高危产妇、高龄产妇、无法自然分娩、胎儿窘迫等情况,目前手术技术已经较为成熟和完善,手术安全性理想[4]。目前我国的剖宫产几率一直居高不下,这也随之增加了术后各种远期问题。现阶段人们健康观念发生了巨大的变化,国家大力倡导自然分娩,产妇对自然分娩有更为全面的了解,为了胎儿健康更愿意选择自然分娩。因此现阶段关注度最高的问题为剖宫产后瘢痕子宫再次妊娠时如何选择更为健康和安全的分娩方式[5]。但是目前对于再次妊娠且瘢痕子宫产妇,选择经阴道分娩的可行性和安全性尚无定论。瘢痕子宫再次妊娠或是分娩时,母婴均存在不同程度风险,因此需要综合考虑产妇、胎儿情况,筛选符合阴道分娩标准且存在阴道分娩医院的产妇进行阴道试产,尽量确保产妇和胎儿的健康,降低并发症发生几率[6]。剖宫产造成瘢痕子宫,是再次分娩时导致发生妊娠期子宫破裂最重要的影响因素,因此再次妊娠后医生、产妇及家属,担心分娩过程发生意外,因此更愿意选择剖宫产。研究证明,瘢痕子宫再次妊娠发生子宫破裂主要影响因素包括:剖宫产次数、剖宫产子宫缝合方法、剖宫产术后是否存在并发症、再次分娩和前次手术间隔时间等。相关研究证明,瘢痕子宫二次妊娠,分娩时无论选哪种分娩方式,均存在较大风险,例如手术(产程)时间增长、出血量增加、分娩后发生并发症等。
由此可知,不能将瘢痕子宫再次妊娠作为剖宫产的绝对适应证,瘢痕子宫类型产妇选择阴道分娩产妇出血阿及术后恢复等方面和选择剖宫产手术相比仍具有明显优势。但经阴道分娩仍然具有一定风险,因此阴道试产时需要密切关注产妇情况,可适当放宽助产和侧切指征,情况异常时及时转为剖宫产,尽量确保母婴健康,望重视。
