列线图预测乙型肝炎病毒相关慢加急性肝衰竭死亡风险的临床研究*
2021-02-26何婷婷孙克伟张振刚李瀚旻李秀惠杨宏志林周小舟毛德文0过建春卓蕴慧王宪波王介非曹武奎张淑琴张明香
周 超 宫 嫚△ 张 宁 何婷婷 孙克伟 张振刚 李瀚旻 李秀惠 杨宏志 李 芹 王 林周小舟 毛德文0 过建春 卓蕴慧 王宪波 邓 欣 王介非 曹武奎 张淑琴 张明香 李 筠△
1.中国人民解放军总医院第五医学中心肝病医学部中医肝病科 (北京, 100039) 2.湖南中医药大学第一附属医院 3.华中科技大学附属同济医院 4.湖北省中医院 5.首都医科大学附属北京佑安医院 6.中山大学附属第三医院 7.福建医科大学孟超肝胆医院8.成都市公共卫生临床医疗中心 9.深圳市中医院 10.广西中医药大学第一附属医院 11.杭州市西溪医院 12.上海中医药大学附属曙光医院 13.首都医科大学附属北京地坛医院 14.深圳市第三人民医院 15.上海公共卫生临床中心 16.天津市第二人民医院 17.吉林省肝胆病医院 18.沈阳市第六人民医院
乙型肝炎病毒相关慢加急性肝衰竭(HBV-ACLF)是中国地区最常见的慢加急性肝衰竭(ACLF)类型[1-3],是乙型肝炎病毒(HBV)感染导致的慢性肝病基础上短时间内出现的急性肝功能失代偿临床症候群,与失代偿期肝硬化病情无法逆转的特点有所不同,其过程与急性肝衰竭类似,短期肝功能急剧下降,一部分快速进展至终末期肝病,必须肝移植治疗,但亦有部分患者可以从急性打击中机体恢复到病前的基础状态[4,5]。临床约有半数的ACLF具有潜在可逆性[6,7],即这部分患者通过内科综合治疗可以实现病情逆转,无肝移植的迫切需求。因此,如何准确判断病情,甄别预后差异,有针对性地选择治疗方案,是HBV-ACLF救治过程中的关键问题[8]。构建直观而准确的预测模型,应用于临床的疾病管理和治疗决策,可以提高疾病救治水平,降低患者病死率。从HBV-ACLF的临床特征入手,分析与疾病差异性转归之间的关系,找到影响疾病转归的关键性因素,从而构建有效的早期预测判别手段,利于提高现有医疗条件下的救治能力。本研究以涵盖我国多地域、多中心的HBV-ACLF为研究对象,分析其潜在的影响因素,筛选影响疾病预后的关键因素,从而构建HBV-ACLF的预后模型。
1 资料与方法
1.1 研究对象 2012年12月至2014年12月入组的1 059例HBV-ACLF患者,按照纳入及排除标准筛选,最后确立研究对象共有413例,按照2∶1分为训练集患者277例,测试集患者136例。
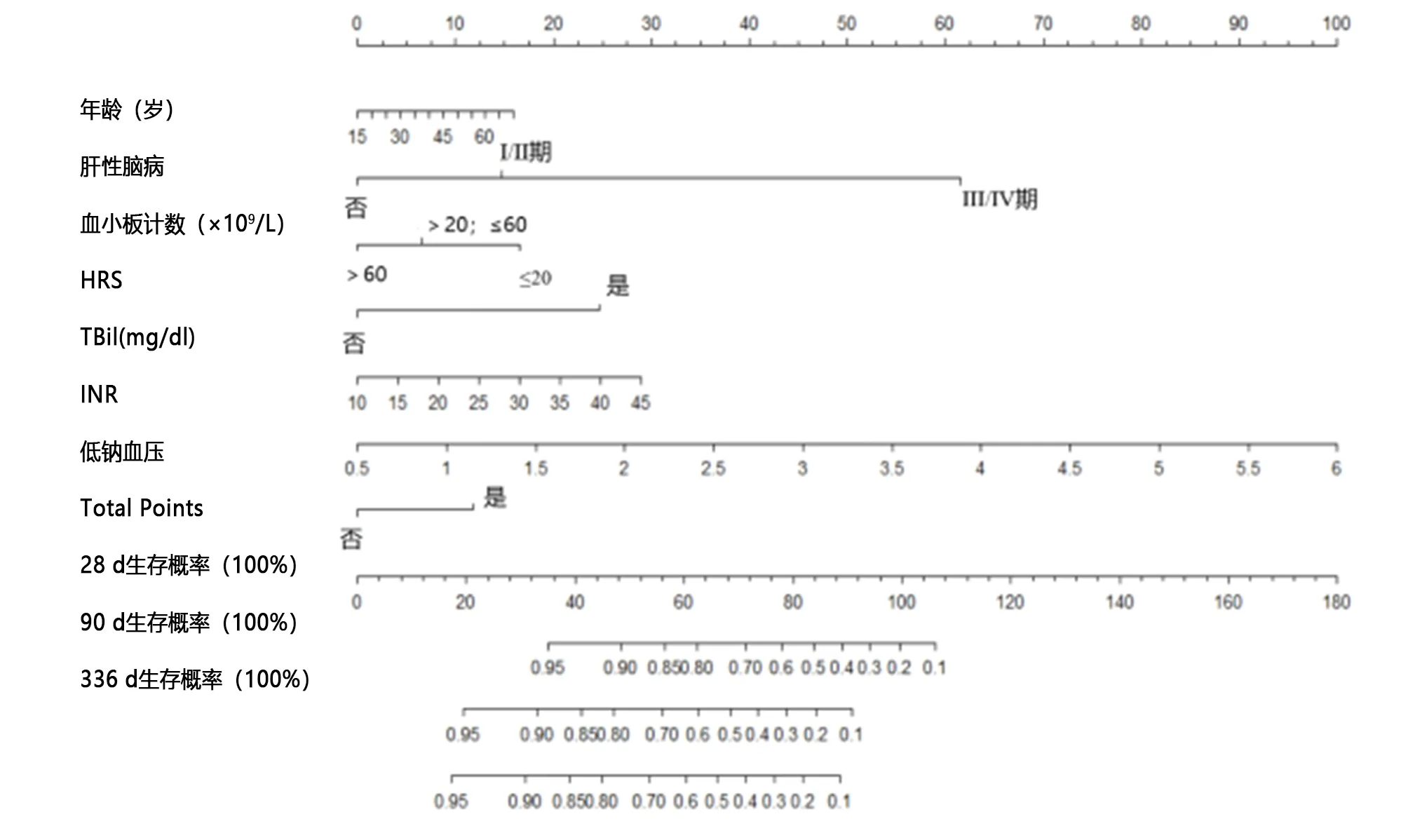
1.2 诊断标准 (1)乙型肝炎相关慢性肝病包括慢性乙型病毒性肝炎及乙型肝炎肝硬化;前者依据表面抗原定量持续时间>6个月;后者主要依据实验室及物理检查提示存在肝脏合成功能下降(低蛋白血症)或门脉高压征(腹水、静脉曲张),或影像学提示存在肝硬化征象。(2)2012年中华医学会《肝衰竭诊疗指南》[9]。ACLF:在慢性肝病基础上,短期内发生急性肝功能失代偿的主要临床表现,①极度乏力,有明显的消化道症状,②黄疸迅速升高,血清总胆红素(TBil)大于正常值上限10 倍或每日上升≥1 mg/dl;③出血倾向,凝血酶原活动度(PTA)≤40%或国际标准化比值(INR)≥1.5,并排除其他原因者;④失代偿性腹水;⑤伴或不伴有肝性脑病。早期:①极度乏力、明显厌食、呕吐、腹胀等症状;②血清TBil ≥10 mg/dl或每日上升≥1 mg/dl;③有出血倾向,30% 1.3 纳入及排除标准 纳入标准:①符合HBV-ACLF诊断标准;②随访期内出现疾病死亡或完成48周随访。排除标准:①不符合HBV-ACLF诊断标准;②免疫性、血管性、药物性、酒精性、中毒性、寄生虫性等其他原因导致的ACLF;合并原发性肝癌;合并严重的全身性疾病或精神病患者或难以戒除的吸毒者;③妊娠或哺乳期妇女;④HIV抗体阳性者;重叠病毒性肝炎(甲、丙、丁、戊型)或巨细胞病毒、EB病毒等其他嗜肝病毒感染者;⑤近3个月内曾参加其他临床试验者;⑥随访期内脱落或失访或进行肝移植治疗。所有患者自入组时随访至48周;终点事件定义为因疾病导致的死亡。 2.1 临床特征 所有研究对象入组时的基线特征见表1。48周随访期内,训练集 277例HBV-ACLF患者中,109例(39.4%)因疾病死亡;测试集136例HBV-ACLF患者中,49例(36.0%)死亡。 表1 训练集与测试集人群的基线特征 2.2 预后相关因素的筛选 单因素Cox分析显示年龄、分期、PTA、红细胞计数、血红蛋白含量、腹水、低钠血症、消化道出血、INR、凝血时间、TBil、谷氨酰胺转肽酶、肌酐、血小板计数、自发性细菌性腹膜炎、肝肾综合征、终末期肝病模型(MELD)评分、MELD-Na评分与预后相关(P<0.05);按照单因素筛选P<0.10以及临床判断人工肝支持治疗、抗病毒治疗共同进入多因素回归分析(经相关性分析判断PTA、INR、凝血时间相关性强相关系数r>0.5,按照受试者AUROC择优选择INR进入方程;采用同样的方法,在红细胞计数与血红蛋白含量之间选择血红蛋白含量进入方程;疾病分期、MELD评分、MELD-Na评分依据多个变量综合而来,故而未纳入方程),按照最大似然比向前法,最终纳入回归方程的变量包括年龄、INR、血小板计数、肝性脑病、肝肾综合征、低钠血症、TBil(表2)。选择上述7个因素构建列线图。 表2 单因素及多因素Cox回归分析 2.3 列线图的建立与验证 2.3.1 预测HBV-ACLF生存概率的列线图列线图 列线图可用于预测HBV-ACLF患者的28、90及336 d(即48周)生存概率。列线图中的变量水平均赋予对应权重的数值。如肝性脑病Ⅲ或Ⅳ期对应分数为61分,Ⅰ或Ⅱ期评分为15分;血小板计数≤20×109/L则记为17分;肝肾综合征对应25分;低钠血症为12分。列线图得分越高,则生存概率越低,死亡风险越高,见图1。 图1 预测HBV-ACLF生存概率的列线图 2.3.2 列线图与MELD、MELD-Na评分系统在不同时间的AUROC的比较 通过AUROC比较列线图与MELD、MELD-Na评分系统对28、90、336 d结局方面的预测能力见表3。 表3 列线图与MELD、MELD-Na评分系统在不同时间的AUROC的比较 2.3.3 列线图的外部验证 分别在测试集中对列线图模型的区分度以及一致性进行外部验证。测试集的验证结果显示预测28 d的结局时C值为0.79(95%CI0.67~0.91),预测90 d结局C值为0.77(95%CI0.67~0.87),预测336 d结局C值为0.73(95%CI0.64~0.83),即说明列线图能预测测试集人群死亡结局的准确为73%~79%。模型的一致性见图2D、E、F,分别代表28、90及336 d预测值与观察值之间的一致性,预测线与实际观测线重合度越高,则代表一致性越强;从校正曲线可以判断,列线图模型在预测336 d结局时的一致性(图2F)优于预测28 d(图2D)及90 d(图2E)。 A、B、C:训练集;D、E、F:测试集 ACLF的28 d短期病死率高达39.9%[11],但近70%存活超过90 d的患者后期呈现良好的疾病稳定状态或肝脏功能维持发作前的基础水平[12]。因此,在治疗手段有限的情况下,早期预测病情变化趋势是诊疗关键。MELD、慢性肝衰竭-序贯器官衰竭评估(CLIF-SOFA)、亚太肝脏研究协会慢加急性肝衰竭研究小组评分(AARC-ACLF),上述模型亦应用于HBV-ACLF患者[13],但事实上HBV基础上的ACLF占据了中国地区该病种的多数,因此,以中国地区HBV相关的该类临床症候群为主开展研究较为符合实际需求。 本研究选取中国地区的HBV-ACLF患者为研究对象,通过列线图的可视化展示,实现HBV-ACLF患者的28、90、336 d死亡风险预测,具有直观、易操作的特点。列线图包含了年龄、PTA等常见生化指标,以及肝性脑病等并发症,总涉及7个指标。其中年龄、TBil、INR、肝性脑病、肝肾综合征、低钠血症等指标与死亡风险呈正相关,而血小板计数与死亡风险呈负相关。这一结果与已有的研究在ACLF的预后相关因素方面结论大致相同[14,15]。 本研究结果显示HBV-ACLF患者出现低钠血症的死亡风险是无低钠血症患者的1.86倍(P=0.004);这与一项以酒精相关ACLF人群为主的研究结论相似[16]。列线图与MELD评分相比,模型纳入了HBV-ACLF的常见并发症以及血小板计数。预测28、336 d结局时,列线图优于MELD及MELD-Na评分;预测90 d结局时,列线图优于MELD评分,但与MELD-Na评分无显著差异。模型构建的过程中,考虑到抗病毒治疗、人工肝支持治疗两项措施可能存在临床获益,将其纳入多因素回归方程,但最终并未显示差异。一项纳入67例基因B型或C型的HBV再活跃导致ACLF人群的前瞻性队列研究结果显示,替诺福韦在改善3个月病死率优于恩替卡韦[17];人工肝支持治疗可以改善ACLF人群的胆红素、内毒素、炎性细胞因子等指标[18,19];因此,抗病毒及人工肝治疗改善HBV-ACLF患者临床结局需要更多数据支持。 综上所述,本研究建立了该疾病死亡风险的列线图,可用于预测HBV-ACLF患者不同时间点的死亡风险,有助于临床把握病情,具有简易、直观、便于操作等优点。本研究未与ACLF其他模型进行比较,存在不足,在今后的工作中将进一步验证模型能力,同时与其他预测手段进行深入比较。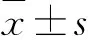
2 结果




3 讨论
