复发难治性B细胞淋巴瘤患者95例行嵌合抗原受体T细胞治疗所致不良反应的护理
2021-02-25曾纯陆宇晗马淑玲应志涛
曾纯,陆宇晗,马淑玲,应志涛
(1.北京大学肿瘤医院暨北京市肿瘤防治研究所 淋巴肿瘤内科,北京 100142;2.北京大学肿瘤医院 护理部)
B细胞淋巴瘤是起源于B淋巴细胞的恶性血液系统肿瘤,经化疗、靶向治疗等规范化治疗后有着较高的缓解率,但仍有20%~30%的患者由于肿瘤耐药而出现疾病进展,最终导致死亡[1]。近年来迅速发展的抗CD19嵌合抗原受体T细胞(chimeric antigen receptor T cell,CAR-T)疗法通过对T细胞进行基因修饰,使其能特异性识别并杀伤绝大部分B细胞上都表达的CD19靶点,给复发难治性B细胞淋巴瘤患者提供了新的治疗机会[2]。但由于免疫治疗特殊的作用机制,CAR-T治疗过程中可能会并发细胞因子释放综合征(cytokine-release syndrome,CRS)以及CAR-T治疗相关性脑病(CAR-T cell related encephalopathy syndrome,CRES)等一系列不良反应,严重者可能会危及生命[3],因此也给临床护理带来了新的挑战。2017年9月至2020年6月,北京市某三级甲等肿瘤医院淋巴肿瘤内科收治了95例行CAR-T治疗的患者,经过全方位护理,除1例患者因多器官功能衰竭死亡外,其余患者的不良反应症状均得到有效控制,顺利出院。现将护理经验总结如下。
1 临床资料
1.1 一般资料 2017年9月至2020年6月,我科收治行CAR-T治疗的患者共95例,其中男性56例,女性39例;年龄19~71岁,平均年龄(52.07±12.82)岁;其中弥漫大B细胞淋巴瘤56例,滤泡性淋巴瘤27例,边缘带B细胞淋巴瘤5例,套细胞淋巴瘤5例,高级别B细胞淋巴瘤(双打击)1例,小B细胞淋巴瘤1例。95例患者均为复发难治性淋巴瘤,其中87例经过至少6~8个疗程的联合化疗后复发,8例为化疗联合自体造血干细胞移植后复发。所有患者均经过严格评估筛选,在签署知情同意书并报院伦理委员会批准后入组接受CAR-T治疗。
1.2 治疗过程 所有患者入组后,均先采集自体外周血单核细胞,经过实验室分离、修饰、扩增等步骤[4],在1~2周内完成CAR-T细胞制备。所有患者在回输前均接受连续3 d的FC方案预处理(氟达拉滨25 mg/m2,环磷酰胺250mg/m2),预处理结束后休息1~2 d即开始进行CAR-T细胞回输,回输前30 min给予异丙嗪、苯海拉明抗过敏治疗,回输装置采用输血器,输注时间控制在10~15 min。回输后患者接受住院观察治疗,平均住院时间为(16.80±5.02)d。
1.3 不良反应发生情况及转归 本组患者接受CAR-T治疗后排在前6位的主要不良反应及表现见表1。其中发热、低血压、低氧血症、腹泻、心律失常是CRS的常见表现。除此之外,少数患者出现恶心、呕吐、乏力、口腔黏膜炎、疼痛等。除1例患者因多器官功能衰竭抢救无效死亡外,其余患者均体温、血压、血氧恢复到正常范围,不良反应相关症状均明显好转,顺利出院,接受后续追踪随访。
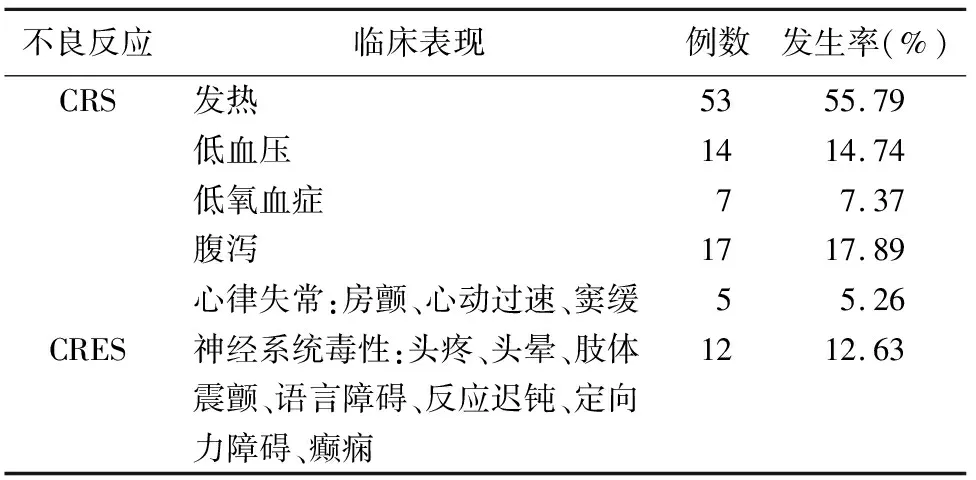
表1 复发难治B细胞淋巴瘤患者行CAR-T治疗不良反应发生情况(N=95)
2 护理
2.1 CRS的护理
2.1.1 密切评估及早发现 通过对患者生命体征及血液学指标变化的密切监测与护理评估,及早发现并上报相关临床特征,便于医生对CRS进行分级以指导后续CRS的处理。
2.1.1.1 严密监测生命体征 密切监测患者生命体征,能及早发现与评估CAR-T治疗所引起的CRS[5]。本组患者从CAR-T细胞回输开始均给予持续心电监护,加强巡视,回输当日测量体温、脉搏、呼吸、血压、血氧饱和度1次/2 h;如无异常,之后改为1次/6 h,密切监测以便及早发现细胞因子释放综合征。
2.1.1.2 密切监测血液学指标变化 患者接受CAR-T细胞回输前的预处理化疗以及细胞回输均可能导致出现骨髓抑制、肝肾功能受损、肿瘤溶解综合征及凝血功能障碍等不良反应。本组患者在细胞回输后每日监测血常规、生化全项及凝血功能。此外,血清铁蛋白、C反应蛋白和白介素-6(IL-6)的水平可以预测CAR-T细胞回输后细胞因子释放综合征的严重程度[6],因此,主管护士在本组患者CAR-T细胞回输后除按时采集血标本以外,还需每日查看和记录监测结果,如有异常及时通知医生,并配合诊治。
2.1.2 CRS相关症状的管理 CAR-T细胞接触带有肿瘤抗原的细胞后大量增殖,对肿瘤细胞大量杀伤的同时,也会产生一系列细胞因子,对患者身体造成系列性相关损害。本组患者的CRS相关症状主要表现为发热、低血压、低氧血症、腹泻以及心律失常等,通过对症性的支持护理,均取得了较好的护理效果。
2.1.2.1 发热 发热是细胞因子释放综合征最常见的症状[7-9]。本组治疗后有53例患者出现发热,占55.79%,体温波动范围38~40.3℃。回输后发热开始的中位时间是第4天(d0,d12),持续时间(3.64±2.26)d。发热期间,经外周和中心静脉导管采集血标本进行血培养,以鉴别高热是由于CAR-T细胞回输后细胞因子炎性反应还是由于感染引起。密切监测患者体温变化,给予温水擦浴、冰袋贴敷物理降温及退热药物治疗。指导患者清淡易消化饮食,鼓励多饮水。对于静脉补液的患者密切监测出入量以维持水电解质平衡。发热合并重度中性粒细胞减少的患者正确给予退热、抗感染、粒细胞集落刺激因子升白细胞治疗。同时给予患者保护性隔离,每日采用含氯消毒液擦拭层流床,定期更换空气过滤网,每日采用喷雾式空气消毒机对病室进行空气消毒,同时指导患者注意个人卫生,限制探视,预防交叉感染。
2.1.2.2 低血压 细胞因子释放综合征的患者可出现不同程度的血压下降。本组患者均给予持续心电监护,测量生命体征1次/6 h,如患者出现心率增快、血压下降,立即通知医生,改为测量血压1次/1~2 h。出现血压下降,嘱患者尽量卧床休息,如确需下床,需动作缓慢,专人陪护,预防跌倒。快速给予静脉输注葡萄糖盐水、羟乙基淀粉等扩充血容量。本组有6例患者经扩容治疗后仍不能纠正低血压或血压仍持续下降,给予血管活性药物多巴胺经中心静脉管路持续泵入,在此期间密切监测患者血压,根据血压变化及时调整药物泵入速度。本组14例患者出现低血压,占14.74%,经过密切监测及时处理均恢复到正常水平。
2.1.2.3 低氧血症 低氧血症也是细胞因子释放综合征常见的症状之一。护理要点包括:评估患者有无不适,如出现胸闷、憋气,或血氧饱和度(SPO2)<95%时,及时通知医生,根据患者缺氧程度给予氧疗。出现低氧血症,协助患者取半卧位,保持呼吸道通畅,轻度缺氧患者给予2~3 L/min鼻导管吸氧,中度缺氧患者给予6~8 L/min面罩吸氧,持续血氧饱和度监测,必要时抽取动脉血气分析,根据患者缺氧状况的变化及时调整氧流量。吸氧过程中注意观察面部受压部位皮肤,预防医疗器械相关压力性损伤的发生。本组有7例患者出现低氧血症,经过以上处置后症状得到改善,血氧饱和度恢复正常,未采用气管插管或呼吸机辅助通气。
2.1.2.4 腹泻 CAR-T细胞回输后大量细胞因子释放,累及消化道引起肠道炎性渗出,可能导致腹泻的发生[10]。本组患者中,腹泻患者17例,占17.89%。对于出现腹泻患者,每日记录其大便次数、性状,留取便常规及便培养,指导患者注意饮食卫生,避免食用辛辣刺激性食物,指导患者正确服用止泻药物。指导患者保持肛周清洁,避免局部皮肤长时间接触排泄物,便后清洗局部皮肤时动作轻柔,选用pH合适的皮肤清洁剂,严重腹泻者指导患者使用皮肤保护剂保护肛周黏膜。本组所有腹泻患者经治疗护理后均未再腹泻,未发生肛周皮炎。
2.1.2.5 心律失常 本组患者中有5例患者在回输后观察期间心电监护显示不同程度的心律失常,给予急查床旁心电图,采血查心肌酶谱与B型脑钠利肽,密切监测患者心率与心律变化,遵医嘱给予胺碘酮等药物对症处理。其中1例患者出现心室率慢,40~55次/min,伴有低血压,最低72/43 mmHg,24 h动态心电图示房早、室早、短阵室速及阵发房颤,协助ICU医生经皮穿刺右侧锁骨下静脉行临时起搏器置入,术后实施持续床旁心电监护,观察患者起搏情况、心率、心律,每班交接临时起搏器电极的外露长度、起搏频率及电池电量等,预防电极扭曲、打折或脱落;术后24 h指导患者绝对卧床,避免右侧肩部受压及过度活动,避免用力排便或用力咳嗽等引起电极的震动及局部的疼痛;密切观察穿刺口有无渗血、血肿等问题,定期更换穿刺口敷料,预防感染,直至患者临时起搏器拔除,自主心律逐渐恢复正常。
2.2 CRES的护理
2.2.1 神经系统症状评估 CAR-T细胞治疗相关性脑病是CAR-T治疗中的第二大常见不良反应,临床表现为谵妄、表达性失语、迟钝、肌阵挛、癫痫等,其发生机制尚不明确,但严重神经毒性可能导致患者死亡[11],早期发现神经系统症状并积极处理可预防进一步并发症的发生。本组患者评估内容包括:(1)每班护士评估患者是否有头痛、头晕、眼球震颤、意识混乱、语言障碍、幻觉、嗜睡、抽搐等症状;(2)采用美国MD安德森癌症研究中心开发的CAR-T细胞疗法相关毒性10点神经学评估(CARTOX评分)工具[12]进行神经系统症状的特异性评估,内容包括正确回答年份、月份、本医院名称、本市名称、本国领导人姓名(5分);正确命名3个物体(3分);说一句完整的话(1分);从100开始递减10倒数至10(1分),总评分10分为认知功能正常。主管护士在CAR-T细胞前进行基线评估,回输后进行CARTOX评估,1次/d。如CARTOX评分分值下降或出现特殊症状,及时通知医生。
2.2.2 神经系统症状管理 本组95例患者在CAR-T细胞回输前基线CARTOX评分均为10分,回输后有12例(12.63%)的患者CARTOX评分出现下降,同时表现出不同程度的头疼、头晕、肢体震颤、语言障碍、反应迟钝、定向力障碍等。针对患者出现的神经系统症状,护理上做好每班交接与专科评估,发现新发症状及时通知医生;出现神经系统症状患者指导其按时按量服用抗癫痫药物预防严重的神经毒性反应的发生;出现癫痫发作的患者做好抽搐时的急救护理与发作间歇期的安全指导。本组有1例患者在回输后9 d出现2次癫痫发作,伴有全身抽搐、意识丧失。在患者出现全身抽搐后,立即协助其采取了平卧位,头偏向一侧,快速清除口腔及鼻腔分泌物,解开衣扣及腰带,开放气道,给予氧气吸入,密切监测生命体征,做好癫痫发作期与发作间歇期的安全护理[13]。神经内科医生会诊后给予抗癫痫药物与镇静药物联合使用,指导患者按时、按量服用,避免漏服,该患者后续未再出现癫痫发作。以上病例均在护士的连续评估下及早发现,症状得到及时控制,未发生患者安全相关事件。
2.2.3 特殊用药的护理 在临床治疗过程中,当患者在CAR-T细胞回输后的观察期出现严重或威胁生命的细胞因子释放综合征时,其首选的治疗药物为IL-6受体单克隆抗体托珠单抗,该药物在使用中应当注意现配现用,输注时间需大于1 h,且输注过程中应密切观察患者是否出现头痛、头晕等不良反应。此外,对于患者出现的严重神经毒性,类固醇类药物是其首选方案,但由于类固醇能引起CAR-T细胞的凋亡,从而影响其疗效,因此需慎用此类药物。对于本组患者,均由主管护士在患者床头悬挂“慎用激素”标牌,并在病历首页重点标注,以提醒值班医生在细胞回输前以及输血、发热等相关治疗时谨慎使用类固醇。
