主动加热湿化及褪黑素对ICU气管切开脱机患者血气指标及睡眠的影响
2021-02-23王亚宁袁妮妮王慧艳
牛 静,张 怡,王亚宁,袁妮妮,王慧艳△
陕西省咸阳市中心医院:1.心内三科;2.ICU,陕西咸阳 712000
气管切开主要是将颈段气管切开,放入气管套管,解除喉源性呼吸困难,以及呼吸机能失常与呼吸道分泌物潴留导致的呼吸困难。气管切开后患者呼吸道水分消耗是健康人的2~4倍,如何科学、规范、有效地补水湿化是保证患者安全的重要条件。采用合适的湿化方式是ICU气道管理工作的重点之一,湿化不足或是过度可导致气道损伤、痰液引流不畅、肺水肿、肺不张等不良事件[1]。采用湿化器或是雾化器补水湿化是呼吸机脱机后首选的气道湿化方式,但临床中采用的气道湿化机器种类较多,不同品牌的机器绝对湿度也不相同[2]。褪黑素是松果体分泌的神经激素,控制人的睡眠周期。有研究指出,褪黑素对恢复正常睡眠模式具有明显效果,可改善患者睡眠质量,延长睡眠时间[3]。血气指标是了解患者机体氧供应的主要指标,也是反映肺通气与换气的重要指标;同时,血气指标异常也是影响ICU气管切开脱机患者睡眠质量的因素之一[4]。本研究选取82例气管切开脱机患者为研究对象,旨在比较主动加热湿化器湿化联合褪黑素与雾化加湿器湿化联合褪黑素对这类患者血气指标与睡眠的影响,现将研究结果报道如下。
1 资料与方法
1.1一般资料 以2017年10月至2019年2月本院ICU 82例行气管切开术已脱机患者作为研究对象,纳入标准:(1)均为入ICU治疗的气管切开患者,包括前期插管或气管切开行呼吸机辅助通气,后期脱机后保留人工气道的患者;(2)均未发生肺部感染患者;(3)均为一次性气管切开患者。排除标准:(1)气道活动性出血者;(2)心、肝、肾存在严重疾病及功能严重不全者;③住院时间<3 d者。按照随机数字表法将所有研究对象分为观察组、对照组,每组41例。观察组中男28例,女13例;年龄38~72岁,中位年龄49.3岁;疾病类型包括慢性阻塞性肺疾病13例,急性呼吸窘迫综合征5例,重型颅脑外伤术后9例,重症肺炎10例,脑梗死4例。对照组中男30例,女11例;年龄36~73岁,中位年龄48.7岁;疾病类型包括慢性肺阻塞性肺疾病11例,急性呼吸窘迫综合征6例,重型颅脑外伤11例,重症肺炎10例,脑梗死3例。两组患者一般资料比较,差异无统计学意义(P>0.05)。所有研究对象及家属均自愿参与本研究,并签署知情同意书,本研究经本院医学伦理委员会批准后进行。
1.2方法 两组患者均在气管切口后进行雾化与褪黑素干预。两组患者均采用一次性带声门下吸引导管的气管切开套管,使用银离子抗菌液对患者口腔进行护理。两组患者均给予褪黑素3 mg,将药片捣碎与温水混合均匀后,使用注射器将药物注射到鼻胃管内,注入20 mL温盐水,帮助药物完全进入胃肠道,每日20:00进行鼻饲,共进行7 d。治疗前与治疗7 d后抽取患者静脉血,常规离心后采用酶联免疫吸附试验法测定患者血清褪黑素水平。
对照组给予雾化加湿器湿化干预,具体方法如下:将T形管雾化装置一端与气管插口连接,通过导管与氧源连接,将氧流量调节至6~8 L/min,定时在雾化罐内加入灭菌注射用水,经过氧气驱动后对患者进行持续雾化加湿吸入。
观察组给予主动加热器湿化干预,具体方法如下:每4小时采用一次性吸痰管进行开放式吸痰,保持吸痰时负压维持在—120~—80 mm Hg,气道湿化液为灭菌注射用水,于声门下吸引的间隔期间,每日3次气流冲击法清除气囊滞留物。
1.3观察指标 观察两组患者脱机前及脱机2、4、7 d时的血气指标,包括PaCO2、PaO2、SaO2,脱机后7 d内记录患者吸痰的次数与痰液量。痰液黏稠度标准[5]:Ⅰ度(稀痰),痰液如米汤色或是白色泡沫样,在玻璃接头内壁处无痰液滞留;Ⅱ度(中度黏痰),痰液相较于Ⅰ度外观较黏稠,吸痰后少量痰液滞留于玻璃接头内壁处,但极易被水冲洗干净;Ⅲ度(重度黏痰),痰液外观明显黏稠,并呈现黄色,吸痰时吸痰管因负压时常塌陷,玻璃接头内壁上滞留大量痰液,水流不易冲洗。记录干预前、干预7 d后两组褪黑素水平、睡眠时间、睡眠时躁动发生例数。

2 结 果
2.1两组不同时点血气指标比较 重复测量方差分析显示,两组PaCO2在交互因素、组别因素中差异均有统计学意义(F交互=24.919,P交互<0.001;F组别=29.628,P组别<0.001),在时点因素中差异无统计学意义(F时点=0.255,P时点=0.858);PaO2指标在时点因素、交互因素、组别因素差异均有统计学意义(F时点=5.223,P时点=0.002;F交互=7.806,P交互<0.001;F组别=13.634,P组别<0.001);SaO2仅在时点因素中差异有统计学意义(F时点=30.792,P时点<0.001),在交互因素、组别因素中差异无统计学意义(F交互=0.297,P交互=0.828;F组别=2.517,P组别=0.117)。见表1。

表1 两组不同时点血气指标比较
2.2两组治疗期间吸痰次数、痰液量与痰液黏稠度比较 观察组治疗期间吸痰次数、痰液量明显少于对照组,差异有统计学意义(P<0.05);观察组痰液黏稠度Ⅰ度、Ⅱ度的比例明显高于对照组,Ⅲ度的比例明显少于对照组,差异有统计学意义(P<0.05)。见表2。

表2 两组患者治疗期间吸痰次数、痰液量与痰液黏稠度比较
2.3两组治疗前后褪黑素水平、睡眠时间与睡眠躁动发生率比较 治疗前两组褪黑素水平、睡眠时间、睡眠躁动发生率比较,差异无统计学意义(P>0.05);治疗后两组褪黑素水平明显升高,睡眠时间均明显延长,与治疗前比较,差异有统计学意义(P<0.05);治疗后,观察组睡眠时间明显长于对照组,差异有统计学意义(P<0.05),两组褪黑素水平比较,差异无统计学意义(P>0.05);观察组治疗后睡眠躁动发生率明显低于治疗前,差异有统计学意义(P<0.05);对照组治疗前后睡眠躁动发生率比较,差异无统计学意义(P>0.05);治疗后观察组睡眠躁动发生率明显低于对照组,差异有统计学意义(P<0.05)。见表3。
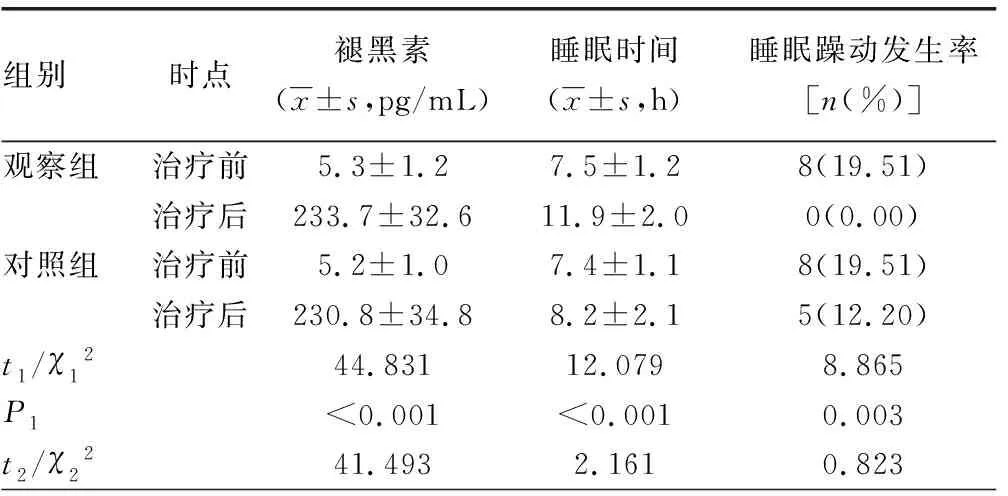
表3 治疗前后两组褪黑素水平、睡眠时间与睡眠躁动发生率比较
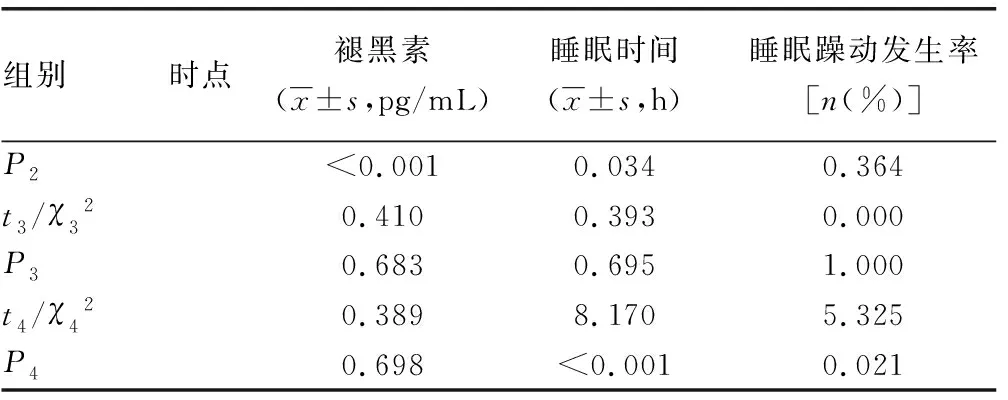
续表3 治疗前后两组褪黑素水平、睡眠时间与睡眠躁动发生率比较
3 讨 论
ICU患者维持其氧合需建立人工气道进行机械通气,当气体湿度低于30 mg/L时可出现纤毛运动障碍[6]。人工气道建立后,气流绕开上气道,气体通常得不到充分加热与湿化,从而导致呼吸道水分流失过多、黏膜干燥、纤毛运动受损、分泌物难以排出等情况,最终引发气道阻塞与呼吸道并发症[7],此时患者睡眠质量将会受到影响,影响患者恢复。
人工气道湿化在ICU气管切开患者中使用较为常见。雾化加湿湿化与主动加热湿化是临床中常用的湿化方式。褪黑素分泌与睡眠质量有着密切的关系。本研究中采用主动加热湿化器湿化联合褪黑素治疗的观察组与采用雾化加湿湿化器联合褪黑素治疗的对照组治疗期间PaCO2在交互因素、组别因素中差异有统计学意义(P<0.05)。PaCO2是溶解于血浆中CO2所产生的压力,其能够评价患者代谢状态,确定人体通气与换气功能的损伤程度。本研究中对照组治疗期间各时点PaCO2出现降低,这表明患者肺泡通气量过大。观察组患者PaCO2基本维持在稳定状态,这表明主动加热湿化器能够维持气管切开患者PaCO2水平,这主要是通过主动加热湿化器将气体温度维持在37 ℃,能更好地与人体温度相适应,减少了温度差异的刺激。同时充分加温、加湿可达到稀释痰液的效果,增加舒适度。本研究中观察组痰液量明显低于对照组就是印证,文献[8]的研究结果也证实了这一点。两组PaO2指标在时点因素、交互因素、组别因素差异有统计学意义(P<0.05)。PaO2是判断人体缺氧程度与呼吸衰竭的特异性指标。文献[9-10]曾指出,PaO2保持在高水平证明患者氧气供应情况良好,且能够改善患者肺通气氧合。主动加热湿化能够更好地达到湿化效果,帮助患者保持更高的高氧分压状态,维持PaO2水平。SaO2是判断缺氧的指标之一,但两组SaO2仅在时点因素存在明显差异,这表明两种雾化吸入方式均可影响SaO2指标,均能保证其维持平稳。气管切开脱机患者因气道湿化不足等情况导致痰液引流困难,痰液无法排出会进一步引起患者出现呼吸障碍,甚至导致不良事件的发生[11-12]。本研究中观察组与对照组均使用了褪黑素,且治疗后两组褪黑素水平比较并无明显差异,但治疗后观察组睡眠时间明显长于对照组,睡眠躁动发生率明显低于对照组,与患者血气指标、痰液等因素有关,睡眠时因自身呼吸不顺畅、痰液滞留喉部导致睡眠期间易发生躁动、苏醒,从而影响睡眠时间。
综上所述,主动加热湿化联合褪黑素可改善患者血气指标,使患者痰液黏稠度下降,减少吸痰次数与痰液量,并延长患者睡眠时间,减少睡眠躁动发生。