超声和CT在早期桥本氏甲状腺炎诊断中的应用观察
2021-02-02南方医科大学第一临床医学院广东广州510515
1.南方医科大学第一临床医学院(广东 广州 510515)
2.青岛大学附属医院健康管理中心(山东 青岛 266000)
3.中国人民解放军南部战区总医院心胸外科超声工作室 (广东 广州 510515)
栾 晶1,2 王鹏鹏2 商 静2刘艾蓓2 蒋文彬2 王诒焓2李叶阔1,3,*
桥本氏甲状腺炎(Hashimoto's thyroiditis,HT)为临床常见自身免疫性疾病,好发于中年女性,发病率约0.5%~38.0%[1],早期患者缺乏典型症状,诊断难度较大,误诊误治现象较为普遍,探寻准确、可靠的早期HT诊断手段成为临床医师关注的焦点[2]。其中超声、CT是诊断HT的常用影像学技术[3],有关超声和CT在甲状腺疾病鉴别诊断中的研究不少,但主要集中于HT良恶性、术前分期等方面,有关HT早期鉴别诊断的研究较少。本研究主要比较了超声、CT以及两者联合检测在早期HT鉴别诊断中的应用价值。
1 资料与方法
1.1 一般资料 选取2016年1月至2017年2月我院收治的早期HT患者(记为HT组)和甲亢患者(记为甲亢组)为研究对象。最终纳入62例早期HT患者、50例甲亢患者,其中HT组男性13例,女性49例;年龄35~70岁,平均年龄为(58.16±3.21)岁;体质量指数(BMI)21~26kg/m2,平均BMI为(24.02±1.03)kg/m2;分型:弥漫型35例、局限型27例。甲亢组男性9例,女性41例;年龄36~69岁,平均年龄为(57.99±3.09)岁;BMI 20~26kg/m2,平均BMI为(23.98±1.01)kg/m2。两组性别、年龄等基本资料比较差异无统计学意义(P>0.05)。
早期HT定义:以甲状腺呈弥漫性肿大,表面光滑或有结节,质地硬,多无疼痛或轻疼痛,偶有压迫症状(如呼吸困难、吞咽困难等)的甲状腺良性病变。
纳入标准:经穿刺细胞学检查确诊为HT或甲亢;有超声或CT检查适应症;初发病例,入组前未接受任何治疗;不合并其他甲状腺疾病;既往不存在甲状腺疾病史;患者及其家属对本研究内容、目的知情,同时自愿签署书面知情同意书。
排除标准:合并严重心、肝、肾等重要脏器功能障碍;过敏体质;存在严重精神障碍;年龄>75岁;对本研究依从性不高;甲状腺手术史;长期应用激素类药物或甲状腺药物。
1.2 检查方法超声检查 彩色多普勒超声诊断仪(日本东芝Aplio500,有弹性成像功能,TUS-A500),探头频率为5~14MHz,超声检查前确保患者保持仰卧位,使患者头放低同时抬高其肩部,首先采用二维超声扫查患者甲状腺及颈部淋巴结,记录超声下以甲状腺为背景的实质回声减低或伴有纤维条状改变,观察入组患者甲状腺结节的回声性质、边界清晰情况、形态情况、大小、钙化情况等。采用彩色多普勒超声观察入组患者的甲状腺及其结节的血流信号特征,最后对颈部淋巴结数目、大小、形态、内部回声及血流信号分布情况进行记录,并与病理活检结果进行对照。
CT检查:采用Brilliance iCT机(飞利浦公司提供),扫描范围:沿平喉结开始直至颈根部、甲状腺为止,CT平扫扫描参数:管电压120kV、管电流180mA,扫描螺距0.9,层厚、层距各5mm,矩阵为512×512,窗宽250HU,窗位40HU;增强CT扫描:采用碘海醇对比剂以3mL/s的速度为患者静脉注入,注入碘海醇30s后进行扫描。图像分析:CT检查的图像由2名资深放射诊断医师(对患者病史、手术、病理检查结果等资料均不知情)进行阅片,对患者甲状腺病变部位、病变形态、病变区域边缘是否清晰进行评价,观察患者平扫时病灶形态、内部结构、是否存在包膜、钙化等情况,增强扫描时是否存在强化区域、侵犯周围器官或有无淋巴结转移等,同时与病理活检结果进行对比。
1.3 统计学方法 SPSS 20.0软件对数据进行分析,计数资料采取率(%)表示,组间对比行χ2检验,计量资料表示,组间对比行独立样本t值检验,采用受试者工作特征曲线(ROC)计算曲线下面积,检验水准α=0.05。以P<0.05为差异有统计学意义。
2 结 果
2.1 HT组、甲亢组的超声征象、CT征象比较 由表1和表2可知,HT组血流信号丰富或杂乱的占比明显低于甲亢组(P<0.05),两组其他超声征象比较差异无统计学意义(P>0.05);HT组腺体内强化血管影明显低于甲亢组,而均匀片状强化占比明显高于甲亢组(P<0.05)。
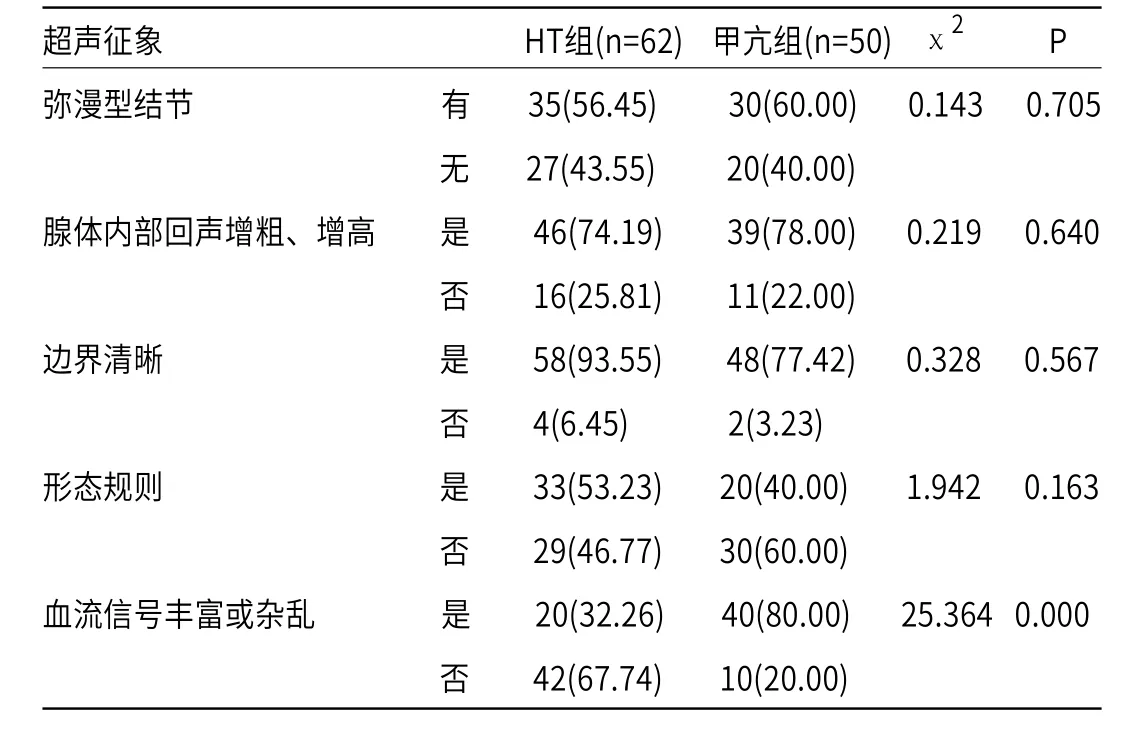
表1 HT组、甲亢组的超声征象比较[n(%)]
2.2 超声、CT、超声联合CT对早期HT、甲亢的鉴别诊断效能分析 由表3可知,超声鉴别诊断早期HT、甲亢的灵敏度66.12%,特异度76.00%,准确度70.54%,Kappa值为0.414;CT鉴别诊断早期HT、甲亢的灵敏度79.03%,特异度80.00%,准确度79.46%,Kappa值为0.587,超声联合CT鉴别诊断早期HT、甲状腺功能亢进症的灵敏度为90.32%,特异度92.00%,准确度为91.07%,Kappa值为0.820。
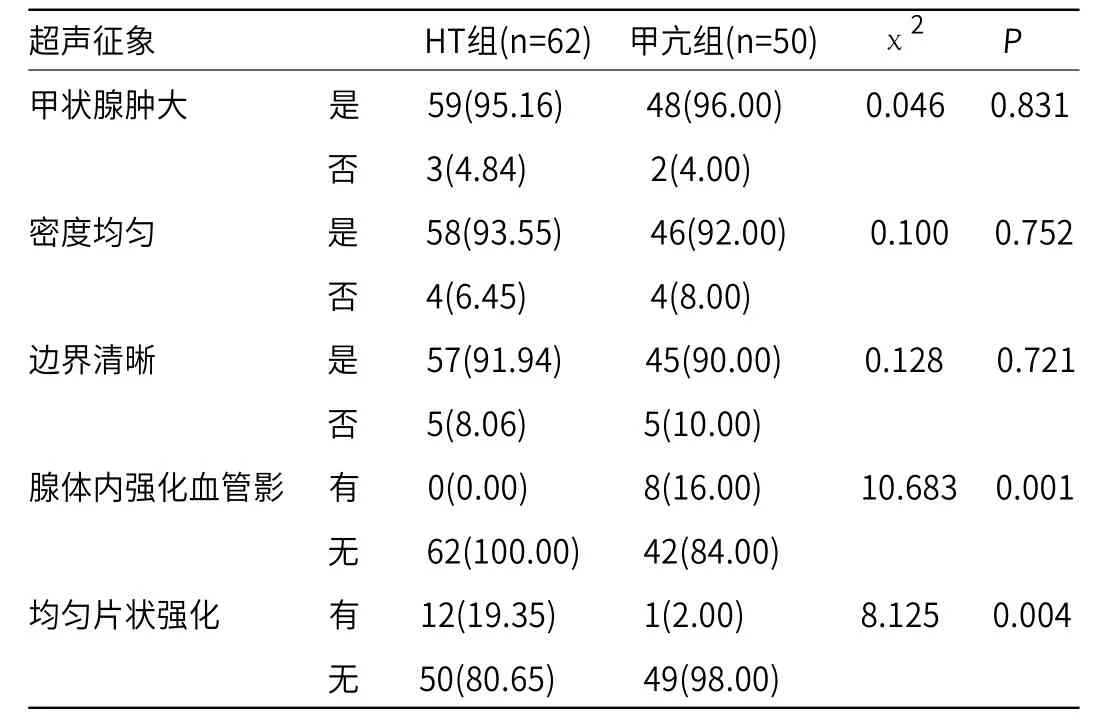
表2 HT组、甲亢组CT征象比较[n(%)]
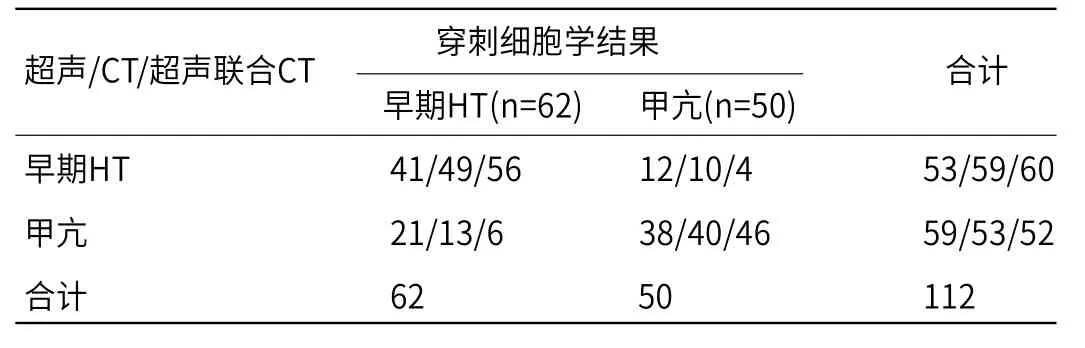
表3 超声、CT、超声联合CT对早期HT、甲亢的鉴别诊断效能分析
2.3 典型病例影像学图像分析 图1为早期HT患者影像图,其中图1A超声显示,甲状腺形态饱满,回声减低,局部呈网络状改变;图1B CT扫描提示双侧甲状腺肿大、密度不均匀减低,边界清晰。图2为甲亢患者影像图,其中图1A超声提示,甲状腺弥漫型肿大,密度均匀、形态饱满、边界清晰且包膜完整;图2B为甲亢患者CT图像,提示甲状腺肿大,密度均匀且边界清晰。
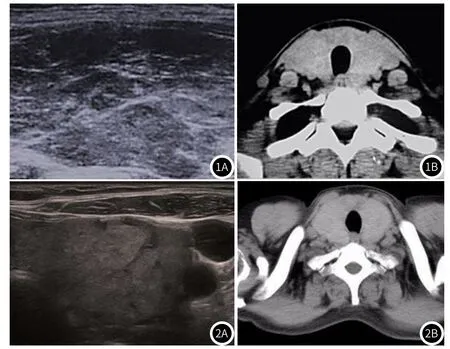
图1 早期HT患者影像图。图2 甲亢患者影像图。
3 讨 论
HT是由多种病因导致体内甲状腺激素分泌过多,最终引发神经、循环和消化系统兴奋性增加和代谢亢进为主的疾病总称,在临床医学中又称为“慢性淋巴细胞性甲状腺炎”[4],以甲状腺滤泡萎缩破坏、间质内淋巴细胞浸润深度增加、淋巴细胞损伤等为主要病理特征,是引发甲亢或甲减的主要原因[5]。HT病机尚未完全明确,遗传因素、感染、碘化物摄入过多等是其常见病因,HT可与多种甲状腺疾病同时存在,合并甲状腺癌的报道也逐年增加,HT诊治不及时可能会进展为甲亢或甲减甚至引起组织细胞恶变[6],因此早期诊治是控制病情发展的关键。但HT早期缺乏典型症状、发展缓慢且病程较长,早期确诊率较低[7]。研究证实借助影像学技术可提高HT早期诊断的准确率[8],采用超声、CT等影像学技术对甲状腺疾病进行鉴别诊断的研究逐渐增多,但尚未涉及超声、CT在早期HT、甲亢鉴别诊断中的价值分析。
本研究结果表明,早期HT、甲亢患者的超声征象、CT征象大体上相同,但早期HT患者超声征象中血流信号丰富或杂乱的占比明显低于甲亢组,而早期HT患者腺体内强化血管影占比明显低于甲亢组,均匀片状强化占比明显高于甲亢组,提示早期HT与甲亢患者CT、超声征象存在差异性的影像学表现并不多见[9]。本研究结果显示,超声在早期HT、甲亢的鉴别诊断的灵敏度66.12%、特异度76.00%、准确度70.54%,Kappa值0.414,而CT鉴别诊断早期HT、甲亢的灵敏度为79.03%,特异度为80.00%,准确度为79.46%,Kappa值为0.587,提示超声诊断早期HT与穿刺细胞学结果的一致性尚可,但特异度和灵敏度不高,CT鉴别诊断早期HT与穿刺细胞学结果的一致性较好,有一定价值,但灵敏度不高,两者联合应用可明显提高对早期HT鉴别诊断的灵敏度、特异度和准确度,且一致性更高。超声在甲状腺疾病诊断中有无创、空间分辨率高、无辐射及价格低等优势,通过观察甲状腺结节、边界、内部回声、血流信号等超声征象,为早期HT与甲亢的鉴别诊断提供有用参考信息[10]。增强CT扫描可准确地发现微小病灶,准确地显示甲状腺的解剖形态,在提高疾病准确诊断率中有积极作用[11],而超声联合CT应用于早期HT鉴别诊断中,较好地发挥两者协同作用,通过观察早期HT、甲亢患者的甲状腺大小、密度、有无钙化影、边界清晰度、有无强化影等超声和CT征象,为早期HT、甲亢鉴别诊断提供有价值的参考信息。
基于以上分析,超声联合CT可明显提高早期HT的鉴别诊断效能,有望成为早期HT鉴别诊断的有效手段,对提高早期HT鉴别诊断率、降低盲目手术率都有十分重要的临床意义。
