Ahmed阀植入联合超声乳化术治疗NVG合并白内障
2021-02-01李海军杨潇远
李海军,任 静,董 良,杨潇远
0引言
新生血管性青光眼(neovascular glaucoma,NVG)是因为各种眼部或全身疾病导致视网膜缺血缺氧,发生新生血管而继发房角结构损伤或关闭,致使眼压升高造成视功能损害的一类难治性青光眼[1]。眼压的有效控制与原发病变的处理,是改善患眼不适症状及保存残余视功能的有效手段。常规的药物或小梁切除手术疗效不佳,引流阀植入术逐渐成为NVG的推荐治疗方式之一[2]。多数NVG合并白内障患者往往因晶状体因素,增加了阀管植入困难与风险,且影响全视网膜激光光凝(panretinal photocoagelation,PRP)连续治疗,联合超声乳化术有其必要性,但联合手术往往较单一手术复杂,其疗效与风险也鲜有报道。因此,本文回顾性分析Ahmed阀植入联合超声乳化术治疗NVG疗效,以探讨NVG合并白内障的适宜治疗方式。
1对象和方法
1.1对象收集我院2015-04/2018-09收治的NVG合并白内障患者93例93眼,其中男54例,女39例;年龄45~75岁;NVG病因包括增生性糖尿病性视网膜病变(proliferative diabetic retinopathy,PDR)者46例46眼,视网膜中央静脉阻塞(central retinal vein occlusion,CRVO)者31例31眼,其他16例16眼。纳入标准:(1)PDR、CRVO及缺血性眼病继发NVG;(2)晶状体混浊,LOCS Ⅲ分级>Ⅲ级;(3)抗血管内皮生长因子(VEGF)药物治疗后、最大剂量降眼压滴眼液使用后眼压>21mmHg;(4)超声生物显微镜(UBM)检查提示房角关闭>180°;(5)术前常规行裂隙灯、眼底镜、非接触眼压、视力及超声生物显微镜等检查,均行抗VEGF(雷珠单抗或康柏西普注射液)玻璃体腔注射治疗,虹膜新生血管消退或改善后行抗青光眼手术。排除标准:(1)外伤、炎症等继发NVG;(2)抗VEGF治疗后联合降眼压药物使用后眼压<21mmHg;(3)合并角膜变性、玻璃体腔积血或视网膜脱离等;(4)接受玻璃体切除、小梁切除、睫状体光凝等治疗;(5)伴有严重全身疾病需要接受其他相关治疗者;(6)随访资料不全者。根据Ahmed阀植入术中是否联合超声乳化术进行分组,联合组患者41例41眼,行Ahmed阀植入联合超声乳化术治疗;单阀组52例52眼仅行Ahmed阀植入术治疗。两组患者年龄、性别、NVG病因及术前眼压、最佳矫正视力(best corrected visual acuity, BCVA)、用药情况等基线资料比较,差异均无统计学意义(P>0.05,表1)。本研究遵守《赫尔辛基宣言》,经河南省人民医院伦理委员会审批通过。
1.2方法术前两组患者均签署知情同意书,行玻璃体腔抗VEGF药物(雷珠单抗或康柏西普)注射治疗后3~5d,再次行Ahmed阀植入/联合白内障超声乳化术,手术均由我院青光眼专家完成。
1.2.1玻璃体腔注药术表面麻醉,常规消毒铺巾,角巩膜缘后3.5mm经睫状体平坦部垂直进针,注入康柏西谱或雷珠单抗0.05mL(0.5mg)于玻璃体腔,棉签按摩进针口压迫止血,透明角膜穿刺,放出适量房水,指测眼压T+1,左氧氟沙星眼液点眼。
1.2.2 Ahmed阀植入/白内障超声乳化术全身麻醉或神经阻滞麻醉,常规消毒铺巾,颞上方象限以穹窿为基底,大于3钟点范围放射状结膜切口,经外直肌与上直肌间钝性分离筋膜组织,暴露至巩膜赤道部,筋膜囊下0.02%丝裂霉素C棉片处理3min以上,约100mL生理盐水冲洗,角巩膜缘后常规制作4mm×3mm巩膜瓣,1mL空针插入阀管口,推注生理盐水初始化阀门,角巩膜缘后13~14mm处预置5-0不可吸收丝线,固定阀盘,斜形修剪阀管,保留约1.5mm适宜长度经瓣下植入前房,以不接触角膜及虹膜面为宜,10-0尼龙线缝合巩膜瓣及8-0尼龙线缝合结膜组织,1.0mL地塞米松结膜下注射,术毕妥布霉素地塞米松眼膏涂眼。联合组患者在阀盘固定后,标准透明角膜切口,黏弹剂注入前房,连续环形撕囊,水分离与分层,常规超声乳化晶状体核,I/A吸出残余皮质与黏弹剂,人工晶状体植入囊袋內;完成巩膜隧道穿刺,最后将引流管插入前房。术后两组患者常规给予左氧氟沙星眼液、妥布霉素/地塞米松眼液点眼,每天4次,用药时间15d以上。
1.2.3观察指标与疗效评价术后随访6mo以上(平均12.1±3.2mo),行常规眼部裂隙灯、眼底镜、B超等检查,记录BCVA、眼压及并发症发生情况,观察视力变化情况,并根据眼压评定临床疗效。
视力变化评定标准[3]:术前BCVA与末次访视比较,(1)视力提高:视力提高≥1行;(2)视力不变:视力无变化或降低在1行以内;(3)视力降低:视力降低≥1行。
临床疗效评定标准[4]:(1)绝对治愈:不使用降眼压药物且眼压≤21mmHg;(2)条件治愈:使用≤2种降眼压药物且眼压≤21mmHg;(3)失败:眼压失控,眼压>21mmHg且用药无效。

2结果
2.1两组患者BCVA情况联合组患者术前视力无光感者3眼,光感者5眼,手动~数指者6眼,0.01~0.1者21眼,0.1以上者6眼;末次随访视力提高16眼(39%),不变11眼(27%),降低14眼(34%),其中10眼视力从手动/眼前提高至0.01~0.1,3眼视力最大提高至0.4,4眼视力从0.01下降至光感,2眼视力下降至无光感。单阀组患者术前视力无光感者4眼,光感者8眼,手动~数指者9眼,0.01~0.1者19眼,0.1以上者12眼;末次随访视力提高15眼(29%),不变13眼(25%),降低24眼(46%),其中12眼从数指或手动提高至0.01~0.1,12眼从0.01以上下降至手动或光感,5眼下降至无光感。末次随访时两组患者视力变化情况差异无统计学意义(U=916.5,P=0.217)。

表1 两组患者基线资料比较
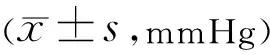
表2 两组患者手术前后眼压比较
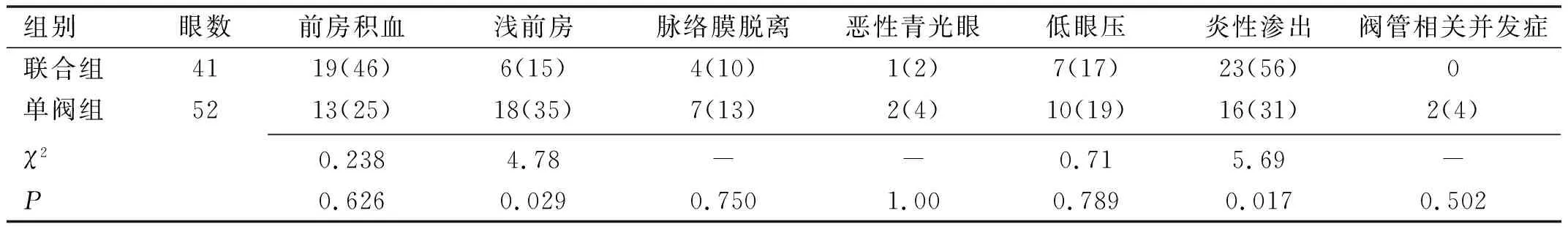
表3 两组患者术后并发症情况 眼(%)
2.2两组患者眼压及药物使用情况手术前后两组患者眼压比较,差异有统计学意义(F时间=97.62,P时间<0.001;F组间=54.26,P组间<0.001;F组间×时间=11.8,P组间×时间<0.001)。两组患者术前、玻璃体腔注药后、Ahmed阀植入术后1d,1wk,1mo眼压比较,差异均无统计学意义(P>0.05);Ahmed阀植入术后3、6mo及末次随访时眼压均较术后1mo增高,且单阀组较联合组高,差异均有统计学意义(P<0.05,表2)。术前单阀组使用降眼压药物2.08(2.08,3.66)种,联合组使用2.62(1.85,3.39)种,两组比较差异无统计学意义(U=915.5,P=0.221);术后随访期间,单阀组使用降眼压药物2.04(0.75,2.86)种,联合组使用0.63(0.00,2.40)种,两组患者术后用药均较术前减少(Z单阀组=245,P=0.025;Z联合组=489,P=0.033),且联合组使用降眼压药物种类少于单阀组(U=764.0,P=0.014)。
2.3两组患者临床疗效情况末次随访时,单阀组绝对治愈23眼(44%),条件治愈13眼(25%),失败16眼(31%);联合组绝对治愈21眼(51%),条件治愈9眼(22%),失败11眼(27%);两组患者临床疗效差异无统计学意义(U=991.0,P=0.531)。两组绝对治愈率累积生存分析,Log-rank检验提示差异无统计学意义(χ2=1.065,P=0.302),见图1。
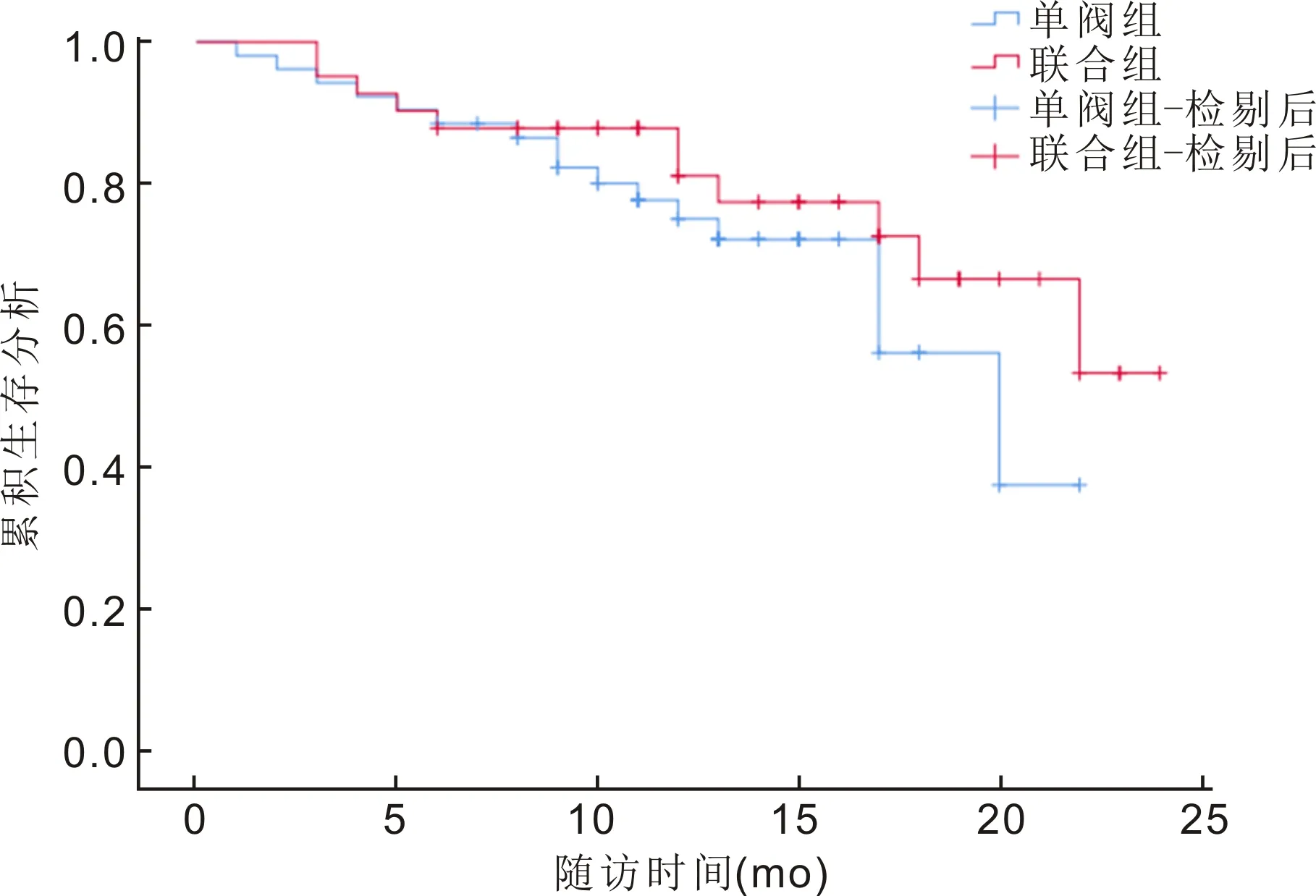
2.4两组患者术后并发症情况随访期间,单阀组患者中图1两组患者绝对治愈率Kaplan-Meier生存曲线图。
24眼出现并发症,联合组患者中21眼出现并发症(若同一例患者出现1种以上并发症,按1眼记录),两组并发症总发生率分别为46%、51%,差异无统计学意义(χ2=1.515,P=0.218)。联合组以炎性渗出(56%)为主,前房积血(46%)次之,单阀组以浅前房(35%)居多,其次为炎性渗出(31%)、前房积血(25%),其中两组除浅前房、炎性渗出发生率差异有统计学意义(均P<0.05),其余并发症发生率均无差异(P>0.05,表3)。同一患眼可同时发生多种并发症,如浅前房常伴有脉络膜脱离或低眼压等。此外,单阀组2例2眼发生阀管角膜内皮接触(超声乳化术后改善),联合组无阀管相关并发症发生;两组患者均未见其他严重并发症发生。
3讨论
NVG是因缺血缺氧,大量VEGF分泌,致使新生血管发生,房角纤维膜收缩损坏小梁网结构或虹膜黏连,继发眼压增高的眼病,PDR、CRVO及眼部缺血是继发性NVG的常见原因[5]。近年研究表明,充分PRP与抗VEGF治疗是其有效的防控措施,然而,终末阶段的NVG患者,往往需要抗青光眼手术治疗,传统的小梁切除术效果欠佳,阀植入手术较小梁切除成功率提高[6-7]。但NVG合并白内障患眼往往具有浅前房、窄房角及混浊屈光介质,不利于阀管植入及PRP治疗,联合超声乳化术有其必要性,但联合手术较单一手术复杂,风险高,且其效果不明,因此,本研究探讨基于抗VEGF治疗,Ahmed阀植入联合超声乳化术治疗NVG合并白内障的疗效。
本研究纳入患者抗VEGF药物玻璃体腔注射3~5d后,行Ahmed阀植入抗青光眼治疗,晶状体混浊或前房狭窄患眼联合超声乳化及人工晶状体植入术,视功能严重损害患眼Ⅰ期不予以植入人工晶状体或Ⅱ期人工晶状体植入。Ahmed阀植入术后,两组患者眼压明显下降,术后1mo后,眼压有缓慢增高趋势,辅助眼球按摩后眼压控制,术后3、6mo及末次随访时,联合组眼压较单阀组眼压下降幅度增加,组间眼压比较差异有统计学意义(P<0.05)。尽管联合组绝对治愈率较单阀组相对较高(51%vs44%),但累积生存分析提示差异无统计学意义(χ2=1.065,P=0.302),同时,两组患者使用降眼压药物种类术后均较术前减少,联合组减少更明显,联合组和单阀组条件治愈率分别为22%和25%,但两组患者临床疗效无显著差异(U=991.0,P=0.531)。孙重等[8]在Ahmed青光眼引流阀植入治疗NVG的临床疗效研究中,阐述术后不同时间点眼压较术前显著下降,手术完全成功率71%,条件成功率86%,证实Ahmed引流阀植入术是NVG治疗的有效方法。Arcieri等[9]关于NVG患者注射抗VEGF后行Ahmed阀植入术后2a的研究中,证实抗VEGF治疗具有轻度降眼压作用,同时Ahmed阀植入术后眼压显著下降。本研究发现,Ahmed阀植入可有效降低NVG患者眼压,能减少降眼压药物使用数量,联合超声乳化术较单阀植入降眼压幅度更明显,但不能提高总体临床疗效。
本研究发现,单阀组和联合组患者术后总并发症发生率分别为46%、51%,差异无统计学意义(χ2=1.515,P=0.218)。联合组以炎性渗出为主,前房积血次之,单阀组以浅前房居多,其次为前房积血、炎性渗出,除浅前房、炎性渗出发生率具有组间差异,其余并发症发生率两组间均无统计学差异。此外,联合组无阀管植入特有并发症,单阀组2例患者阀角膜内皮接触,超声乳化术后改善。可见联合手术无显著增加风险,反而减少浅前房发生率,可有效避免阀管角膜内皮接触。Kwon等[10]在对Ahmed阀植入联合超声乳化术治疗青光眼的临床疗效研究中认为,超声乳化术有利于预防浅前房的发生。方爱武等[11]在Ahmed青光眼阀治疗NVG术后浅前房的预防研究中认为,应用透明质酸钠及可吸收缝线结扎引流管等综合措施可预防NVG术后浅前房的发生及由浅前房引起的一系列并发症。本研究结果表明,Ahmed青光眼阀植入联合超声乳化术,除前房炎性反应加重外,并未增加其他并发症,且有利于减少术后浅前房的发生。
在视力方面,联合组患者中视力提高39%,下降为34%,其中10眼从手动/眼前提高至0.01~0.1,3眼从数指/眼前提高至0.4;单阀组患者中视力提高29%,下降46%,其中12眼从数指或手动提高至0.01~0.1,12眼从0.01以上下降至手动或光感,5眼下降至无光感。本研究结果与赵丽君等[12]研究结果具有相似之处,联合组与单阀组视力均有不同程度改善,但单阀组视力下降明显,说明除眼压的有效控制外,混浊晶状体的摘除可减少其对视功能的影响,也利于后续充分PRP治疗,延缓原发病变进展,促进视力康复。因此,针对合并白内障的NVG患者行Ahmed植入联合超声乳化术,具有更大的降眼压幅度,同时可有效减少术后浅前房发生,并降低阀管角膜接触风险,且减少晶状体混浊干扰视网膜原发病变的进一步PRP治疗,并最大程度地改善其残存视功能,但也增加手术难度,加重术后前房炎性反应程度。
综上所述,针对NVG合并白内障患眼,抗VEGF术后, Ahmed阀植入联合超声乳化术与单一阀植入术均能有效控制眼压,但联合手术降眼压幅度更大,浅前房发生低,也更利用后续综合治疗而保存患眼残存视功能,除外前房炎性反应较重,也较为安全,但本研究样本量小,且随访时间较短,仍需要后续多中心、大样本的随机临床研究予以验证。
