不同病程2型糖尿病病人血清RBP4、NEFA、Hcy水平与胰岛素抵抗的相关性分析
2021-01-29杨玉萍杨旭东
杨玉萍,杨旭东
随着人们生活水平的提高和饮食习惯的改变,我国糖尿病病人数量快速上升。2型糖尿病(T2DM)是由多种因素导致的血糖慢性升高的内分泌代谢障碍性疾病,其发病机制与胰岛β细胞功能降低和胰岛素抵抗(IR)有密切关系,IR贯穿于T2DM发生、发展的整个过程[1-2]。研究[3-4]发现,脂肪不仅是机体的能量储存器官,还能分泌脂联素、瘦素、抵抗素、白细胞介素6、视黄醇结合蛋白4(RBP4)等多种脂肪因子。其中,RBP4在机体多种组织中都有表达,参与IR和肥胖的发生,被认为与T2DM的发生关系密切[5]。T2DM病人多存在肥胖、体质量增加,肥胖是导致IR的重要原因,研究[6]显示,肥胖病人游离脂肪酸(NEFA)明显升高,NEFA参与IR发生。同型半胱氨酸(Hcy)是T2DM病人氧化应激、血管病变及血糖波动等的主要效应因子,对Hcy和IR关系的研究有助于阐明T2DM的发病机制[7]。本研究探讨不同病程T2DM病人IR与血清RBP、NEFA、Hcy水平的相关性。现作报道。
1 资料与方法
1.1 一般资料 选取我院2017年2月至2019年2月收治T2DM病人145例,根据病人病程分为病程<6个月组(A组)57例;病程6个月至5年组(B组)64例;病程>5年组(C组)24例。纳入标准:(1)符合WHO关于糖尿病的诊断标准[8],空腹血糖(FPG)≥7.0 mmol/L和餐后2 h血糖(2hPG)≥11.1 mmol/L;(2)未服用胰岛素、降脂药物治疗;(3)对本研究内容知情并自愿签署知情同意书。排除标准:(1)肝肾功能异常;(2)1型糖尿病、妊娠期糖尿病及胰岛素依赖型糖尿病;(3)糖尿病酮症酸中毒或高渗性糖尿病昏迷病人;(4)重症感染及恶性肿瘤病人;(5)精神疾病、交流障碍及认知功能障碍病人;(6)合并急性心脑血管疾病病人。另选取我院同期非糖尿病病人50例作为对照(D组),FPG≤5.6 mmol/L,2hPG≤7.8 mmol/L,均未合并高血压、高血脂、高尿酸血症及糖尿病等代谢性疾病。4组病人年龄和性别差异均无统计学意义(P>0.05)(见表1),具有可比性。

表1 4组病人年龄和性别比较
1.2 方法 所有病人均测量身高、体质量、立位臀围、立位腰围、收缩压(SBP),计算腰臀比(WHR)、体质量指数(BMI)。均于禁食8~12 h后,清晨抽取5 mL肘静脉血,3 000 r/min离心5 min后取血清,-70 ℃保存待测。采用电化学发光法测定空腹胰岛素(FINS),试剂盒购自罗氏诊断产品有限公司。采用西门子2400型全自动生化分析仪检测FPG、2hPG、高密度脂蛋白(HDL)、低密度脂蛋白(LDL)、总胆固醇(CHO)、三酰甘油(TG)、RBP4、NEFA、Hcy。采用免疫比浊法检测RBP4,试剂盒由浙江达美生物技术有限公司提供,其余试剂盒均由上海科华生物工程有限公司提供。采用G8-90SL糖化血红蛋白及高效液相色谱法测定糖化血红蛋白(HbA1c)。稳态模型法模型胰岛素抵抗指数(HOMA-IR)=FPG×FINS/22.5。
1.3 统计学方法 采用方差分析、q检验、χ2检验和相关分析。
2 结果
2.1 4组病人相关临床指标比较 不同病程T2DM病人SBP、WHR、BMI、FPG、FINS、TG、CHO、HDL、LDL、HbA1c、HOMA-IR与D组差异均有统计学意义(P<0.05~P<0.01),不同病程T2DM病人上述指标间差异亦均有统计学意义(P<0.05~P<0.01)(见表2)。

表2 4组病人相关临床指标比较
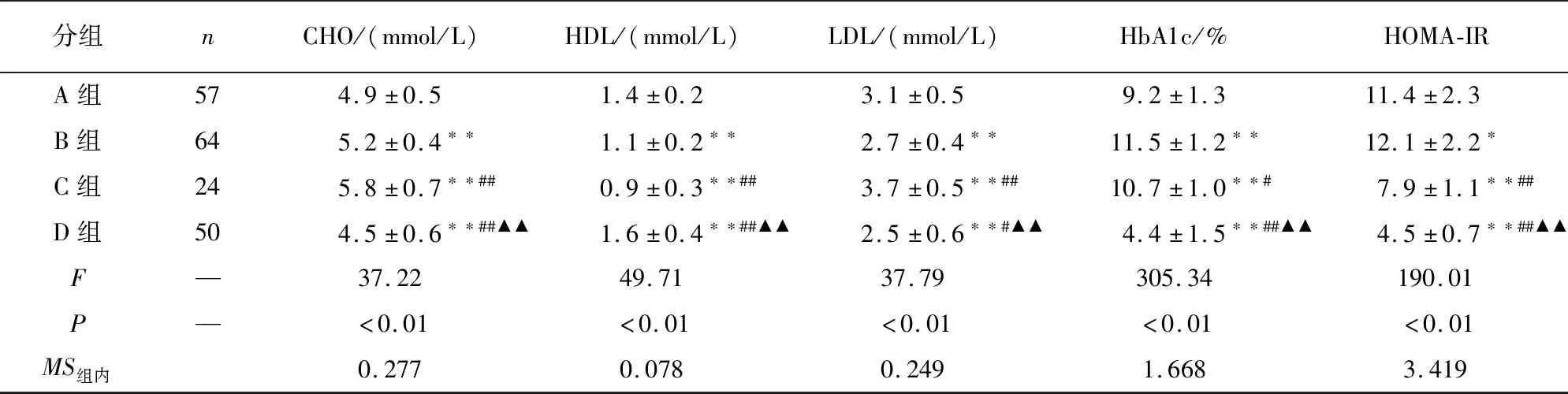
分组nCHO/(mmol/L)HDL/(mmol/L)LDL/(mmol/L)HbA1c/%HOMA-IRA组574.9±0.51.4±0.23.1±0.59.2±1.311.4±2.3 B组645.2±0.4∗∗1.1±0.2∗∗2.7±0.4∗∗11.5±1.2∗∗12.1±2.2∗C组245.8±0.7∗∗##0.9±0.3∗∗##3.7±0.5∗∗##10.7±1.0∗∗#7.9±1.1∗∗##D组504.5±0.6∗∗##▲▲1.6±0.4∗∗##▲▲2.5±0.6∗∗#▲▲4.4±1.5∗∗##▲▲4.5±0.7∗∗##▲▲F—37.2249.7137.79305.34190.01P—<0.01<0.01<0.01<0.01<0.01MS组内0.2770.0780.2491.6683.419
2.2 4组病人血清RBP4、NEFA和Hcy水平比较 不同病程T2DM病人RBP4、NEFA和Hcy间差异均有统计学意义(P<0.01),且均明显高于D组(P<0.01)(见表3)。

表3 4组病人血清RBP4、NEFA和Hcy水平比较
2.3 T2DM病人临床指标与RBP4、NEFA、Hcy的相关性分析 T2DM病人病程、BMI、WHR、HOMA-IR与RBP4均呈相关关系(P<0.05~P<0.01);病程、FPG、HbA1c、HOMA-IR与NEFA均呈明显相关关系(P<0.01);病程、BMI、FINS、HbA1c、HOMA-IR与Hcy均呈相关关系(P<0.05~P<0.01)(见表4)。
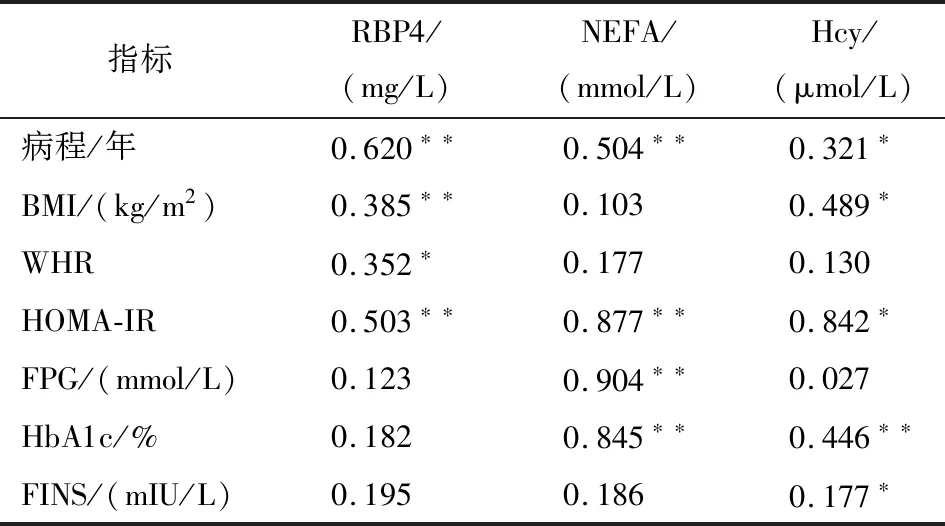
表4 T2DM病人临床指标与RBP4、NEFA、Hcy的相关性(r)
3 讨论
T2DM以血糖升高为主要临床表现,病人胰岛β细胞功能减退和内源性胰岛素分泌减少,且疾病呈进行性发展。T2DM病人多存在肥胖或超重,研究[8-9]显示,肥胖是导致T2DM病人IR的重要因素。IR是指机体出现胰岛素反应性降低的异常生理状态,病人机体胰岛素水平可能存在升高情况,但胰岛素与受体的结合能力和结合后的效应能力明显变弱,导致机体出现代偿性血糖升高。IR在T2DM的发生、发展中起关键性作用。研究[10]表明,IR在糖耐量减低及胰岛素分泌不足之前就已经存在。在T2DM发病后,IR便伴随病人的整个病程,随着病程的延长而变化。本研究中,不同病程T2DM病人SBP、WHR、BMI、FPG、FINS、TG、CHO、HDL、LDL、HbA1c、HOMA-IR间差异均有统计学意义,且不同病程T2DM病人与非T2DM病人比较差异均有统计学意义。提示随着病程增加,病人的血糖、血脂代谢出现了不同程度的变化,机体胰岛素水平相对于正常人群先降低后升高。这可能是因为对于病程5年以上的病人来说,血糖长期控制不佳,导致体质量出现下降,且胰岛β细胞功能逐渐衰竭,胰岛的分泌功能也随之降低。
RBP4是近年来新发现的一类脂肪因子,主要存在于肝细胞和脂肪细胞,与肥胖、IR及T2DM等多种心脑血管疾病关系密切[11]。付鑫等[12]研究显示,脂肪特异性葡糖糖转运蛋白4基因敲除后的小鼠脂肪组织和骨骼肌中均出现了IR,并且这些小鼠中存在RBP4明显升高的情况。RBP4的主要功能是转运视黄醇,增加肝糖输出和显著肌肉组织对于葡糖糖的摄取,从而导致IR。另有研究[13]显示,在非肥胖型T2DM病人、肥胖人群、糖尿病家族史的未患糖尿病人群及葡萄糖不耐受人群中,血清RBP4水平与IR均存在相关性,并且与BMI、WHR、SBP升高等代谢综合征的各类表现有关。本研究中,随着病程增加,T2DM病人RBP4水平显著升高,且明显高于非T2DM人群。
NEFA可作为机体细胞膜构成底物、部分代谢能量的来源及多种细胞内信号分子的前体物。其主要由脂肪组织脂解产生,并受胰岛素和饮食的影响。NEFA是胰岛细胞的重要能源物质,能在葡萄糖的协助下刺激胰岛素的分泌,而过高的脂肪酸水平反而会抑制胰岛素分泌。T2DM病人由于脂代谢紊乱,胰岛细胞持续受高脂肪酸影响,NEFA和葡萄糖代谢的关键酶表达和活性变化,导致机体TG升高,胰岛β细胞凋亡和分泌功能缺陷[14-15]。研究[16]还发现,NEFA是导致IR的重要物质。本研究中,NEFA水平随T2DM病人病程增加而增加。
Hcy最初作为心血管疾病的有效指示物,过量Hcy会导致平滑肌细胞增加,影响LDL氧化,并引起血管内皮受损,增强血小板功能,导致动脉粥样硬化,增加静脉血栓发生的可能性。研究[17-18]显示,T2DM病人血浆Hcy水平和肾功能指标异常,Hcy是糖尿病周围血管病变的独立危险因素之一,与糖尿病病人微血管病变有密切关系。Hcy是蛋氨酸代谢的产物,其水平受胰岛素等参与合成代谢激素的影响,当胰岛素抵抗或缺乏时,导致Hcy的合成受到明显影响。本研究中,T2DM病人Hcy水平明显升高,且B组和C组病人Hcy水平均明显高于A组,提示T2DM病人心血管病变的可能性增加。
相关性分析显示,T2DM病人血清RBP4、NEFA、Hcy水平与HOMA-IR均呈相关关系。可见随着T2DM病人病程增加,IR更加显著,这可能与病人血清RBP4、NEFA、Hcy水平增加有密切关系。在T2DM病人治疗过程中应注意检测和调解病人血清RBP4、NEFA、Hcy水平,以减少IR,改善胰岛β细胞功能,延缓和减少T2DM病人微血管并发症的发生。
