肺复张手法联合呼气末气道正压治疗在老年全身麻醉手术患者中的应用效果
2021-01-24李言民
李言民
老年患者随着年龄的增加,身体功能逐渐减退,机体耐受能力也出现降低,患者在手术过程中对于麻醉操作的要求也越来越高。老年患者处于正常状态时肺功能各项指标已出现一定程度下降,对于在进行全身麻醉(以下简称为全麻)手术的老年患者,在全麻诱导后易出现肺不张、肺部残气量增加,进而导致患者的通气血流比失调而使无效腔量增加,并可能造成患者术中或术后出现呼吸窘迫综合征等严重并发症而影响手术效果,严重威胁患者的生命健康[1-2]。因此,如何进一步改善老年患者在全麻手术过程中的肺功能,提高氧合功能是临床研究的重点。目前临床对于老年患者在全麻手术中进行机械通气辅助呼吸时给予呼吸末正压,其可有效避免肺泡早期闭合,使肺泡扩张,增加功能残气量,改善肺通气和氧合,是非保护性通气的常用手段[3-4]。但有研究表明,单纯呼气末气道正压无法恢复塌陷的肺泡,若采用过高压力的呼气末气道正压可能导致肺泡过度膨胀甚至破裂,造成肺部损伤[5]。肺复张手法则是近年临床出现的一种新型的辅助肺通气方法,通过手控模式给予高于常规气道压的压力并持续作用一段时间,使得萎缩塌陷的肺泡复张,进而恢复患者的肺部功能[6-7]。基于此,本研究旨在探讨肺复张手法联合呼气末气道正压治疗在老年患者全麻手术中的应用效果,现报道如下。
1 资料与方法
1.1 临床资料 选取2019—2020 年徐州市中医院收治的行全麻手术的老年患者104 例。纳入标准:(1)年龄≥60 岁;(2)精神状态良好,依从性较好,可配合完成治疗。排除标准:(1)存在全麻手术禁忌证者;(2)存在严重并发症者;(3)临床资料不全或指标数据有缺失者。脱落/剔除标准:(1)中途退出本研究者;(2)术后失访者。将所有患者随机分为对照组和观察组,各52 例。2 组患者一般资料比较,差异无统计学意义(P>0.05)。见表1。

表1 2 组一般资料比较
1.2 治疗方法 患者均进行全身静脉麻醉,手术操作如下:建立前臂静脉通路,采用iMEC 型监护仪(深圳迈瑞医疗科技有限公司生产)检测患者生命体征,予以咪达唑仑注射液(江苏恩华药业有限公司生产,国药准字H20143222,规格:10 ml:50 mg)0.05 mg/kg、枸橼酸芬太尼(宜昌人福药业有限责任公司生产,国药准字H42022076,规格:2 ml:0.1 mg)3 μg/kg、丙泊酚注射液(江苏恩华药业股份有限公司生产,国药准字H20123138,规格:20 ml:0.2 g)2 mg/kg、阿曲库铵(上海恒瑞医药有限公司生产,国药准字H20061298,规格:25 mg:2 ml)0.15 mg/kg 进行麻醉诱导。对照组患者在机械通气时给予呼气末气道正压,设置参数为5.0 cmH2O(1 cmH2O=0.098 kPa),并使血氧二氧化碳分压(PaCO2)维持在30~45 mmHg(1 mmHg=0.133 kPa),期间监测患者的肺通气指标。观察组在对照组基础上联合肺复张手法,首先将患者的呼吸模式调整为手控模式,设置气道压力为10 cmH2O,通过手控呼吸囊膨胀患者肺部,使患者的气道压力升至20 cmH2O,并在此压力下维持3~5 s,重复操作5 次,每隔3~5 个呼吸周期增加患者的气道压力5.0 cmH2O,每隔3 min 进行一次手动肺复张,以患者呼气正压通气最大值达到30 cmH2O 时则视为恢复正常通气。而后患者均行气管插管后进行机械通气,设置氧流量为1.5 L/min,潮气量为8~10 ml/kg,呼吸频率15~20 次/min,呼吸比为2 ∶1。
1.3 观察指标(1)比较2 组患者手术相关指标,包括手术时间、麻醉后监测治疗室(PACU)停留时间、住院时间。(2)分别于术前1 d、术后1 d 应用AS507 多功能肺功能检测仪(日本美能器械有限公司生产)检测患者肺功能指标,包括用力肺活量(FVC)、第1 秒用力呼气容积(FEV1)、最大呼气流速(PEF)。(3)分别于术前1 d、术后1 d 应用GEM Premier 3500 型血气分析仪(美国GE 公司生产)检测2组患者血气分析指标,包括血氧分压(PaO2)、血二氧化碳分压(PaCO2)、氧合指数(OI)。(4)观察并比较2 组患者术后并发症发生情况,包括恶心呕吐、高血压、心律失常、心动过缓。(5)分别于术前1 d、术后1 d 应用世界卫生组织生活质量评价简表评估2 组患者的生活质量,量表内容包括生理健康、心理健康、社会关系、周围环境,满分为100 分。评分越高说明患者生活质量越高。
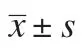
2 结果
2.1 手术相关指标 观察组手术时间、PACU 停留时间、住院时间短于对照组,差异有统计学意义(P<0.05)。见表2。
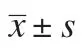
表2 2 组手术相关指标比较()
2.2 肺功能指标 术前2 组患者FVC、FEV1、PEF 比较,差异无统计学意义(P>0.05);术后观察组FVC、FEV1、PEF高于对照组,差异有统计学意义(P<0.05)。见表3。
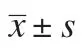
表3 2 组手术前后肺功能指标比较()
2.3 氧合指标 术前2 组PaO2、PaCO2、OI 比较,差异无统计学意义(P>0.05);术后观察组PaO2、OI 高于对照组,而PaCO2低于对照组,差异有统计学意义(P<0.05)。见表4。
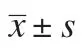
表4 2 组手术前后氧合指标比较()
2.4 术后并发症发生率 观察组术后并发症发生率为7.69%(4/52),低于对照组的23.08%(12/52),差异有统计学意义(χ2=4.272,P=0.030)。见表5。

表5 2 组患者术后并发症发生情况 [例(%)]
2.5 生活质量评分 术前2 组生理健康、心理健康、社会关系、周围环境评分比较,差异无统计学意义(P>0.05);术后观察组生理健康、心理健康、社会关系、周围环境评分高于对照组,差异有统计学意义(P<0.05)。见表6。
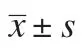
表6 2 组手术前后生活质量评分比较(,分)
3 讨论
老年患者多因手术创伤及麻醉操作而影响肺功能,其全麻诱导后进行机械通气时易出现肺不张、肺部残气量增加,进而导致患者的通气血流比失调而使无效腔量增加,进而增加呼吸窘迫综合征等不良事件发生风险,不利于预后的改善。近年临床针对上述现象进行了改善,主要通过对老年患者实施肺保护性通气,在患者机械通气时给予呼气末气道正压进行辅助呼吸,促使肺泡扩张,增加功能残气量,进而改善患者的肺通气和氧合功能[8-9]。但单纯的呼气末气道正压对肺通气功能的改善效果较一般,单纯呼气末气道正压无法复张老年患者既往未通气的肺组织,并且较低的呼气末气道正压难以完全打开患者已经塌陷的肺泡组织[10]。因此,仍然有必要给予相应的辅助干预措施,以进一步提高患者术中及术后的肺通气功能。
肺复张手法是通过手控模式给予患者持续高于常规平均气道压的辅助通气方式,通过肺膨胀法、叹气法、压力控制法、呼气末气道正压递增法等手段逐步复张患者塌陷的肺泡等组织,能够进一步提高患者的肺通气功能[11-12]。本研究观察组患者在呼气末气道正压基础上增加肺复张手法进行辅助通气干预,结果显示,观察组手术时间、PACU 停留时间、住院时间短于对照组,术后观察组FVC、FEV1、PEF 及PaO2、OI 高于对照组,而PaCO2低于对照组,表明肺复张手法联合呼气末气道正压能够有效缩短老年患者全麻手术时间及住院时间,改善肺通气功能及血气分析指标,分析原因为:肺复张手法肺膨胀法、叹气法、压力控制法、呼气末气道正压递增法等手段的干预促使患者塌陷、萎缩的肺泡组织复张,还可防止小潮气量通气引发的继发性肺不张,进一步可增加老年患者术中呼气末肺容量和肺腔的残气量,减少患者肺内分流及无效腔容积,有利于患者进行气体交换和保护患者的肺部组织功能[13-14],进而改善患者的氧合水平[15-16]。本研究结果还显示,观察组术后并发症发生率低于对照组,表明肺复张手法联合呼气末气道正压应用老年患者全麻手术中可降低肺不张等对心脏功能、心血管系统、中枢系统等其他组织的损伤,提高手术安全性。此外,观察组生理健康、心理健康、社会关系、周围环境评分高于对照组,提示肺复张手法联合呼气末气道正压可通过改善老年患者全麻手术中的肺部通气功能和氧合指标而使得其术后生活质量得以改善。
综上所述,肺复张手法联合呼气末气道正压可有效改善行全麻手术的老年患者的肺功能和氧合功能,缩短治疗时间,提高患者的生活质量,且安全性较高,值得临床推广应用。
