升降调气方治疗眼肌型重症肌无力的临床疗效观察
2021-01-24王良光
王良光
重症肌无力是因神经肌肉传递障碍,进而导致身体骨骼肌收缩无力,其主要临床表现为骨骼肌运动中容易发生疲劳并导致肌无力,但在适当休息后症状可缓解。临床上将重症肌无力分为5 型,以Ⅰ型(即眼肌型重症肌无力)最为常见,其病变局限于眼外肌。眼肌型重症肌无力在任何年龄均可发病,其中50%~60%的患者可检测出抗乙酰胆碱受体抗体(AchR-Ab),胸腺多正常[1],其临床表现为上睑下垂,有晨轻暮重的特点,且在活动后症状加重,休息后症状减轻,此外还可伴有斜视、复视。
中医学无“重症肌无力”病名,现代医家多将其归属于中医“痿症”“睑废”“歧视”范畴,认为其发病主要与脏腑亏虚有关,且多从脾、肝、肾3 个脏器论治[2-3]。中医学认为眼睑为肉轮,属脾,中气不足则眼皮宽纵,眼睑下垂、升举无力多责之于脾虚气弱、中气下陷,同时脾虚容易导致湿邪困体,阻碍气机升降,气机失调,则清阳不升、浊阴不降,变生百病,正如《素问》中所言“百病生于气也”。笔者从调理气机入手,以升降调气方治疗眼肌型重症肌无力并取得较好的临床疗效,现报道如下。
1 资料与方法
1.1 诊断标准 西医诊断标准:参照《重症肌无力诊断和治疗中国专家共识》[4]中的眼肌型重症肌无力诊断标准进行判定,具体如下:(1)临床表现:上睑下垂,活动后加重,休息后减轻,可伴斜视、复视,无其他肌群受累;(2)胆碱酯酶抑制剂试验阳性(新斯的明试验阳性);(3)血清AchRAb 增高有助于诊断。符合前两项即可诊断为眼肌型重症肌无力。中医诊断标准:参照《中医内科学》[5]中的痿症诊断标准,主要临床表现为眼睑下垂、神疲倦怠、少气懒言、食少纳呆,舌淡苔薄白,脉弱。
1.2 纳入与排除标准 纳入标准:(1)年龄18~65 岁;(2)无合并症;(3)胸腺CT 检查正常;(4)患者签署知情同意书。排除标准:(1)妊娠期及哺乳期妇女;(2)近1 周内使用过其他药物治疗者;(3)有其他系统严重疾病及并发症者;(4)未完成治疗或临床流失病例。
1.3 一般资料 选取2015—2020 年在厦门市同安区中医医院诊治的眼肌型重症肌无力患者68 例,随机分为2 组。对照组34 例,其中男16 例,女18 例;年龄18~57 岁,平均(35.6±6.2)岁;病程1.0~2.5 年,平均(1.84±0.45)年。治疗组34 例,其中男15 例,女19 例;年龄20~62 岁,平均(33.6±5.5)岁;病程0.5~2.2 年,平均(1.25±0.39)年。2 组患者性别、年龄、病程比较,差异无统计学意义(P>0.05)。
1.4 治疗方法 对照组患者予以波尼松(生产厂家:山东鲁抗医药有限公司,规格:5mg/片)治疗4 周,第1 周40 mg/次,1 次/d,第2 周35 mg/次,1 次/d,第3 周30 mg/次,1 次/d,第4 周25 mg/次,1 次/d。治疗组患者在对照组治疗基础上加用升降调气方,方药组成:白僵蚕10 g、蝉衣10 g、姜黄10 g、酒大黄3 g、黄芪20 g、茯苓15 g、(炒)白术15 g、党参15 g、柴胡10 g、升麻6 g。根据患者年龄及病情酌情加减药物。煎煮法:加黄酒1 两、生姜2 片作为引子,水煎400 ml,早晚两次分服,治疗4 周。
1.5 观察指标
1.5.1 重症肌无力临床绝对评分[4]重症肌无力临床绝对评分法是按照5 等4 分制法进行评分,分值越低表示症状越轻。重症肌无力临床绝对评分法见表1。

表1 重症肌无力临床绝对评分法
1.5.2 临床疗效 参考重症肌无力临床相对评分进行临床疗效判定,重症肌无力临床相对评分=(治疗前总评分-治疗后总评分)/治疗前总评分×100%。治愈:重症肌无力临床相对评分≥80%;显效:重症肌无力临床相对评分为50%~79%;好转:重症肌无力临床相对评分为25%~49%;无效:重症肌无力临床相对评分≤25%。治疗总有效率=治愈率+显效率+好转率。
1.5.3 中医症候评分 参照《中医病症诊断疗效标准》[6],按主症(眼睑下垂)2 分、次症(神疲倦怠,少气懒言,纳减)1 分进行评分,分值越低表示临床症状越轻。
1.5.4 安全性指标 统计2 组患者不良反应发生情况。
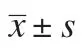
2 结果
2.1 重症肌无力临床绝对评分 治疗前2 组患者上睑无力、上睑疲劳试验、眼球水平活动受限评分比较,差异无统计学意义(P>0.05);治疗后试验组患者上睑无力、上睑疲劳试验、眼球水平活动受限评分低于对照组,差异有统计学意义(P<0.05)。见表2。
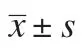
表2 2 组患者治疗前后重症肌无力临床绝对评分比较(,分)
2.2 2 组患者临床疗效比较 试验组患者治疗总有效率为91.2%(31/34),高于对照组的70.6%(24/34),差异有统计学意义(χ2=4.660,P=0.031)。见表3。

表3 2 组患者临床疗效比较 [例(%)]
2.3 2 组治疗前后中医症候评分比较 治疗前2 组患者眼睑下垂、神疲倦怠、少气懒言、纳减评分及总评分比较,差异无统计学意义(P>0.05);治疗后试验组患者眼睑下垂、神疲倦怠、少气懒言、纳减评分及总评分低于对照组,差异有统计学意义(P<0.05)。见表4。
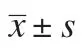
表4 2 组患者治疗前后中医症候评分比较(,分)
2.4 2 组患者不良反应发生率比较 试验组患者总不良反应发生率为8.8%(3/34),低于对照组的11.8%(4/34),差异有统计学意义(χ2=4.025,P=0.029)。见表5。
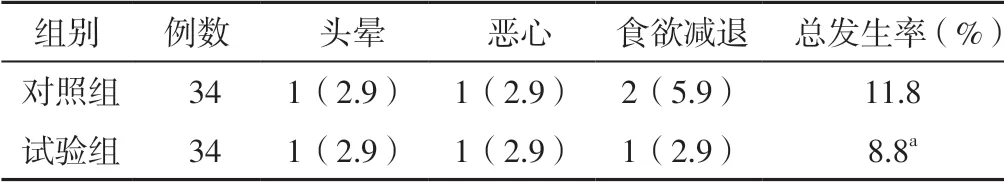
表5 2 组患者不良反应发生率比较 [例(%)]
3 讨论
眼肌型重症肌无力的本质是自身免疫应答,其发病主要与AchR 和胸腺CD4+T 淋巴细胞有关[7],18 岁以下患者很少转为全身型重症肌无力,但成年患者发病2 年内易转为全身型重症肌无力。西医治疗眼肌型重症肌无力的主要方法为免疫疗法及胆碱酯酶抑制剂,其中短程、大剂量糖皮质激素冲击治疗[8]是最常用的免疫疗法,但长期使用激素易导致肝肾损伤、感染等;而胆碱酯酶抑制剂的胃肠道反应发生率较高,且只能缓解患者的临床症状,无法阻止病情进展[9]。老年眼肌型重症肌无力患者因器官功能衰退,药物代谢能力下降,导致药物不良反应发生率增加,故治疗更为困难。我国中医药文化历史悠久,具有独特的辨证体系和整体观念,故近年来采用中医药治疗重症肌无力越来越受到人们的重视。
中医学认为眼睑为肉轮,属脾,眼睑下垂乃脾虚气弱,升举无力,致胞睑肌肉筋脉失养而废,主要病机为脾虚气弱、中气下陷。古代医家多强调脾胃在治疗痿证中的关键地位,《素问》中更是有“治痿独取阳明”之说;现代医家在古人的经验上,辨证分型治疗,目前多从脾胃气虚、气滞血瘀、命门火衰、风痰阻络4 个证型治疗[10],而从气机论治者较少。《素问》中有言“升降出入,无器不有”,脾胃居于中焦,脾气升,胃气降,为一身气机升降之枢纽,人体气血的流通、营卫的运行、精微的疏布均依靠气机的升降运动,气机升降失常则变生百病,故有“百病生于气”之说。治疗气机失调的关键在于调畅气机,而非一味补气升提,气机调畅则脏腑阴阳平衡,气机升降恢复,百病自除。因此,治疗重症肌无力应重视对人体气机的调理,使气机升降恢复,脏腑阴阳平衡,诸症自除。
升降调气方中僵蚕、蝉衣、姜黄、大黄合用,米酒为引,取升降散之意。升降散载于《伤寒瘟疫条辨》,方中所列证治十分广泛,该方虽为瘟疫而设,然究其组方,体现了升降相因的治法。临床上对于气机失常患者,无论虚实寒热,均可采用升降散调节脏腑气机,恢复阴阳、气血平衡[11-12]。该方中僵蚕喜燥恶湿,得天地清化之气,味辛气薄,轻浮可升阳中之阳;蝉蜕为清虚之品,甘寒无毒,质轻而升,二者均为升浮之品,相配能升阳中之清阳。姜黄大寒、苦,祛邪散郁,能理血中之气;大黄味苦而寒,泻火补虚,上下通行,二者皆为苦寒降泄之品,相配可降阴中之浊阴。上述四药升降相施,使内外通和,气机恢复正常,从而病获痊愈。在临床使用时,僵蚕、蝉蜕用量要大于姜黄、大黄,使升阳之功大于降浊之力,且大黄选择酒大黄,以减寒性,并以黄酒、生姜为引,上行头面,下至足膝,内通脏腑,外达肌肤,无处不到。黄芪入脾肺经,味甘微温,可补中益气,升阳举陷,配党参、白术可益气健脾;柴胡、升麻量少,取其升阳举陷之功,此几味药相配补气与升提并用,使脾虚得补,中气得升,全方共奏升降调气之功,既能健脾补虚、升提下陷之气,又能升清降浊、恢复气机平衡。在临床治疗中,不同年龄段患者用药亦有所偏重,少儿体禀少阳,少阳主生发,临床治疗效果优于老年人,对于儿童眼肌型重症肌无力患者,可多用花类药物而少用补益药物,中医认为诸花皆升,升提肺气加桔梗、桑叶、炙麻黄,升提肝气加菊花、谷精草;对于老年眼肌型重症肌无力患者,重用补益之品,并配合虫蛇类药物如蕲蛇、乌梢蛇、全蝎等以搜风通络,通达病所,另藁本气味最高直达巅顶,临床亦可选用。
现代研究表明,升降散对体液及细胞免疫具有一定抑制作用[13],黄芪、升麻、柴胡、党参等药物能调节细胞免疫功能,减轻免疫应答,调控淋巴细胞网络因子,降低AchR-Ab 水平[14]。因此,采用升降调气方治疗眼肌型重症肌无力具有一定药理学原理。本研究结果显示,治疗后试验组患者上睑无力、上睑疲劳试验、眼球水平活动受限评分低于对照组,总有效率高于对照组,眼睑下垂、神疲倦怠、少气懒言、纳减评分及总评分低于对照组,总不良反应发生率亦低于对照组,表明在常规激素治疗的基础上配合升降调气方治疗眼肌型重症肌无力的临床疗效确切,能有效改善患者上睑无力、上睑疲劳、眼球水平活动受限症状及中医症候,且安全性较高。
