尼可刹米联合无创呼吸机治疗COPD合并Ⅱ型呼吸衰竭的临床疗效及安全性
2021-01-17袁海兵
袁海兵
作者单位: 413500 湖南省安化县人民医院呼吸与危重症医学科
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)是慢性气道阻塞性疾病的总称,以持续气流受限为基本特征,可发展为肺心病和呼吸衰竭[1]。该病的发病机制尚不十分明确,通常认为与阻塞性肺气肿发生有关的因素均可能参与COPD发病[2]。Ⅱ型呼吸衰竭是由多种原因引起的肺通气及换气功能障碍导致的生理和代谢紊乱综合征,COPD合并Ⅱ型呼吸衰竭是临床常见病。临床治疗中,机械通气是治疗COPD合并Ⅱ型呼吸衰竭最有效的手段,疗效确切,但并发症多[3],部分患者及家属不愿接受有创性机械通气治疗。近年来随着无创机械通气技术的进展,其临床应用愈加广泛。但无创机械通气治疗的疗效不是很稳定,对COPD合并Ⅱ型呼吸衰竭患者是否进行无创通气治疗尚存在较大的争议[4-5]。本研究选择临床随机对照试验,观察尼可刹米联合无创呼吸机治疗COPD合并Ⅱ型呼吸衰竭的实际疗效与安全性,以提供临床借鉴。现报道如下。
1 资料与方法
1.1 一般资料 选择2018年1月-2019年7月湖南省安化县人民医院收治的COPD合并Ⅱ型呼吸衰竭患者114例,以随机数字表分组法分为观察组及对照组,每组57例。观察组男33例,女24例;年龄46~83(65.83±5.47)岁;病程6~18(9.78±2.18)年。对照组男35例,女22例;年龄47~85(66.24±5.18)岁;病程5~19(10.35±2.76)年。2组患者在病程、年龄、性别等一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究通过我院医学伦理委员会的审核批准,患者或家属签署知情同意书。
1.2 选择标准 纳入标准:(1)满足COPD和Ⅱ型呼吸衰竭的确诊标准[6];(2)患者一般资料完整;(3)完成本研究中所有调查项目。排除标准:(1)由于各种原因不能配合治疗者;(2)合并上消化道出血、休克、上呼吸道梗阻者;(3)伴循环障碍及无创正压通气禁忌证者;(4)病情危重可能短期内死亡者。
1.3 治疗方法 2组患者均采取常规疗法,即化痰止咳、抗感染、舒张支气管及氧疗等。对照组在常规治疗的基础上给予无创呼吸机辅助通气治疗:采用美国凯迪泰公司生产的ST-30型BiPAP呼吸机行双水平间歇无创正压通气治疗,以适合的口鼻面罩连接呼气平台阀辅助呼吸,选择S/T模式;参数设置:呼吸频率(BR)12~20 次/min,氧流量5~8 L/min,呼气压4~6 cmH2O(根据患者的耐受情况有所调整),吸气压由8 cmH2O逐渐上调至14~18 cmH2O(上调过程中,每次上调间隔5 min,上调气压差值≤2 cmH2O),呼气时长1.0~1.2 s。每次治疗4 h,每天3次,连续治疗7~10 d。观察组在对照组的基础上加用尼可刹米注射液(江苏吴中医药集团有限公司苏州制药厂生产,国药准字H32022771,规格:1.5 ml ∶0.375 g)3 g加入生理盐水50 ml稀释后采用微量泵持续泵入,泵入速率4~6 ml/h,初始治疗24~48 h。治疗过程中密切监测患者的生命体征,若出现意识不清加重、排痰困难、气道分泌物增多等情况,可改为有创通气并进行气管插管。
1.4 观察指标 比较2组临床效果,临床指标,治疗前、治疗48 h后血气指标及不良反应。临床指标包括住院时间、气管插管率、病死率、治疗后BR及心率(HR);血气分析指标包括酸碱度(pH)、动脉血氧分压(PaO2)及动脉血二氧化碳分压(PaCO2);不良反应包括血压升高、心悸出汗、呕吐、寒战及肌僵直。
1.5 疗效评定标准[7]显效:治疗24 h内患者症状明显转好、神志恢复,血气指标明显改善;有效:治疗24~48 h内意识模糊却又开始慢慢恢复,症状显著转好,血气指标改善显著;无效:治疗48 h后症状无转好甚或加重,意识方面无显著恢复甚至恶化。总有效率=(显效+有效)/总例数×100%。

2 结 果
2.1 临床疗效比较 观察组临床总有效率高于对照组(91.23% vs.71.93%,χ2=7.063,P=0.008)。见表1。

表1 2组患者临床疗效比较 [例(%)]
2.2 临床指标比较 观察组住院时间短于对照组,治疗后HR、气管插管率低于对照组,治疗后BR高于对照组(P<0.01);2组患者病死率比较差异无统计学意义(P>0.05)。见表2。
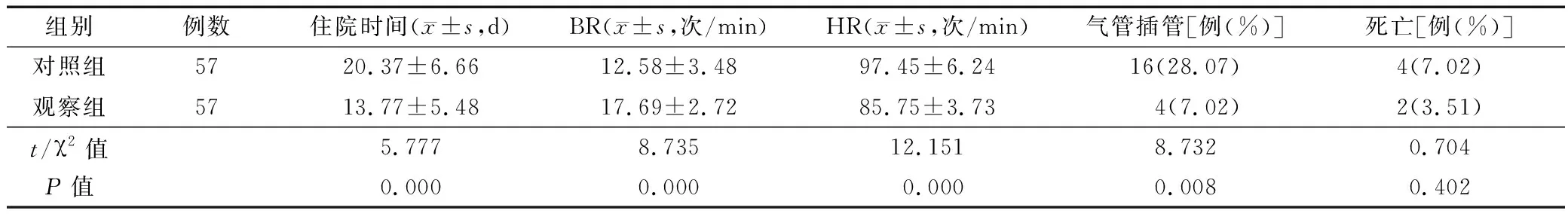
表2 2组临床指标比较
2.3 治疗前、治疗48 h后血气指标比较 治疗前,2组患者的pH值、PaO2和PaCO2水平比较,差异无统计学意义(P>0.05);治疗48 h后,2组患者pH值、PaO2均高于治疗前,PaCO2低于治疗前,且观察组变化幅度大于对照组,差异均有统计学意义(P<0.01)。见表3。
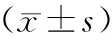
表3 2组患者治疗前、治疗48 h后血气指标比较
2.4 治疗相关不良反应比较 2组患者治疗期间血压升高、心悸出汗、呕吐寒战、肌僵直等不良反应总发生率比较差异均无统计学意义(χ2=1.086,P=0.297)。见表4。
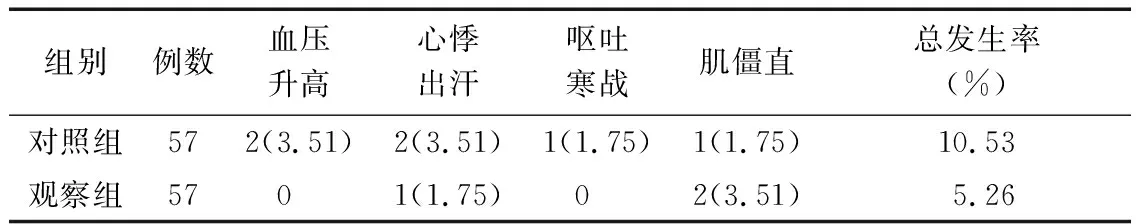
表4 2组治疗相关不良反应发生率比较 [例(%)]
3 讨 论
COPD是一种不完全可逆的严重影响健康的慢性疾病,病情呈进行性进展,主要累及肺部,同时可引起肺外各种器官损伤,COPD合并Ⅱ型呼吸衰竭是临床常见疾病,其危险程度高,严重威胁患者的生命安全,国内外文献报道其病死率为30%~45%[8]。COPD合并Ⅱ型呼吸衰竭的病理生理改变主要表现为通气不足、氧耗量增加、通气与血流比例失调及静动脉分流增加等[9]。临床上治疗COPD合并Ⅱ型呼吸衰竭的关键在于减少呼吸机做功以缓解呼吸疲劳、解除气道阻塞、改善缺氧状况、增加通气量及促进CO2排出等。COPD合并呼吸衰竭患者通常需要进行呼吸机辅助通气治疗,目前临床上主要采用有创或无创机械通气两种方式,有创呼吸机通气治疗疗效已被广大研究证实,但治疗后并发症发生率较高,且部分患者的治疗依从性较差。
BiPAP呼吸机是临床上使用最广泛的呼吸机,同时也是COPD合并Ⅱ型呼吸衰竭临床治疗指南推荐的呼吸机。BiPAP经提高肺泡内压、增大肺泡氧分压、加速吸收肺泡内及其间质水肿渗液,以改善气体达至通气不佳的肺泡,使患者的通气及血流比例失调状况得到改善,在低氧血症得到改善的同时,可减少气道阻力,缓解呼吸机疲劳,改善患者CO2潴留,促进CO2排出,降低PaCO2水平。尼可刹米是临床上常用的呼吸兴奋剂,能选择性兴奋延髓呼吸中枢,使呼吸加深加快,提高BR及潮气量,改善患者通气并维持意识清醒,广泛用于中枢性呼吸及循环衰竭。
本研究采用尼可刹米联合无创呼吸机辅助通气治疗COPD合并Ⅱ型呼吸衰竭,结果显示,观察组临床总有效率高于对照组,住院时间短于对照组,治疗结束后BR水平高于对照组,HR及气管插管率低于对照组。提示与单纯的无创呼吸机治疗比较,尼可刹米联合无创呼吸机治疗COPD合并Ⅱ型呼吸衰竭可进一步提高临床疗效,缩短治疗时间并改善患者的BR和HR。吴展陵等[10-11]的研究也证实尼可刹米联合无创呼吸机治疗COPD合并Ⅱ型呼吸衰竭可提高临床总有效率,改善HR水平,与本研究结果基本一致。治疗48 h后,2组患者的pH值、PaO2和PaCO2水平均明显改善,且治疗48 h后血气指标水平观察组改善情况优于对照组。提示尼可刹米联合无创呼吸机治疗COPD合并Ⅱ型呼吸衰竭可改善患者的血气指标,本研究结果与苏宏等[12-14]的研究结果一致。治疗2组相关不良反应的发生率比较差异无统计学意义,提示尼可刹米联合无创呼吸机治疗COPD合并Ⅱ型呼吸衰竭是一种安全可行的方案,与Choudhury等[15]的研究结果一致。
尼可刹米联合无创呼吸机治疗COPD合并Ⅱ型呼吸衰竭,既发挥尼可刹米的兴奋刺激呼吸中枢、改善呼吸动力和提高BR的作用,同时又保留双水平间歇无创正压通气治疗的提高潮气量、降低氧耗量、缓解呼吸疲劳等优点,解决呼吸兴奋使得耗能及氧耗增加的矛盾,避免正压通气使得BR降低的缺点,疗效理想。但联合治疗中需要注意:(1)使用尼可刹米治疗容易产生耐受性,大剂量使用可能会导致血压升高、心悸、出汗等不良反应,应注意预防惊厥,如若患者出现惊厥需及时处理;(2)BiPAP无创通气后,低氧血症纠正不宜过快,以避免患者呼吸再度减弱触发BiPAP呼吸机送气的不利因素,从而有效避免人机对抗的发生。
综上所述,尼可刹米联合无创呼吸机治疗COPD合并Ⅱ型呼吸衰竭可明显提高临床疗效,加快术后康复,改善血气指标,且不增加不良反应,是一种安全有效的方案。
