妊娠不同时期孕妇抑郁发生的危险因素分析*
2021-01-14王苏立吴江平
王苏立 江 华 陈 林 孔 晶 吴 瑛 张 敏 吴江平
围产期抑郁,特指从妊娠开始至产后4周内发生的抑郁,主要包括孕期抑郁和产后抑郁,孕前即存在的并持续至孕期的精神心理异常状态及孕期新出现的精神心理异常均可纳入围产期抑郁的范围内。产后抑郁目前已为多数人所熟知,2014年柳叶刀杂志中的流行病学研究显示,约15%产妇出现产后抑郁[1],我国报道的产后抑郁患病率为1.1%~52.1%,平均为14.7%。但近年来产后抑郁的发病率逐渐增加,对其病因及发病机制的研究较少。有研究明确指出产后抑郁与孕期抑郁相关,约1/3的产后抑郁患者孕期及孕前即已存在抑郁状态[2]。
孕期抑郁并不比产后抑郁少见,而对妊娠期妇女的抑郁现状及影响因素研究较少。妊娠早中期胚胎完成重要脏器的发育,而孕妇面临身份角色的转变,在心理上处于应激状态。且约60%的围产期抑郁症导致的自杀发生于产前6周及产后12周。Lebel C等[3]发现孕中期的抑郁状态对新生儿大脑结构及远期情感、行为、认知、生理及神经系统的发育有深远的影响。故而,围产期抑郁可导致的一系列母儿生理及心理障碍,对家庭及社会均可造成一定的负担。影响孕期抑郁的危险因素较多,妊娠期不同阶段导致孕期抑郁的原因也不尽相同,目前孕期抑郁研究较少,本研究从孕早期开始建立队列,探讨不同妊娠时期孕妇抑郁症发生的相关危险因素,为进一步实施干预措施提供科学依据。
1 对象与方法
1.1 对象 按照随机数字表,随机选取2017年8月~2018年8月南京医科大学附属妇产医院176名孕妇,从孕早期建立队列,随访至孕晚期。排除孕前既存在经诊断的抑郁症或其他精神类疾病;存在需长期用药的严重的内外科合并症;患有或曾患有恶性肿瘤及各种原因无法理解调查问卷者。本研究获得南京市妇幼保健院伦理委员会批准。 176名孕妇年龄 19~43岁,其中 <30 岁 114名 (64.8%),30~34岁46名(26.1%),≥35岁16名(9.1%)。 经产妇43名(24.4%),初产妇133名(75.6%)。孕早期入组并进行初次评估孕周(9.33±1.96)周,孕晚期再次进行评估孕周(28.42±0.70)周。
1.2 方法
1.2.1 调查工具 (1)孕妇一般情况和产科基本情况:包括年龄、职业、家庭月收入、文化程度、孕周、孕产次、体质量指数(BMI)、丈夫的学历、丈夫的职业、是否养宠物、是否有妊娠合并症等;(2)心理测查量表评估:①孕妇抑郁、焦虑情况。抑郁情况用9个条目的患者健康问卷(Patient Health Questionnaire, PHQ-9)评估,此量表共9个条目,每个条目计分为 0~3分。量表分<5分为正常,≥5分提示有抑郁,其中5~9分为轻度抑郁,10~14分为中度抑郁,15~19分为中重度抑郁,20~27分为重度抑郁。焦虑情况采用广泛性焦虑量表(Generalized Anxiety Disorder, GAD-7)评估,此量表共7个条目,每个条目计分为 0~3分。 分量表<5分为正常,≥5分提示患有焦虑,其中5~9分为轻度焦虑,10~14分为中度焦虑,15~21分为重度焦虑。所有问卷均由经过统一培训的调查员向符合条件的且签署知情同意书的产妇发放,并指导产妇在规定时间范围内独自完成,经调查员核实完善后当场收回,保证问卷的质量和真实性。
1.2.2 主要观察指标 孕早和孕晚期抑郁发生的相关危险因素。孕早期建立队列,采集基本信息,进行初次心理评估,后随访每次产检情况至孕晚期,记录孕期检查情况、孕期合并症、并发症,孕晚期再次进行心理评估。
1.2.3 孕期抑郁情绪影响因素协变量赋值 见表1。

表1 孕期抑郁情绪影响因素协变量赋值
1.2.4 统计学方法 所有分析采用Stata 11.0软件分析,采用单因素和多因素 Logistic回归分析危险因素,检验水准取α=0.05。
2 结果
2.1 孕早期孕妇抑郁发生影响因素的分析 根据孕早期PHQ-9检测结果,PHQ-9<5分者63名,PHQ-9≥5分113名,孕早期抑郁发生率为64.2%。PHQ-9<5分为正常组,PHQ-9≥5为孕早期抑郁组,对调查的10个危险因素进行非条件Logistic 回归单因素分析。单因素分析显示孕早期出现轻度焦虑是孕早期抑郁的危险因素(OR=4.89,95%CI:1.92~12.45)。见表2。

表2 孕早期抑郁影响因素的单因素非条件Logisitic回归[n(%)]
以是否发生孕早期抑郁作为因变量,将10个危险因素变量引入多因素非条件Logistic 回归模型,探讨多个影响因素对孕早期抑郁发生的联合作用。多级因素进行哑变量分析,采用逐步后退法筛选影响因素,当α进入=0.05,α剔除=0.06 时,共有1个影响因素进入方程统计,为孕早期轻度焦虑(B=1.58,SE=2.33,OR=4.88,95%CI:1.91~12.43,P=0.001)。
2.2 孕晚期孕妇抑郁发生的影响因素分析 根据孕晚期PHQ-9检测结果,PHQ-9<5分114名,PHQ-9≥5分62名,孕晚期抑郁发生率为35.2%。孕晚期PHQ-9<5分为正常组,PHQ-9≥5为孕晚期抑郁组,对调查的13个危险因素进行非条件Logistic 回归单因素分析。影响孕晚期孕妇抑郁的单因素分析结果显示,影响因素有家庭月收入5 000~10 000元(OR=2.75,95%CI:1.04~7.31)、孕晚期BMI 18.5~23.9 kg/m2(OR=0.26, 95%CI: 0.09~0.71)、孕早期4 表4 孕晚期抑郁影响因素的多因素非条件Logisitic回归分析 相对于产后心理健康来说,孕期心理健康在临床上还未受到足够的重视,抑郁筛査并未被纳入常规产检内容中,而孕期抑郁会引起不良的出生结局,如小于胎龄儿、头围减小[1,4]。国外报道孕期抑郁症检出率约为20.0%[5,6],国内孕妇抑郁症的检出率在10%~50%之间不等[7~9],本研究显示,孕早期抑郁症状检出率为64.2%,孕晚期为35.2%与国内研究基本一致。 本研究结果显示,孕早期轻度焦虑是孕早期抑郁的危险因素;孕早期和孕晚期焦虑也是孕晚期抑郁的危险因素。这与目前国外一些相关报道一致,孕期焦虑与抑郁并存概率大,焦虑的孕妇通常会伴有抑郁情绪。Falah-Hassani K等[10]报道, 孕期焦虑和抑郁同时发病的概率为6.3%。Mohamad Yusuff AS等[11]报道,孕期焦虑的孕妇发生孕期抑郁的可能性是孕期无焦虑孕妇的三倍。Biaggi A等[12]报道, 既往焦虑或抑郁史, 会增加产前焦虑抑郁风险。 目前有研究显示社会人口因素中,≤24 岁的年轻女性、文化程度在高中以下、家庭主妇或无业妇女产前抑郁率较高[13],而本研究中孕妇的年龄、学历、工作与孕妇患抑郁症状之间没有相关性。本研究显示胎次在孕妇患抑郁症状中比较差异无统计学意义,与目前研究的二胎的孕妇产前抑郁率较高[13]结果不同,可能因为二胎孕妇多为有计划怀孕,且有过孕育经验,故二胎孕妇心态较为平稳。同时本次研究中丈夫的学历、是否养宠物、以及孕期是否有并发症等与孕妇患抑郁症状之间没有相关性。 对于孕妇孕期抑郁情绪影响因素的多因素逐步回归分析发现,孕早期轻度焦虑和孕晚期焦虑是孕期抑郁发生的危险因素,可能与早期孕妇担心胎儿健康,孕晚期分娩方式的选择,对分娩的恐惧等有关; Mellor R等[14]研究显示,孕妇在孕期对分娩时产生的恐惧心理、自我感知压力较大或经历应激事件或负性事件等都会促使抑郁症状的发生。孕早期抑郁是孕晚期发生抑郁的危险因素,这与研究一致[15]。 本研究也存在不足之处:(1)本次研究样本量还不够大,地域不够分散;(2) 孕期抑郁属于产科学、心理学交叉学科,妇产科医师研究存在一定的专业局限,GAD-7和PHQ-9仅作为初步筛查的工具,并不能作为诊断依据。尽管有这些局限性,但鉴于本研究是一项前瞻性队列研究,减少了回忆偏差,资料的偏倚较小,结果可信度高,所以本研究结果还是具有比较良好的临床价值。 综上所述,本研究发现南京地区孕妇孕期抑郁独立危险因素为孕早期焦虑、孕晚期焦虑、孕早期抑郁。由此可见,在临床实践工作中,关注孕妇身体状况的同时应该也关注孕妇的心理状态,并针对危险因素采取必要的心理保健措施,预防围产期抑郁的发生。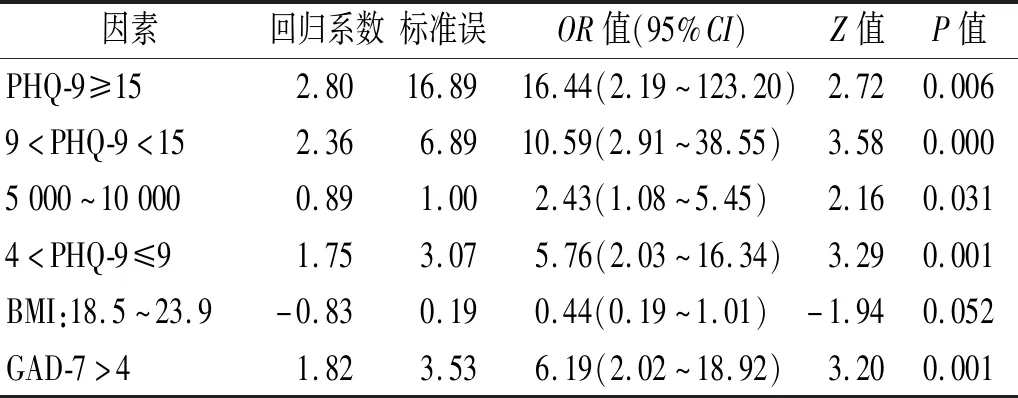
3 讨论
