心脏瓣膜置换术后胺碘酮应用致恶性心律失常2 例
2021-01-13迟晶晶李结华韩卫星刘献
迟晶晶 李结华 韩卫星 刘献
心脏瓣膜置换术是治疗心脏瓣膜疾病最有效的手段之一,随着临床对心脏疾病认识的不断加深及对手术指征的严格把握,术后病死率明显下降,相关并发症显著减少。 然而,因手术体外循环时间长,加之患者病情重、病史长、心功能差、常伴有心律失常等多种原因,术后仍有一定的风险。 近期,我院2 例患者心脏瓣膜置换术后出现室速等恶性心律失常事件。究其原因,考虑与胺碘酮应用有关,现报道如下。
病例1:患者女,54 岁,因诊断“风湿性心脏病,联合瓣膜病变”入院。 入院查体:心率约140 次/min,心律绝对不齐,二尖瓣听诊区闻及舒张期杂音,三尖瓣听诊区闻及3 级收缩期杂音,双下肢凹陷性水肿。 术前超声心动图示:风湿性心脏病,重度二尖瓣狭窄伴轻度关闭不全,重度三尖瓣关闭不全,轻度主动脉狭窄伴中度关闭不全,重度肺动脉高压,左心耳血栓形成,左室收缩功能降低,心包积液,肺动脉及其分支增宽,室间隔及左室运动幅度减小,主动脉瓣轻-中度反流。 心电图(图1)示:快心室率房颤、电轴右偏、前壁R 波递增不良、ST-T 改变。术前各项常规化验、血生化及电解质(钾、钙、镁、钠、氯)均在正常范围内。 完善各种术前检查后行“体外循环下主动脉瓣、二尖瓣置换+ 三尖瓣成形+左房血栓清除+左心耳切除术”,手术顺利;术后予重症监护,施以强心利尿(米力农、多巴胺、多巴酚丁胺、去甲肾上腺素、呋塞米等)、营养心肌、补液抗炎等对症治疗,同时应用盐酸胺碘酮0.6 g,2 次/d 静脉泵入抗心律失常(房颤)。 术后心电图变化:术后当日由房颤恢复窦性心律;术后第3 天,出现一度房室传导阻滞,T 波由直立变为倒置(图2),当日电解质示轻度低镁低钠低氯(镁0.69 mmol/L、钠133.3 mmol/L、氯97.2 mmol/L),QTc 延长,给予硫酸镁2.5 g/d 静滴;术后第4 天镁离子恢复正常(镁0.84 mmol/L)。 术后第5 天发生二度房室传导阻滞,频发多源性室性早搏、RonT 室早、短阵室速、T波倒置加深增宽,QTc 显著延长(由术后第1 天的442 ms延长至685 ms,图3)。 即刻急查电解质示轻度低钠低氯(钠134.6 mmol/L、氯94.0 mmol/L),钾、钙、镁均正常。 予以静脉补充氯化钠,停用胺碘酮,使用利多卡因抗室性心律失常。 治疗后病情稳定,未见室早、室速。 术后多次测定电解质,显示持续性轻度低钠低氯(钠133.0 ~134.6 mmol/L; 氯94.0 ~97.2 mmol/L),钾、钙、镁均在正常范围,血钾维持在4.78 ~4.58 mmol/L。 随访心电图(图4)显示窦性心律,T 波倒置,QTc 正常。
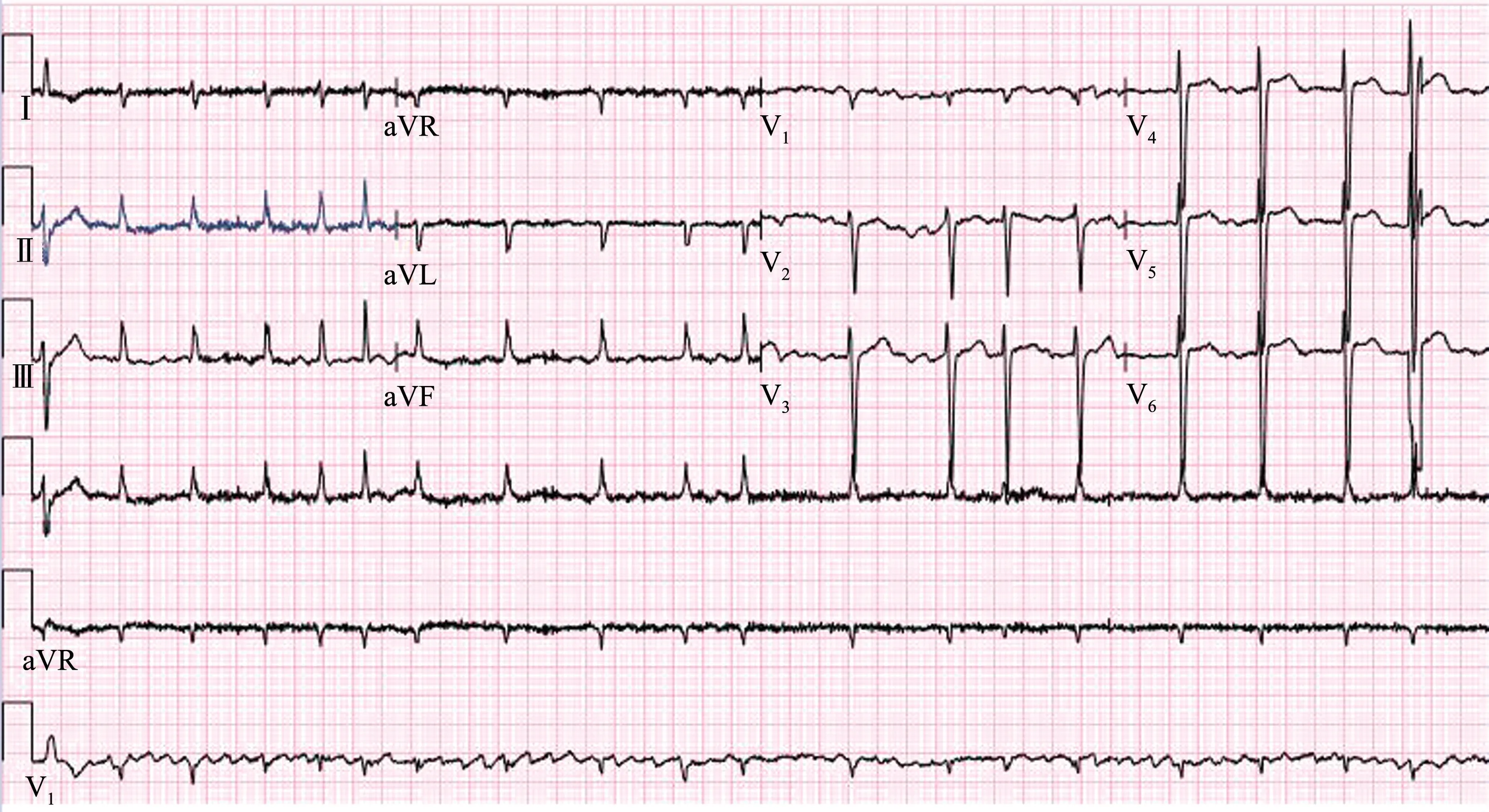
图1 病例1 术前心电图
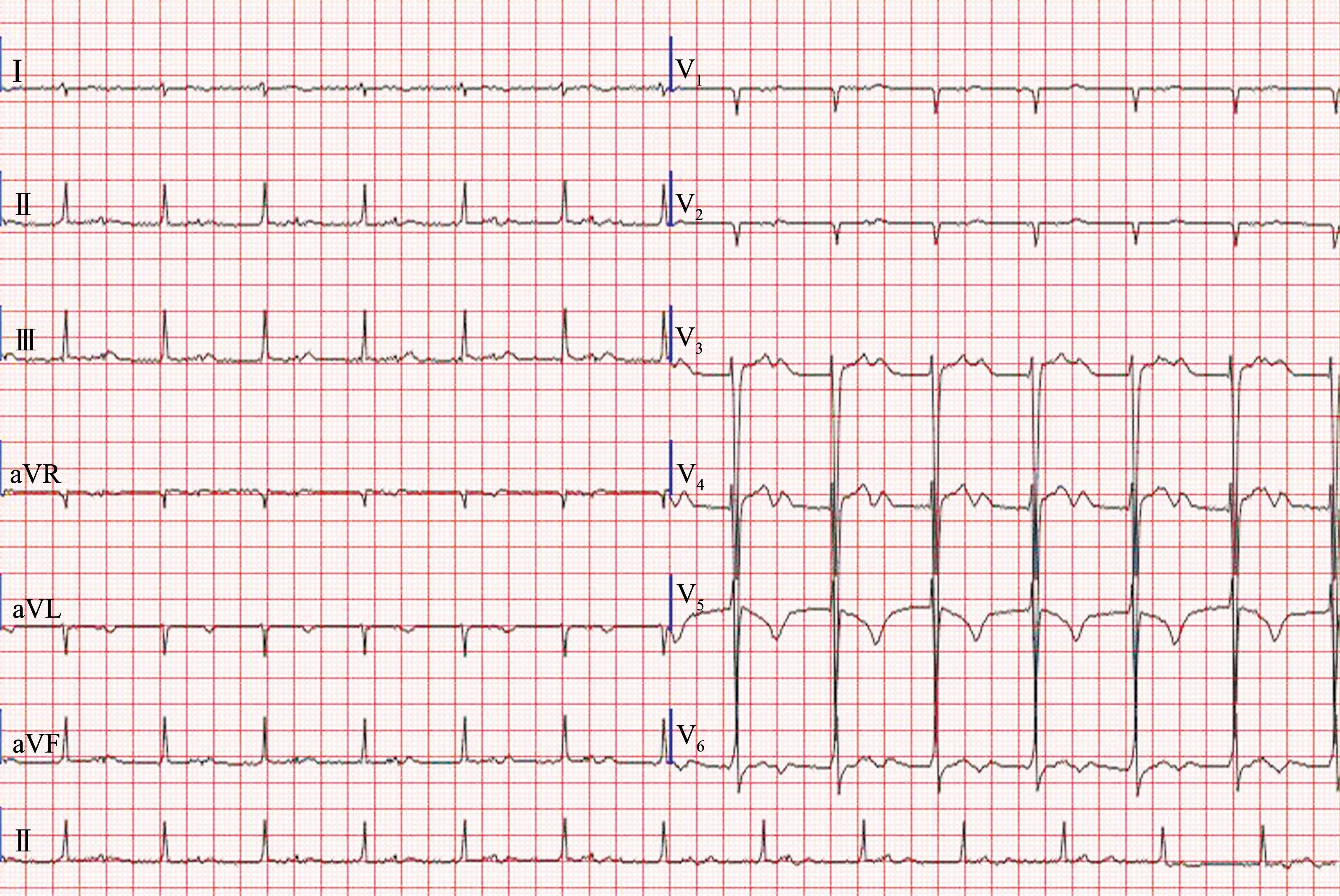
图2 病例1 术后第3 天心电图

图3 病例1 术后第5 天心电图
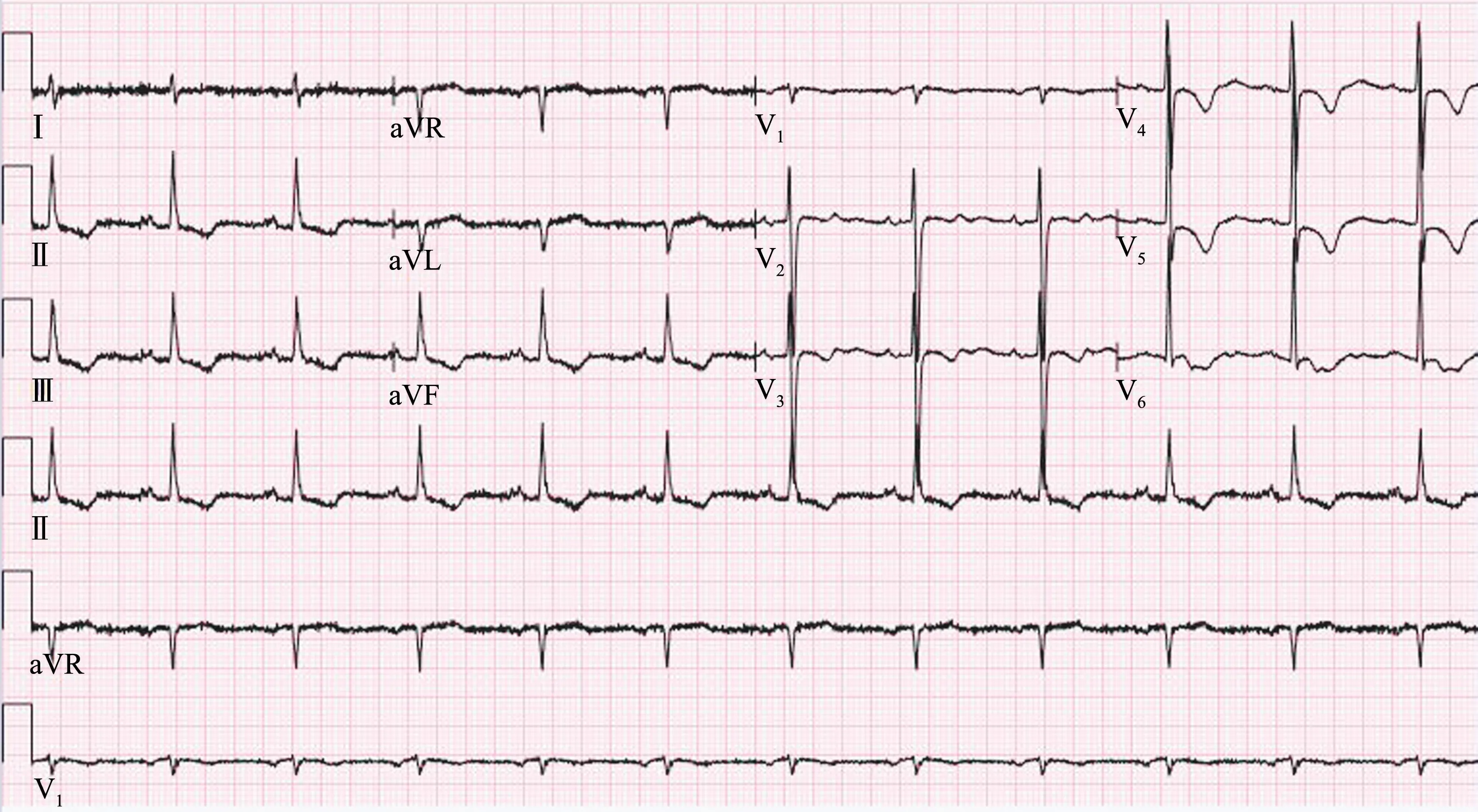
图4 病例1 术后1 个月复查心电图
病例2:患者女,61 岁,因“反复心悸胸闷20 年,加重伴憋喘10 d”入院。 入院查体:心率143 次/min,心律绝对不齐,二尖瓣听诊区可闻及5 级收缩期杂音,三尖瓣听诊区闻及3 级收缩期杂音。 超声心动图示:双房增大,二尖瓣脱垂关闭不全伴大量反流,三尖瓣关闭不全伴大量反流,主动脉瓣中量反流,肺动脉高压,左心功能降低,EF 44%。 心电图(图5)示:心房扑动,前间壁异常Q 波,室性早搏,ST-T 改变。 完善各项相关检查排除禁忌证后,行“体外循环下主动脉+ 二尖瓣置换术+ 三尖瓣成形术”。 术后予以米力农、多巴胺、多巴酚丁胺强心,呋塞米利尿,以及扩张冠脉、营养心肌、补液抗炎等治疗。 术后第2 天开始应用胺碘酮0.6 g,2 次/d 静脉泵入抗心律失常。 术后第5 天心电图(图6)出现类似低血钾改变:U 波 明 显 增高, T-U 波 融 合, QTc 延 长(531 ms)。 急查电解质示:除轻度低钠、低氯外,钾、钙、 镁 均 在 正 常 范 围(钠134.0 mmol/L、氯96.5 mmol/L、钾4.82 mmol/L、钙2.26 mmol/L、镁0.78 mmol/L)。 术后第7 天出现房颤伴长RR间期提示房室传导阻滞,并反复出现室速(多种形态与术后第2 天室早形态不同)、室颤(图7、图8);当日电解质除轻度低钠、低氯外,钾、钙、镁均在正常范围。 患者出现晕厥,给予心脏按压、电除颤等,抢救成功,并安装临时心脏起搏器,停用胺碘酮、利多卡因,改用异丙肾上腺素予以小剂量静滴。 此后该患者病情稳定,室速未再发。
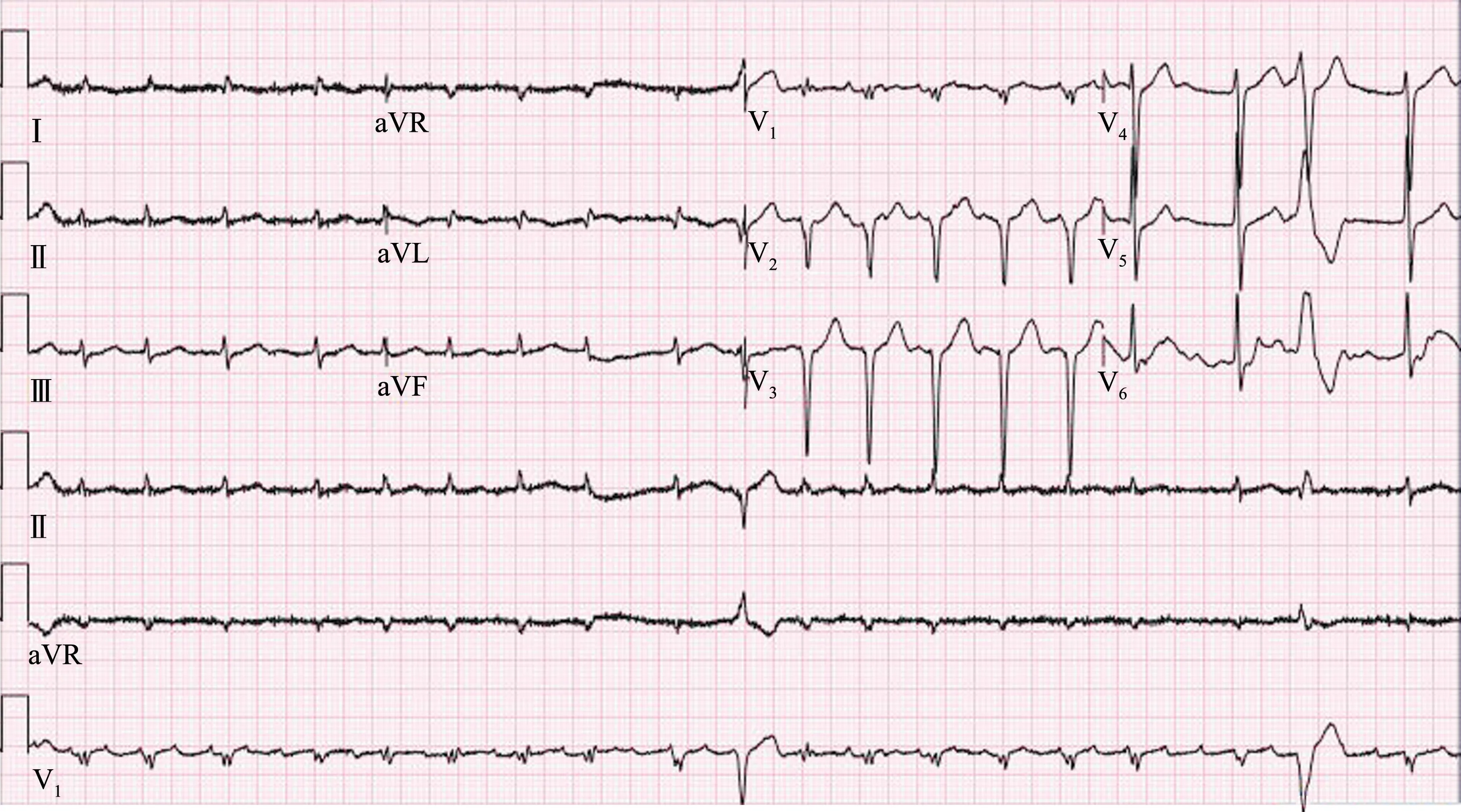
图5 病例2 术前心电图
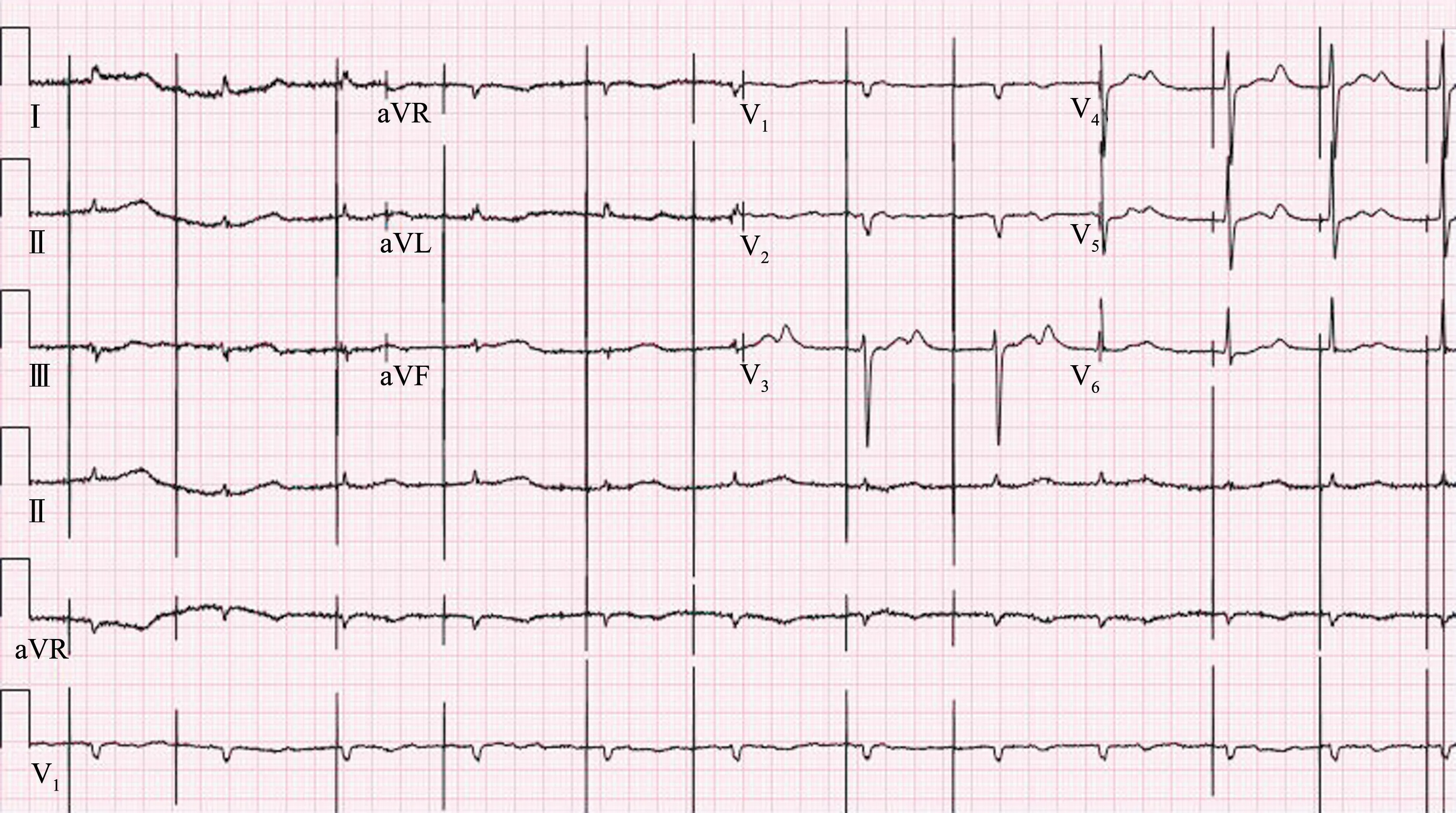
图6 病例2 第5 天心电图

图7 病例2 术后第7 天19:33 心电图
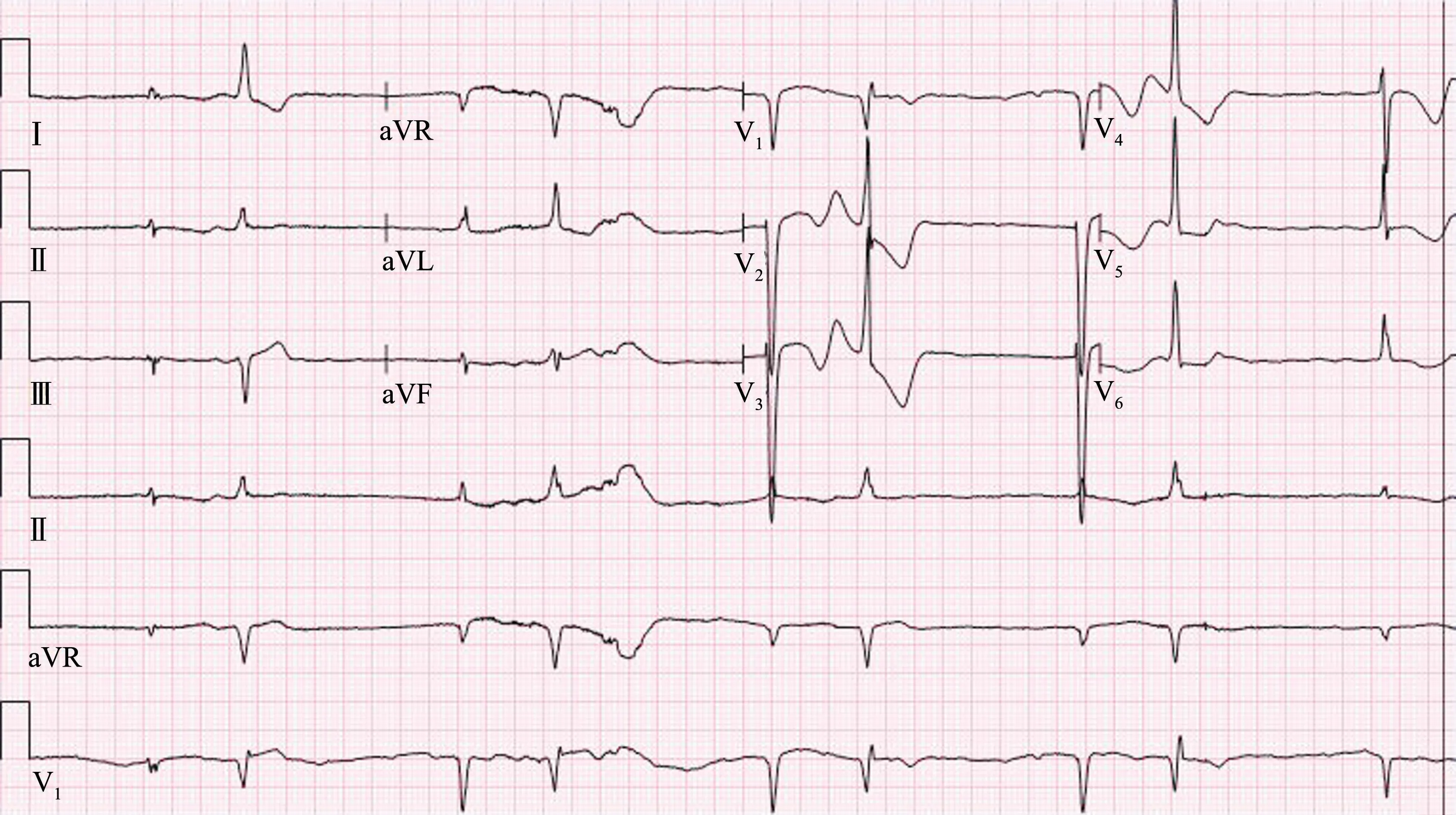
图8 病例2 术后第7 天22:02 室速终止后的心电图
讨论本文2 例具有相似的治疗史及转归情况:心脏瓣膜置换术,术后均应用了胺碘酮,存在持续性低钠低氯,一过性血镁偏低,均在术后1 周内心电图上出现巨大倒置的T 波、U 波增高、T-U 波融合、长QTc、房室传导阻滞、RonT 室早、多源性室速等恶性心律失常表现,而且停用胺碘酮后,经积极的临床救治均转危为安。 心脏手术后出现恶性心律失常的诱因复杂,一般由多因素促发,如心肌损伤或缺血、利尿剂应用引起电解质紊乱、低心排综合征、抗心律失常药物的影响等。 这2 例心电图的动态演变既符合胺碘酮使用后表现,又与低血钾(镁)心电图表现相似。 使用胺碘酮后的心电图表现[1]包括,①心率减慢; ②T 波增宽,呈双峰切迹且振幅减小;③QT 间期延长:以T 波时间延长为主,若延长超过正常范围上限值的25%,应减量或停药;④U 波振幅增大;⑤剂量过大时,可引起尖端扭转型室性心动过速、室颤、窦性停搏或高度房室传导阻滞等。 低血钾可促使心肌细胞钾离子通道的钝化失活,使钾外流减少,从而使心肌3 相复极化延迟。 低血钾心电图的特征[1]如下,①U 波增高,T-U 波融合;②T 波增宽伴切迹,且振幅减小;③ST段多呈下斜型压低;④QT 间期延长;⑤心律失常:多源(形)性室性早搏、短阵室速多见;⑥传导阻滞。 低血镁与低血钾心电图表现相似[1]。
本文中2 个病例在出现心电图异常时,首先考虑低血钾(镁)等电解质紊乱的可能,但经多次检查未见明显的电解质紊乱,术前和术后均存在持续性轻度低钠低氯,术后出现一过性血镁偏低(病例1术后第3 天,经治疗后第4 天镁离子即恢复正常),与室速的发生时间(术后第5 天)不一致;病例2 室速发生当天的镁离子是正常的低值。 2 例患者在使用硫酸镁治疗后仍不能终止室性心律失常,因此考虑可能为胺碘酮的不良反应所致。 遂停用胺碘酮,改用异丙肾上腺素等治疗后,室速终止,病情好转;心电图逐渐改善,长QTc、高U 波、宽大倒置的T 波的出现及消失时间与胺碘酮用药时间大致吻合。因此,考虑本文2 例患者在室速发生时心电图表现出的明显的宽大倒置T 波类似Niagara 瀑布样T 波及较长的QTc,与胺碘酮的应用有关。 巨大倒置的T 波常见于急性心肌梗死、三度房室传导阻滞、脑卒中、心尖部肥厚型心肌病及心动过速后综合征,也可发生在晕厥后的心动过缓时,或新近发生的阿斯综合征[2]。 王涣超[3]报道,胺碘酮能引起长QTc 及T 波电交替现象,结合本文2 例患者巨大倒置T 波的出现及消失时间与胺碘酮使用时间相一致,因此推断胺碘酮在T 波改变中起到重要作用。
胺碘酮是以Ⅲ类药作用为主的心脏离子多通道阻滞药,兼具Ⅰ、Ⅱ、Ⅳ类抗心律失常药物的电生理作用。 心脏围手术期应用胺碘酮可减少房颤(扑)、快速性室性心律失常、脑卒中的发生,并减少住院天数。 胺碘酮个体反应差异性大,使用剂量及方法因人而异。 针对房颤的治疗,住院患者静脉用量5 ~7 mg/kg,静脉注射30 ~60 min,再以1.2 ~1.8 g/d 持续静脉滴注[4]。 本文2 例患者心脏瓣膜置换术后静脉用胺碘酮0.6 g,2 次/d,虽剂量较大,但仍在合理剂量范围内。 出现恶性心律失常事件可能也与疾病(重症心衰耐量小)及个体差异性有关。
临床上胺碘酮引起的T 波变化多为T 波低平、双峰、浅倒及QTc 延长等,而本文病例所表现出的巨大倒置的Niagara 瀑布样T 波,并引起显著QTc 延长的较为少见。 QTc 延长使心血管事件的发生率升高,是全因死亡的独立危险因素,可能导致致命性尖端扭转型室速的发生[5]。 本文2 例患者均在心脏术后应用胺碘酮治疗,在没有明显电解质紊乱的情况下出现上述巨大倒置T 波及恶性心律失常,手术致心肌损伤和胺碘酮作用的叠加是主要因素。 这提醒我们,应用胺碘酮复律或控制室早时,应注意监测其不良反应,及时复查心电图,密切监测QTc,及时发现T-U 波变化的趋势。 若QTc 明显延长或心率<80 次/min,尤其是对于房颤伴长RR 间期且频发室早的病例,极易出现长-短周期现象,要警惕诱发室速的可能,必要时建议使用异丙肾上腺素提高心室率[6]。
