学科领域两份“新共识” 帮助糖友精准控糖
2021-01-13
指导专家·李焱(中山大学孙逸仙纪念医院内分泌科主任医师、教授)
张力辉(河北医科大学第二医院内分泌科主任、主任医师、教授)
2020年以来,糖尿病学领域发布了两份最新共识——《中国成人2型糖尿病患者糖化血红蛋白控制目标及达标策略专家共识》《中国成人T2DM合并心肾疾病患者降糖药物临床应用专家共识》,为2型糖尿病(T2DM)患者在血糖控制、合并并发症后用药等问题上,提供了更精细化、个体化的规范和建议。
中山大学孙逸仙纪念医院内分泌科主任医师李焱教授、河北医科大学第二医院内分泌科主任张力辉教授对这两份新共识进行了解读。

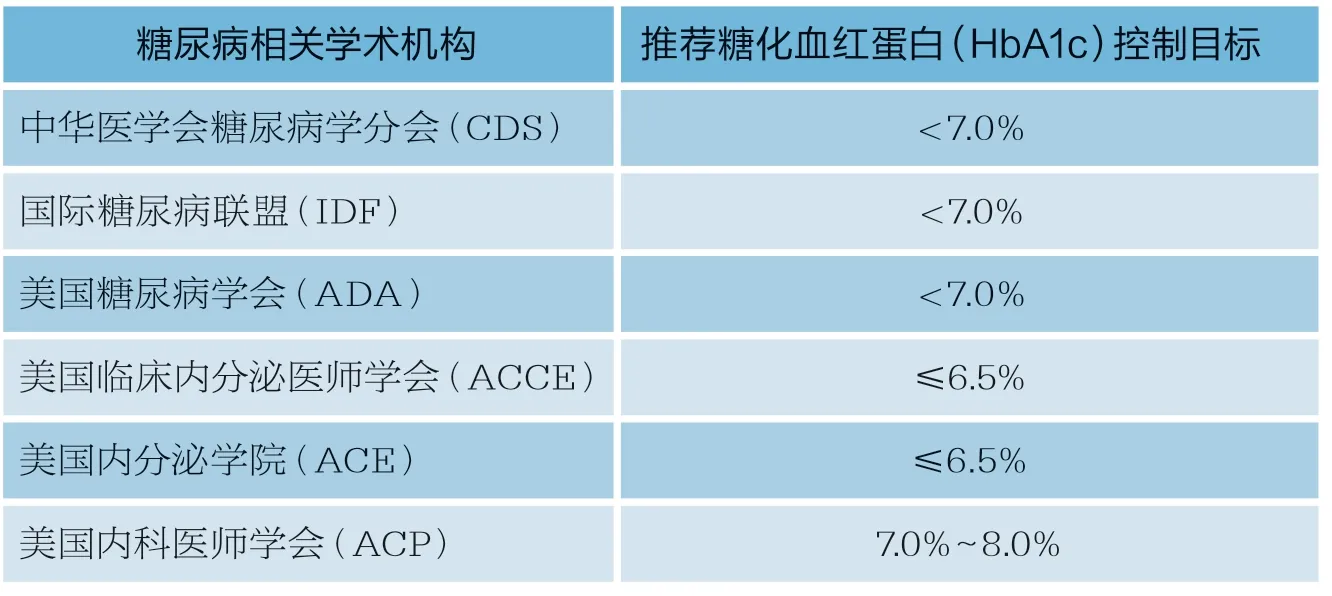
表1:不同学术组织制定的糖化血红蛋白控制目标差异
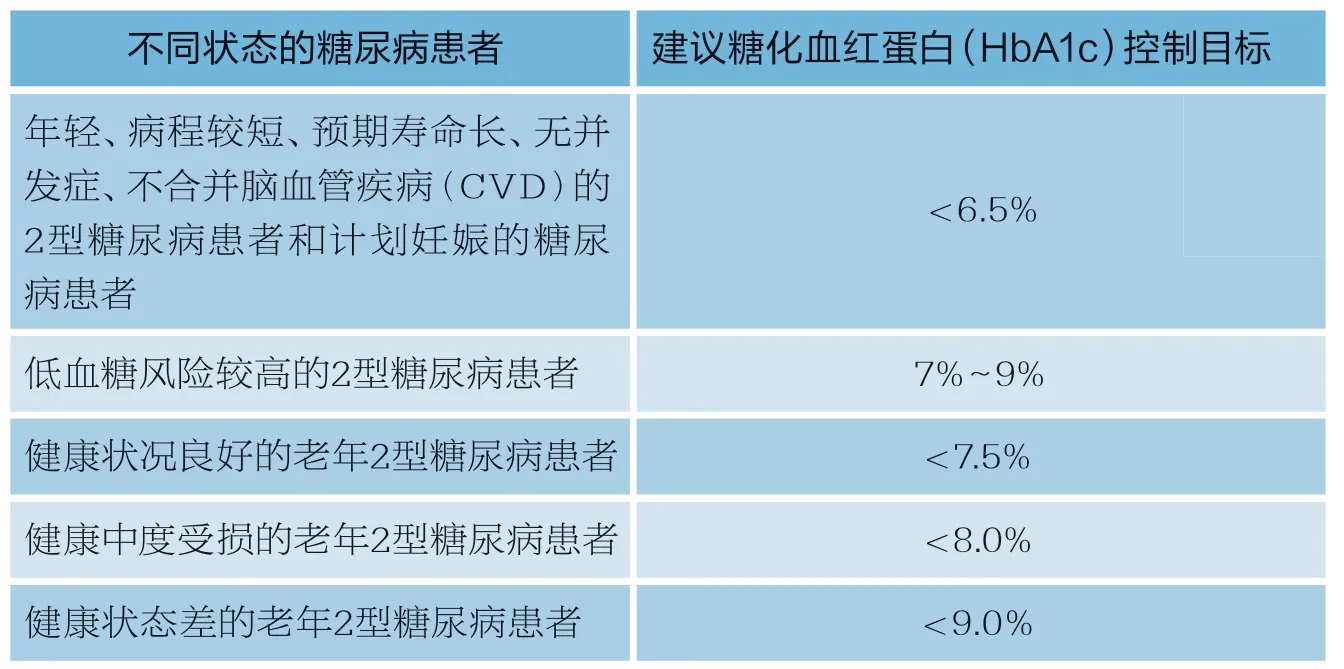
表2:建议不同状态的糖尿病患者糖化血红蛋白控制目标
新共识建议2型糖尿病患者糖化血红蛋白控制目标<7.0%
不同学术组织制定的糖化血红蛋白(HbA1c)控制目标存在较大差异,举例详见表1所示。

“降糖治疗规避风险是正确的,但同时不应忽视降糖治疗的获益!”李焱教授谈到,新推出的《中国成人2型糖尿病患者糖化血红蛋白控制目标及达标策略专家共识》基于英国糖尿病前瞻性研究(UKPDS)结果,HbA1c<7.0%可兼顾大血管、微血管获益与不良事件风险之间的平衡,因此推荐一般成人2型糖尿病患者、使用胰岛素治疗的计划妊娠的糖尿病患者HbA1c<7.0%。
不过,《中国成人2型糖尿病患者糖化血红蛋白控制目标及达标策略专家共识》也提出,HbA1c控制目标应遵循以患者为中心的个体化原则。针对不同状态的糖尿病患者,建议糖化血红蛋白(HbA1c)的控制目标详情见表2所示。
二甲双胍依然是糖尿病患者合并心肾疾病的一线降糖药物
“2型糖尿病易合并心肾疾病,而心肾疾病又是2型糖尿病患者致残和致死的主要原因!”张力辉教授谈到,中国Kadoorie生物样本库协作组的资料显示,糖尿病患者心血管死亡风险为非糖尿病人群的2.1倍,心血管死亡占中国糖尿病患者总数量的43.2%,脑血管疾病是2型糖尿病患者最主要的死亡原因;国内一项研究显示,27.1%的2型糖尿病患者合并有慢性肾脏病。
一些新型降糖药物除有明确的降糖作用之外,还具有心血管和肾脏获益。“关于2型糖尿病合并动脉粥样硬化性心血管疾病、心力衰竭或慢性肾脏病患者的一线降糖药物,目前不同学术组织制订的指南或共识有不同的推荐。最新推出的《中国成人T2DM合并心肾疾病患者降糖药物临床应用专家共识》基于国内外多项权威研究,建议2型糖尿病患者合并动脉粥样硬化性心血管疾病或心血管风险极高危、心力衰竭或慢性肾脏病患者,如果没有禁忌或不耐受,二甲双胍应作为一线降糖药物,并且一直保留在治疗方案中。”张力辉教授介绍。不过为确保临床用药的安全性,2型糖尿病合并急性心力衰竭患者处于应激状态,建议使用胰岛素治疗。
对于2型糖尿病合并动脉粥样硬化性心血管疾病患者或心血管风险极高危患者,不论其糖化血红蛋白(HbA1c)是否达标,只要无禁忌症,都应在二甲双胍的基础上加用能使心血管获益的胰高血糖素样肽-1受体激动剂(GLP-1RA)或SGLT-2i(列净类降糖药)。
对于2型糖尿病患者合并心力衰竭患者,《中国成人T2DM合并心肾疾病患者降糖药物临床应用专家共识》推荐,不论其HbA1c是否达标,只要没有禁忌症都应加用SGLT-2i,若患者在联合SGLT-2i治疗3个月仍然不能达标,可启动不包括噻唑烷二酮类药物的三联治疗。
对于2型糖尿病患者合并慢性肾脏病患者,《中国成人T2DM合并心肾疾病患者降糖药物临床应用专家共识》推荐不论其HbA1c是否达标,只要没有禁忌症都应加用SGLT-2i;若患者不能使用SGLT-2i,建议选择联合具有肾脏获益证据的GLP-1RA;若患者在联合SGLT-2i治疗3个月仍然不能达标,可启动包括胰岛素在内的三联治疗。
“动脉粥样硬化性心血管疾病(ASCVD)和心力衰竭(HF)患者对低血糖的耐受性降低,慢性肾脏病(CKD)患者易发生低血糖,因此对于2型糖尿病患者合并ASCVD、HF或CKD患者,应特别注意防范低血糖,从小剂量开始使用药物、加强血糖监测、放宽控糖目标等。”张力辉教授说。
