腰硬联合麻醉与硬膜外麻醉对无痛分娩产妇ACTH、Cor、CRP 的影响
2021-01-07帅国象
帅国象,韩 艳,周 娜,宋 云
(奉新县人民医院麻醉科,江西 奉新 330700)
无痛分娩(painless labour)在医学上称为分娩镇痛,是使用各种方法使分娩时的疼痛减轻甚至消失,其可以减少分娩时的恐惧和产后的疲倦,让产妇在时间最长的第一产程得到休息[1]。随着临床服务意识的转变以及产妇对分娩疼痛控制要求的提高,越来越多的学者开始关注分娩镇痛。分娩镇痛作为医院对产妇实施人性化服务的重要表现,越来越受到重视[2]。传统镇痛分娩多采用精神性无痛分娩,但在大多数初产妇中的应用效果不是很明显[3]。现代分娩镇痛技术则主要是通过麻醉技术帮助产妇降低分娩中的疼痛度,提高产妇分娩的适应性和安全性[4]。本研究结合2018 年4 月~2020 年3 月我院分娩的300 例孕产妇临床资料,探讨腰硬联合麻醉与硬膜外麻醉在无痛分娩产妇中的应用效果及对患者Cor、ACTH、CRP 的影响,现报道如下。
1 资料与方法
1.1 一般资料 选取2018 年4 月~2020 年3 月奉新县人民医院收治的分娩产妇300 例,按治疗方式不同分为对照组与研究组,各100 例。纳入标准:①产妇符合自然分娩标准;②产妇无麻醉禁忌;③初产妇、单胎、足月妊娠、头位正常。排除标准:①精神和意识障碍的产妇患者;②合并恶性肿瘤的产妇患者;③胎儿有先天性畸形可能;④合并血液系统以及凝血系统疾病的产妇患者;⑤产妇产道异常。对照组年龄24~37 岁,平均年龄(36.35±7.29)岁,孕周为35~40 周,平均孕周(37.12±2.01)周;研究组年龄25~37岁,平均年龄(38.36±8.21)岁,孕周35~39 周,平均孕周(37.36±2.41)周。两组年龄、孕周比较,差异无统计学意义(P>0.05),具有可比性。所有产妇及家属对本次研究均知情同意,且签订知情同意书。
1.2 方法
1.2.1 对照组 应用0.1%罗哌卡因(广东华润顺峰药业有限公司,国药准字H20050325)+2 μg/ml 芬太尼各5 ml 的硬膜外麻醉分娩镇痛,具体方法如下:产妇取左侧卧位,硬膜外穿刺于L3~4 间隙进行,穿刺成功后向头端置入硬膜外导管,注射0.1%罗哌卡因+(2 μg/ml)5 ml 芬太尼,共10 ml。硬膜外导管连接镇痛泵进行自控镇痛,间隔给药频率锁定为3 ml/15 min,宫口全开后停药。
1.2.2 研究组 应用2 mg 罗哌卡因+10 μg 芬太尼的腰硬联合麻醉分娩镇痛,具体方法如下:产妇取左侧卧位,进行硬膜外穿刺于L3~4间隙,以25G 腰麻针经硬膜外穿刺穿破蛛网膜,待有脑脊液流出后,予2 mg罗哌卡因+10 μg 芬太尼,给药时间为30 s。置硬膜外导管连接镇痛泵进行自控镇痛,间隔给药频率锁定为3 ml/15 min,宫口全开后停药。两组孕产妇麻醉后均严密观察生命体征和进行常规分娩。
1.3 观察指标 比较两组孕产妇分娩阵痛前后生命体征变化、疼痛程度、血清生化指标水平、用药情况(自控镇痛次数、罗哌卡因用药量、芬太尼用药量)与药物不良反应情况。
1.3.1 生命体征 监测产妇诱导前(T0)、给药后10 min(T1)、30 min(T2)、60 min(T3)、120 min(T4)及180 min(T5)的心率(HR)与平均动脉压(MAP)。
1.3.2 疼痛程度 采用视觉模拟评分法(VAS)评估镇痛给药前、镇痛给药后10、20、30 min 的疼痛程度,分值范围0~10 分,分值越高表明疼痛越严重。
1.3.3 血清生化指标 于分娩前、分娩后2h 及次日早晨8 时,采集空腹静脉血5ml,以酶联免疫吸附法检测血清皮质醇(Cor)、促肾上腺皮质激素(ACTH)和C 反应蛋白(CRP)因子水平。
1.4 统计学方法 采用统计学软件SPSS 19.0 进行数据分析,计量资料以()表示,采用t检验;计数资料以(n)表示,采用χ2检验。以P<0.05 表示差异有统计学意义。
2 结果
2.1 两组孕产妇麻醉给药前后生命体征比较 两组各时间点HR、MAP 比较,差异无统计学意义(P>0.05),见表1。
表1 两组孕产妇麻醉给药前后生命体征比较()
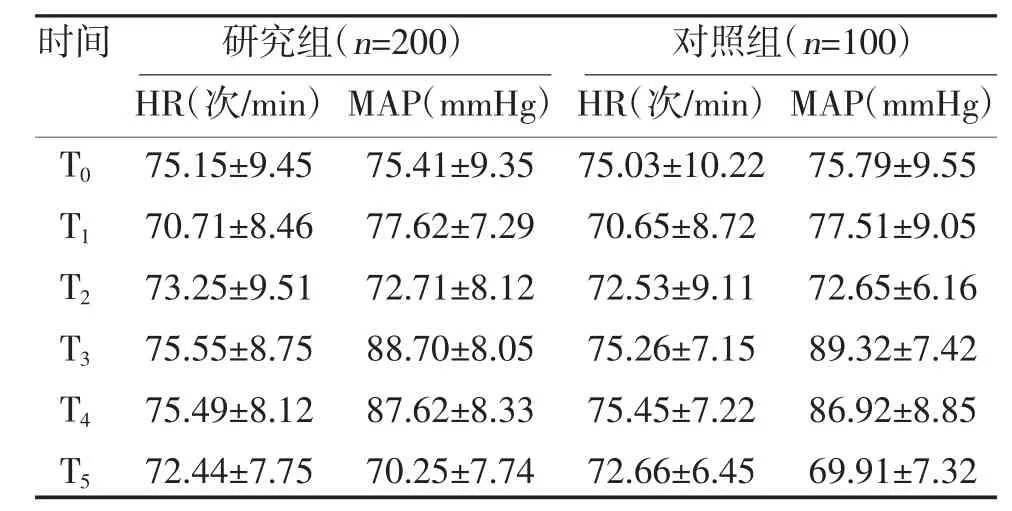
表1 两组孕产妇麻醉给药前后生命体征比较()
2.2 两组孕产妇疼痛情况比较 给药后两组VAS 评分呈下降趋势,且研究组镇痛后10、20、30 min VAS 评分低于对照组,差异有统计学意义(P<0.05),见表2。
2.3 两组孕产妇血清生化指标比较 分娩后,两组Cor、ACTH、CRP 水平呈升高趋势,且研究组分娩后2 h、分娩次日Cor、ACTH、CRP 水平低于对照组,差异有统计学意义(P<0.05),见表3。
2.4 两组用药情况比较 研究组自控镇痛次数、罗哌卡因与芬太尼用量少于研究组,差异有统计学意义(P<0.05),见表4。
2.5 两组不良反应情况比较 用药后,对照组出现12例皮肤瘙痒、5 例尿潴留、11 例恶心呕吐,不良反应发生率28.00%(28/100);研究组出现16 例皮肤瘙痒、5 例尿潴留、8 例恶心呕吐,不良反应发生率14.50%(29/200);两组不良反应发生率比较,差异无统计学意义(P>0.05)。
表2 两组孕产妇VAS 评分比较(,分)

表2 两组孕产妇VAS 评分比较(,分)
表3 两组孕产妇血清生化指标()
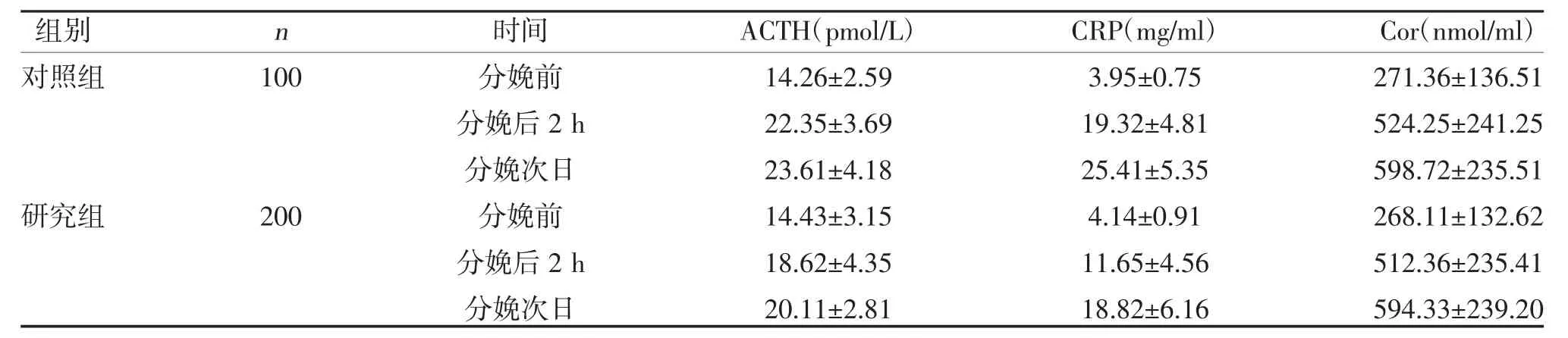
表3 两组孕产妇血清生化指标()
表4 两组孕产妇用药情况比较()

表4 两组孕产妇用药情况比较()
3 讨论
分娩镇痛是临床上协助孕产妇分娩的常用手段,是缓解产妇分娩疼痛的重要方法,现阶段我国产科常用分娩镇痛方法为低浓度局部麻药复合阿片类药物行硬膜外麻醉或腰硬联合麻醉,但尚未有统一的标准[5]。不同分娩镇痛方法效果存在差异,故选择合理、安全、有效的分娩镇痛方法具有重要临床意义[6]。产科麻醉一般较急,要求肌松好,镇痛好,对麻醉要求高,责任重,腰硬联合麻醉不仅能够快速发挥镇痛作用,而且总体镇痛效果更好。硬膜外麻醉主要是阻滞子宫感觉神经,达到降低产妇分娩疼痛的目的,在应用中具有可连续性、便于控制平面等优点,能够发挥一定的镇痛效果,但是在应用中需要的麻醉药物剂量较大,而且麻醉起效时间较慢,不能快速的发挥镇痛作用[7,8]。与硬膜外麻醉相比,腰硬联合麻醉将脊麻和硬膜外麻醉有效的结合在一起,充分突出了两种麻醉方法的优势,其中脊麻具有起效快、效果好、药物用量小等优势,两种麻醉方式的结合不仅能够保证分娩镇痛效果,而且减少了麻醉药物用量[9,10]。
孕产妇分娩过程中持续剧烈的疼痛激活机体应激反应使多种炎症因子分泌增加,而炎症因子又可作为疼痛递质导致产妇疼痛阈值降低,进而放大疼痛,不利于产妇分娩[11]。Cor 是肾上腺在应激反应里产生的一种类激素[12];ACTH 则是由脑垂前叶分泌的具有刺激肾上腺皮质发育和机能作用的激素[13];CRP 是指在机体受到感染或组织损伤时血浆中急剧上升的急性蛋白,是一种非特异的炎症标志物,可作为急性时相反应的灵敏的指标,故血清COR、ACTH、CRP 水平可有效反映机体的应激反应和炎症状态[14]。本研究结果显示,两组各时间点HR、MAP比较,差异无统计学意义(P>0.05);研究组自控镇痛次数、罗哌卡因与芬太尼用量少于研究组(P<0.05);且两组不良反应发生率比较,差异无统计学意义(P>0.05),说明腰硬联合麻醉对无痛分娩产妇的镇痛效果更为显著,能够有效减少产妇镇痛用药频率与用药量,安全性更好。研究组镇痛后10、20、30 min VAS 评分低于对照组(P<0.05);且研究组分娩后2 h、分娩次日Cor、ACTH、CRP 水平低于对照组(P<0.05),说明对二次分娩孕产妇以2 mg 罗哌卡因+10 μg 芬太尼的腰硬联合麻醉方案分娩镇痛有利于抑制机体应激反应,减少炎症介质释放,降低产妇疼痛程度,有利于产妇顺利分娩。
综上所述,腰硬联合麻醉在无痛分娩产妇中的镇痛效果更为显著,能够减少不良反应发生率,减轻产妇在生产过程中的疼痛感,减少产妇的应激反应,稳定产妇生命体征。
