腓骨颈截骨入路与后外侧入路治疗后外侧胫骨平台骨折的效果
2021-01-07周业金
王 磊,周业金,姚 涛,陶 勇
(安徽医科大学第三附属医院创伤骨科,安徽 合肥 230001)
胫骨平台后外侧骨折(posterolateral tibial plateau fracture)指CT 扫描下累及胫骨平台后外象限部分,骨折机制多是为膝关节屈曲外翻时受到一定的轴向暴力,多表现为塌陷、劈裂或粉碎性骨折,整体发生率占胫骨平台骨折约7%[1],由于骨折块位于膝关节后外侧,解剖结构较深周围血管神经结构复杂,围绕安全解剖有效内固定原则,国内外临床上就诊断及手术治疗胫骨平台后外侧骨折存在有较多争议[2]。本研究选择我院2017 年8 月~2020 年5 月收治的43 例患者展开研究,探讨胫骨平台腓骨颈截骨入路及后外侧入路的临床效果,现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析2017 年8 月~2020 年5月在安徽医科大学第三附属医院(合肥市第一人民医院本部及滨湖医院院区)收治的胫骨平台后外侧骨折患者43 例,根据手术入路方式不同分为腓骨颈截骨组(20 例)和后外侧入路组(23 例)。腓骨颈截骨组中男12 例,女8 例,年龄25~68 岁,平均年龄(49.24±10.40)岁;其中交通伤12 例,高处坠落伤5例,其他伤3 例,有同侧腓骨头或腓骨颈骨折7 例,均无血管、神经损伤的闭合性骨折。后外侧入路组中男13 例,女10 例,年龄21~70 岁,平均年龄(43.61±11.53)岁;其中交通伤17 例,高处坠落伤3 例,其他伤3 例,同侧腓骨头或腓骨颈骨折0 例,均为无血管、神经损伤的闭合性骨折。两组性别、年龄、致伤原因比较,差异无统计学意义(P>0.05),具有可比性。本研究已获得安徽医科大学第三附属医院伦理委员会核准。
1.2 纳入及排除标准 纳入标准:①入院时经X-ray及CT 线透视证明的单纯后外侧骨折,创伤至术前时间不超过3 周;②术后随访X-ray 或CT 影像资料完整,大于12 个月。排除标准:①病理性骨折;②膝关节的开放性骨折;③有头胸腹部损伤进而有手术麻醉禁忌者;④既往膝关节功能障碍,影响术后膝关节功能锻炼的患者。
1.3 方法
1.3.1 腓骨颈截骨组 患者均采取全身麻醉或连续硬膜外麻醉,于患者伤肢上1/3 部环扎气囊止血带一根,取侧卧位,患肢在上,常规消毒术野皮肤、铺巾,抬高患肢驱血后,气囊加压。于膝关节外侧股二头肌肌腱前缘,沿腓骨头为中心弧向胫骨嵴作长约10 cm的切口。逐层切开皮肤、皮下组织、深筋膜层,于股二头肌后方解剖游离出腓总神经主干,用橡皮条一根将腓总神经牵开保护。于腓骨上剥离腓骨长肌,使用摆锯或者骨刀于距腓骨头约3 cm 处截断腓骨,截骨面呈斜形分布。如患者伴有腓骨头或腓骨颈骨折,则直接将骨折断端翻开,分离上胫腓联合后,将腓骨头向上翻开,暴露后外侧骨折块。于腓骨长肌和胫前肌间隙进入,沿关节线切开和剥离胫前肌止点,牵开半月板,即可显露整个外侧和后外侧平台。直视下见外侧或后外侧平台骨折塌陷及碎裂的骨块,使用骨膜剥离器直视下复位,克氏针临时固定复位后的关节面,将自体髂骨或同种异体骨植于复位的关节面下的空腔内。透视见复位满意后,用重建板或T 型板支撑固定平台骨折块。对于外侧平台骨折块,使用外侧平台解剖钢板固定。截骨的腓骨头使用巾钳复位后用2 枚2.5 克式针的自腓骨头顶端外侧向内侧斜形固定,并钢丝八字张力带固定,将关节囊和胫前肌止点缝合,切口内放置负压引流,逐层缝合筋膜层及皮肤。
1.3.2 后外侧入路组 患者均采用硬膜外麻醉或全身麻醉,取俯卧位,下肢垫物抬高,使膝关节屈曲,于伤肢上1/3 部环扎气囊止血带一根,常规消毒术野皮肤、铺巾,抬高患肢驱血后,气囊加压。于腓骨小头后缘偏内2 cm 处作直形纵向切口,长约7 cm,起于关节间隙上约2 cm,逐层切开皮肤、皮下组织、深筋膜层,向外侧牵开股二头肌和腓总神经,向内侧牵开腓肠肌外侧头,将腘肌和比目鱼肌部分打断,剥离骨膜层,直视下可见位于平台后外侧的骨折块。用骨膜剥离器及刮匙试行整复塌陷的胫骨平台关节面,直至塌陷恢复满意后,将自体髂骨或同种异体骨植于复位的关节面下的空腔内。术中避免损伤胫前动静脉。于复位后的胫骨平台后外侧置入T 型支撑钢板固定,生理盐水反复冲洗切口,逐层缝合,切口内常规留置负压引流管一根。
1.4 术后处理 术后第1 天嘱患者行股四头肌等长收缩并行足趾、踝关节屈伸功能锻炼;术后第2 天引流量<50 ml 时拔出引流管后行膝关节主动屈、伸活动并逐渐增加屈伸活动范围;4 周时不负重下地双拐行走,2 个月时患肢扶拐半负重,术后3 个月时骨折临床愈合后去拐下地完全负重。
1.5 观察指标 记录患者手术时间、术中出血量及术后并发症情况。随访时测定膝关节活动度,采用Lysholm 膝关节评分[3]评估膝关节恢复情况,评分内容涵盖:跛行(0 分无、3 分轻及/或周期性、5 分重及/或持续性),支撑(0 分不能负重、2 分手杖或拐、5 分不需要),交锁(0 体检时交锁、2 分经常交锁、6 分偶尔交锁、10 分别卡感但无交锁、15 分无交锁或别卡感),不稳定(0 分步步皆现、5 分日常活动常见、10分日常活动偶见、15 分运动或重劳动时出现或不能参加、20 分运动或重劳动时偶现、25 分无打软腿),行走时膝关节疼痛(0 分持续、5 分步行不足2km 或走后明显痛、10 分步行超过2km 或走后明显痛、15分重劳动明显痛、20 分重劳动偶尔轻痛、25 分无),肿胀(0 分持续、2 分正常活动后、6 分重劳动后、10分无),爬楼梯(0 分不能、2 分跟步、6 分略感吃力、10 分无困难),下蹲(0 分不能、2 分不能超过90°、4分略感困难、5 分无困难),总分100 分,其中优为95~100 分、良为84~94 分、中为65~83 分、差为<65分。对骨折复位情况采用Rasmussen[4]胫骨平台骨折复位评分进行评估,评分内容包括:关节面塌陷(6分)、平台变宽(6 分)及膝内、外翻(6 分),总分18分。骨折愈合评价标准参照2008 年《骨折分类与功能评定》中相关标准[5]。
1.6 统计学分析 采用SPSS 23.0 统计软件进行数据分析,计量资料用()表示,采用t检验,多组样本分析采用方差检验;计数资料采用(n,%)表示,行χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组手术及恢复情况比较 两组手术时间、术中出血量,术后第3 个月Lyscholm 评分比较,差异无统计学意义(P>0.05);术后第3 个月腓骨颈截骨组Rasmussen 评分优于后外侧组,差异有统计学意义(P<0.05),见表1。
表1 两组手术及恢复情况比较()
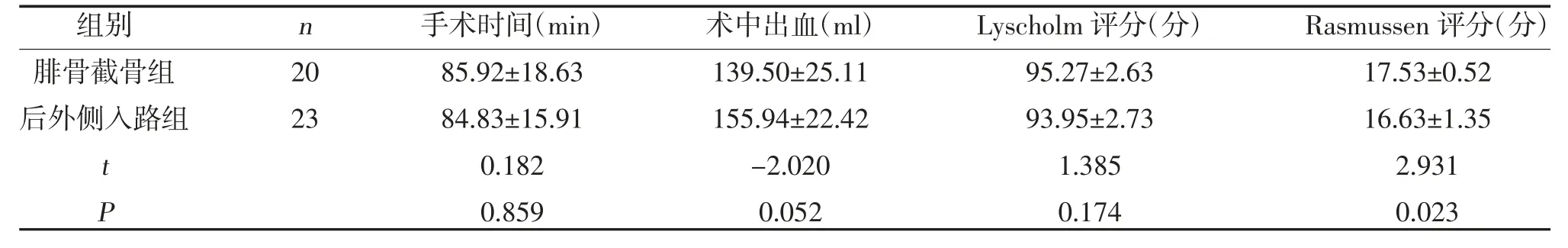
表1 两组手术及恢复情况比较()
2.2 两组术后并发症比较 腓骨颈截骨组发生1 例腓骨颈骨折延迟愈合,经延缓负重后第7 个月达临床骨性愈合标准;后外侧入路组出现皮肤感染3 例,骨折延迟愈合1 例,腓总神经损伤1 例,胫前血管损伤2 例,感染患者经长期换药并依据渗出液培养结果采用敏感抗生素药物对症处理后均获一期愈合;延迟愈合患者经石膏外固定后第9 个月达临床骨性愈合标准;腓总神经损伤患者表现为神经支配区域轻度麻木,无肌力异常,对症治疗7 周后完全恢复;胫前血管损伤患者术中予以电凝、结扎,出血约20 ml。两组术后并发症发生情况比较,差异有统计学意义(P<0.05),见表2。
2.3 典型病例 患者男,55 岁,车祸伤致右胫骨平台骨折,见图1,当即无法活动膝关节,术前CT 及三维重建提示胫骨平台骨折累及后外侧并有较大劈裂骨块,见图2;入院后完善术前检查,并行消肿、抗凝、止痛等对症治疗,待肿胀消退后行腓骨颈截骨入路切开复位钢板内固定术,掀开腓骨头完整显露关节面并直视下复位,后外侧劈裂骨块予重建板固定,腓骨颈截骨后予以克氏针“8”字张力带固定,术后第3个月复查,见图3,可见关节面无塌陷,平台无增宽、无膝内、外翻,Rasmussen 评分18 分;Lysholm 膝关节评分,无跛行、无需支撑、无交锁感、无打软腿、重劳动后偶有疼痛、无肿胀、无爬楼梯困难、无下蹲困难,共95 分,患者恢复良好,术后3 个月即投入工作,效果满意。

表2 两组术后并发症发生情况比较[n(%)]
3 讨论
胫骨平台骨折是发生率较高的关节内骨折,在交通事故或高处坠落等高能量损伤中尤其多见,其发生率约占全身骨折的4.83%[6,7],随着社会经济的飞速发展,我国人口高龄化进一步加剧,机械设备的较多使用,其发生率有增长的趋势。本研究后外侧胫骨平台骨折病例中致伤原因发现电动车事故最为常见,与骑行时膝关节位于屈曲位并受到轴向暴力的作用,股骨髁撞击骨皮质较薄的胫骨平台后侧髁,造成骨折。关节内骨折手术治疗原则是强调解剖复位,注重恢复下肢正常力线,保护膝关节周围软组织,予以坚强内固定下尽早行膝关节屈伸功能锻炼,以此降低术后创伤性关节炎等晚期并发症的发生,获得较好的膝关节功能。Hokonen SE[8]等提出胫骨平台骨折的手术适应证:①外侧平台骨折向外倾斜>5°或关节面塌陷>3 mm 或平台增宽>5 mm;②所有内侧胫骨平台骨折,除去裂纹骨折;③外侧或内侧平台倾斜的双髁骨折;④所有纵向压缩性骨折,除去裂纹骨折。保守治疗术后并发症多,因此手术是后外侧胫骨平台骨折的首选[9]。膝关节后外侧组织结构丰富,如腓肠肌、比目鱼肌、腘肌、胫神经、腓总神经、胫前血管束及腘血管,还有腓骨头的遮挡。因此选取适宜的手术入路,充分暴露骨折断端、减少手术并发症,是本研究的焦点所在,也是临床工作中讨论的重点。
目前国内外报道的手术入路多达十几种,如腓骨小头上入路、后正中入路、后内侧倒“L”入路、后外侧入路、膝关节后外侧弧形切口双肌间隙入路、前外侧入路、股骨外上髁截骨结合半月板下入路等。经腓骨颈截骨入路可获得良好的手术效果且并无骨不连的发生,但手术入路的选择取决于术者的手术经验、患者骨折的类型、周围软组织损伤情况等,实际工作中需综合评估。目前,临床上后外侧胫骨平台骨折较为常见的手术入路为腓骨颈截骨入路和后外侧入路,关于两种入路的优劣比较存在一定的争议。前外侧入路有腓骨头的阻碍,手术软组织剥离损伤大,操作窗口小,目前已逐渐被摒弃。胡孙君研究[10]显示,腓骨头为锥状膨大形结构,腓骨颈向前、外、后方突出,与胫骨外侧髁圆形腓关节面形成胫腓关节。腓骨头外侧面是多种组织结构附着点,如股二头肌腱和腓侧副韧带,关节囊、小腿后、外侧肌群等。从横断面解剖来看,腓骨头膨大最宽处对胫骨后外侧平台的遮挡范围为(61.7±4.9)%,严重影响胫骨平台关节面的暴露与复位,行腓骨颈截骨术可扩大后外侧平台的显露范围。本次研究发现,该入路的优势在于腓骨颈截骨时对外侧结构完整性的保护较好,可减少手术对膝关节侧方稳定性的影响,掀开腓骨头即可完整显露胫骨平台后外侧骨折端,可安放较长重建板或T 型板,骨折块固定更加牢靠,尤其适合后外侧骨折线较长累及干骺端的患者或腓骨颈已骨折的患者。该入路的缺点在于需格外注意保护腓总神经,同时钢板放置对上胫腓联合的稳定性会产生影响。本次术中发现腓骨颈截骨入路对关节面的显露优于后外侧入路,尤其是当后外侧骨折块偏外时,但经腓骨颈截骨入路需多一次截骨过程,这在一定程度上会增加手术时间,本研究也证实了这一点,腓骨颈截骨入路手术时间为(85.92±18.63)min,较后外侧入路组的(84.83±15.91)min长。
后外侧入路解剖难点:自腓总神经发出的腓肠外侧皮神经在小腿深筋膜和腓肠肌外侧头之间下降,后外侧入路可能会损伤该神经。显露深层腘窝底部结构需进一步向内侧牵拉开腓肠肌,剥离部分比目鱼肌,显露后外侧平台的关节面还要剥离牵拉腘肌甚至切断腘肌腱。胫前血管束的纵向走形,对后外侧平台的显露限制较大,手术窗口一般不超过5 cm。因此后外侧累及干骺端骨折难以放置较长重建板或T型板。外侧腓骨头的遮挡难以显露后外侧平台的外侧部,必要时需切除腓骨头的内侧部分(约1 cm)才能安放下T 形钢板。本研究显示,后外侧入路组术后3 个月复位Rasmusse 评分低于腓骨颈截骨组,且后外侧入路组术后并发症高于腓骨颈截骨组,差异均有统计学意义(P<0.05)。由于胫骨后外侧骨折患者多为中年人,因此再次手术取出内固定的患者需求大,可以预知术后软组织粘连,再取出内固定装置时神经、血管损伤可能性大。
综上所述,本研究认为,腓骨颈截骨入路对于后外侧胫骨平台骨折可能是较好的选择,尤其当合并同侧腓骨颈骨折时;而临床中单纯后外侧胫骨平台骨折较少,患者一般多合并内侧或干骺端骨折,因此临床医师需根据患者骨折情况综合选取最恰当的入路。
