家庭药师对社区糖尿病患者开展药学监护的实践和探索
2021-01-06曹馨马志敏程萍蒋惠良吴雪良王诚孙晓鸣
曹馨 马志敏 程萍 蒋惠良 吴雪良 王诚 孙晓鸣
随着我国医药体制改革的不断深入,社区将逐步承担大部分慢性非传染性疾病(以下简称慢病)患者的治疗和管理[1]。其中糖尿病的发生率仅次于心脑血管疾病和肿瘤,是威胁人类健康的第3 大慢病[2],按照疾病特点和我国的医疗现状,药物治疗是目前社区糖尿病患者最主要的防治方法,但由于医疗知识匮乏,患者对药品选择与使用方法不清楚等,往往导致用药依从性差,治疗效果欠佳[3,4]。我院在本市率先培养一批家庭药师,对社区2型糖尿病患者进行药物治疗监护与分析,制定精简用药方案,以提高用药合理性,减少药物不良反应的发生。本研究评估家庭药师参与慢病管理的可行性及影响,为社区慢病患者安全、有效、经济、合理地用药提供依据。
1 材料与方法
1.1 资料来源选取2018年10~12月在我中心就诊且符合纳入标准的205例2型糖尿病患者作为研究对象,通过与患者签约,为每位患者建立个人用药档案,对患者进行定期药学随访服务。纳入标准:①依据世界卫生组织糖尿病诊断标准,确诊为2型糖尿病者;②性别不限;③意识清楚、思维正常、能正常语言沟通,愿意合作者。排除标准:①沟通困难者;②长期在外地者。剔除及脱落标准:①纳入后未坚持整个随访过程者;②依从性差,未按医嘱进行治疗者;③自行退出者。
1.2 工作方法采用自愿报名、前期辅导、后期考核的方式筛选家庭药师加入本项目。为提高工作效率,由社区医生预约签约患者至社区卫生站点定期接受药学服务随访,不方便去站点的患者则由家庭药师定期上门随访。在诊疗过程中家庭药师协助社区医生遴选治疗药物,为患者制定药学服务计划,参考患者长期药物治疗方案,根据患者的个体差异调整不合理用药,提供个体化用药指导,为患者提供个体化、连续的药学服务并强化糖尿病自我管理知识。
要求家庭药师对每位签约2型糖尿病患者至少每个月随访1次,患者每个月至少测量血糖2次,干预前后体检测定糖化血红蛋白(HbA1c)水平,总干预时间为1年。
1.3 具体措施
1.3.1 药物治疗分级管理 药物治疗管理是指具有药学专业技术职务的药师对患者提供用药教育、咨询指导等一系列专业化服务,从而提高患者用药依从性、防止用药错误,最终培训患者进行自我的用药管理,以提高疗效[5,6]。本项目采取分级管理模式,具体如下:①对血糖控制满意,无药物不良反应、无新发并发症或原有并发症无加重的患者,做好生活方式干预的宣教和用药宣教即可,每月复诊1次。②对血糖控制不佳的患者,调研患者服用药品品种及用药依从性,发现问题的做好用药宣教和生活方式干预宣教,以改善药物治疗效果,次月复诊。③对血糖控制仍不满意,以及血压、血脂、肾功能等出现问题未进行相应治疗的患者转诊到家庭医生处,并将患者相关情况告知家庭医生,及时为患者调整用药,家庭药师半月后跟进随访。④对发生了药物不良反应的患者,经家庭医生同意后减少相关药物剂量或调整治疗方案,家庭药师在1 周内随访。⑤对血糖持续控制不佳,并出现新的并发症,或原有并发症加重的患者,家庭药师可建议其通过双向转诊的方式转诊到上级医院进一步治疗,出院后家庭药师及时跟进随访。
1.3.2 用药指导与宣教 家庭药师在定期的用药情况回访中,收集每位患者既往用药史(药物名称、用法用量、服药周期、适应证等)、药物过敏史、不良反应史等用药相关信息,了解并规范患者服用药物的时间、频次,为其提供专业的药物咨询和指导,主要包括当前使用的药品名称、适应证、用法用量、服药时间(空腹、餐时、餐后、睡前)与方法、用药疗程、常见的不良反应、注意事项(包括低血糖的处理、胰岛素的注射和储存)等,从而提高患者的用药依从性,让患者合理使用药物以获得最好的治疗效果。
1.3.3 跟踪随访 药师根据每位患者的治疗情况定期进行随访,进一步了解其生活习惯,确认用药依从性,服药后是否出现不良反应,告知后续的药物治疗方案及日常注意事项。嘱咐患者用药后出现任何不适都要及时地反馈给管理团队。
1.4 评价方法分析并评价药师实施跟踪管理及用药监护前后患者的HbA1c 水平及达标情况、ADR发生情况。HbA1c 达标标准为≤7.0%[7]。
1.5 统计学方法干预前后采用Excel 表格录入数据,使用SPSS 19.0 软件对所得数据进行统计学分析。计量资料以±s表示,采用t检验;计数资料用n 或%表示,采用χ2检验。P<0.05 表示差异有统计学意义。
2 结果
2.1 一般情况入组患者共205例,其中男80例,女125例。使用的降糖药物以磺脲类、双胍类、糖苷酶抑制剂及胰岛素为主,见表1。
2.2 药物不良反应68例患者在用药过程中出现ADR,发生率为33.2%,继续使用以上措施仍有5例发生ADR,发生率为2.4%。
68例发生ADR 的患者中,有34例是使用磺脲类促泌剂所致,累及的系统主要为内分泌系统。另外,胰岛素类较易引起内分泌系统及皮肤ADR,双胍类和α-糖苷酶抑制剂易引起胃肠道系统ADR。见表2。
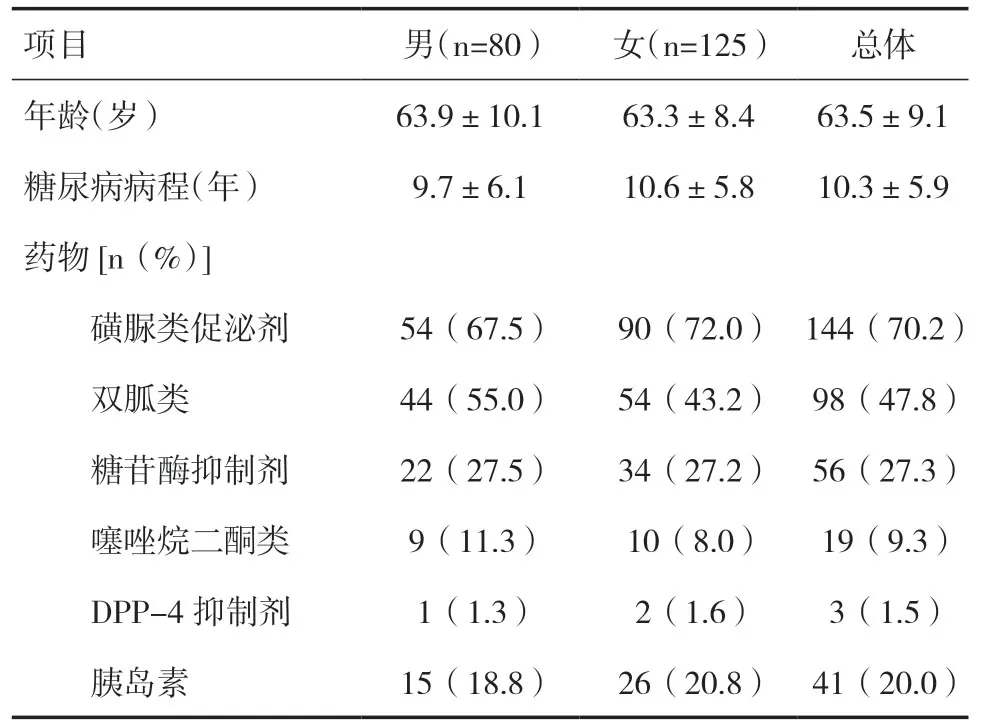
表1 研究人群基线资料及药物使用比例

表2 降糖药致ADR累及系统分布情况[n(%)]
2.3 患者入组时与干预期结束时血糖变化患者入组体检时平均HbA1c 为(7.59±1.58)%,在随访满1年后再次体检,平均HbA1c 为(7.12±1.04)%,干预前后血糖差异有统计学意义(P<0.05)。药学干预前HbA1c 达标(HbA1c≤7.0%)84例,达标率为41.0%,1年后达标98例,达标率为47.8%。
3 讨论
当前中国已经成为糖尿病患者最多的国家,而糖尿病作为一种长期性、难治性、慢性疾病,通过药物来控制高糖状态导致的机体病变,延缓并发症的发生是主要的治疗方式。大多数糖尿病患者都适宜居家治疗,但由于药物知识的缺乏常导致出现诸多用药误区[8]。医生诊疗后开具处方,处方的后续管理中药师才是主要角色[9]。有研究表明,药师通过用药教育及药学监护等干预,能够规范糖尿病患者用药行为,提高用药依从性[10~12]。家庭药师开展药物治疗管理为主的药学服务,有利于推动合理用药、节约医疗成本并减轻患者医疗负担,且与目前国内外的相关研究结果一致[13~16]。
本研究中患者降糖药所致的ADR 以累及内分泌系统最为常见(85.3%),多为磺脲类引起(50.0%),胰岛素次之(25.0%),表现为低血糖;占第2 位的是胃肠道系统损害(11.8%),如恶心、呕吐、腹泻、腹胀等;表现为皮肤瘙痒、风团的皮肤及附件损害占第3位(3.0%)。以内分泌系统ADR 为例,磺脲类药物由于降糖效果突出、价格低廉、口服方便等特点在社区用药中占很大比重,但易发生低血糖。胰岛素所引起的低血糖主要源于生理分泌波峰与波谷不相匹配[17]。另外社区患者多为老年人,疾病的知识匮乏、对胰岛素针操作不当等原因,导致治疗效果欠佳。
家庭药师在日常的跟踪监护中,有针对性地指导患者建立良好生活方式、正确的用药时间、从小剂量起直至适应,与家庭医生沟通停用怀疑药物,更换适合药物等,患者的ADR 在随访中大多能被及时发现,家庭药师协助患者寻找原因,及时纠正。周燕等[18]在1年后的回访中发现ADR 发生率降低至2.4%(P<0.05),且有50%的患者血糖较前有所改善,可能与用药依从性提升有关。
本研究以签约的社区糖尿病患者为对象,分析患者在接受居家药学服务前后血糖的变化,干预期结束时患者的血糖控制指标HbA1c 较前相比显著下降(P<0.05),达标率明显提高。药师参与糖尿病患者的管理,协助家庭医生进行治疗药物遴选,开展药物治疗管理、持续追踪随访及用药指导等,使患者对糖尿病的认知不断深入,血糖控制指标得到改善。
在新医改形势下,社区卫生服务机构需要与上级医疗机构通力合作,药师与医生团队需要全力合作,为慢病患者提供延续性照护,实现患者健康信息的延续、医患关系的延续以及照护措施在不同机构、不同空间和不同时间上的延续[19]。
家庭药师的参与对慢病患者作出了个体化用药指导及提供形式多样的人文关怀,可有效减轻患者的焦虑和不良情绪,提高慢病患者的用药依从性及用药安全认知,提高药物治疗效果。同时,基于国外成功经验的参考,我们建议改变现有的医保付费机制,通过国家医保购买药学服务,从而体现药学服务的价值。
综上,本研究中家庭药师的药学监护实践具有良好效果,具有改善患者血糖控制不佳,减少患者不良反应发生的价值,值得推广应用。
