新生儿科早产儿败血症危险因素及护理对策
2021-01-02崔欢欢赵晨静刘迷娟
崔欢欢,赵晨静,刘迷娟
(郑州大学第三附属医院 河南郑州 450000)
近年来,由于辅助生殖技术的广泛开展,导致我国早产儿发生率逐渐递增,在我国病死率占新生儿总病死率的71%~82%。西方国家的早产儿发生率为10%~15%,我国自2005年一项流行病学调查显示得知,早产儿发生率为10%,按照美国成立的儿童健康和人类发育研究所的调查显示,胎龄低于28周的早产儿存活率高达90%,26~27周的早产率存活率为88%。早产儿因自身的免疫系统发育还不完整,出生后会因为生存能力较低而纳入新生儿科病房中,住院时间较长、抗生素应用等各种具备创伤性操作,都会直接导致患儿出现败血症。随着我国医疗技术逐渐的提升,很多医院专门建设了救治新生儿的重症病房(新生儿科)[1]。但新生儿特别是早产儿其自身生理系统和免疫机能尚未发育完全,很容易发生感染,从而导致败血症。2017年1月1日~2020年3月1日,我们分析62例早产儿发生败血症的危险因素,并提出相应的护理对策,效果满意。现报告如下。
1 资料与方法
1.1 临床资料 选取同期收治的62例早产儿作为研究对象,均经过临床确诊为早产儿,符合我国卫计委最新颁发的《医院感染诊断标准》,且资料完整,家属已签署知情同意书。
1.2 方法 采取回顾调查分析法,整理并记录患儿资料,包括胎龄、性别、出生体重量、基础疾病、住院时间及病原菌培养情况等[2]。真菌鉴定应用临床科玛嘉培养基于酵母菌鉴定试剂条ID32C分析,药敏检测采取Fungus 3真菌药敏板条分析;整体相关操作以临床实践经验丰富的药师依照说明书进行调整,最后按照患儿的基础病历资料,归纳总结分析NICU早产儿败血症的危险因素以及适当的护理方案。
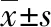
2 结果
2.1 本组患儿一般资料 本组患儿男35例(56.45%)、女27例(43.55%),胎龄31~35(33.25±2.14)周,其中<32周21例(33.87%),≥32周41例(66.12%);出生体重1000~2500(2000.21±800.36)g,其中<1000 g 10例(16.13%),≥1000 g 52例(83.87%);出生日龄10 min~5 d,平均(3.21±1.25)d;分娩方式:剖宫产40例(64.52%),顺产22例(35.48%);基础疾病:肺炎36例(58.06%)、窒息12例(19.35%)、脑损伤10例(16.12%)、呼吸窘迫综合征4例(6.45%)。
2.2 临床情况 产妇情况:妊高征子痫前期23例(37.10%),胎膜早破16例(25.81%),胎盘早剥11例(17.74%),前置胎盘5例(8.06%),妊娠糖尿病2例(3.22%),大出血5例(8.06%);患儿临床表现:反应较差24例(38.71%),拒乳13例(20.96%),血氧饱和度下降11例(17.74%),频发呼吸暂停10例(16.12%),发热4例(6.45%);病原分析:革兰氏阴性杆菌46例(74.19%),革兰氏阳性球菌9例(14.51%),真菌7例(11.29%)。
3 讨论
3.1 病因分析 败血症是指由各种病原体感染所引发的全身炎症反应综合征,当进入血液后大量繁殖而产生毒素,同时逐渐扩散到身体各个部位,从而引起败血症,由人体任何位置发生感染而发现该疾病,通常在临床中常见肺炎、腹膜炎和脓肿等[3]。在新生儿住院治疗期间,早产儿因为自身抵抗力极低下、留置导管、有创操作等易发生感染,同时也是导致败血症发生的主要因素[4]。护理人员需进行医院感染知识培训,进行健康体检,待确认合格后才可以进行工作。护理人员在具体操作中需要执行无菌操作,要求任何探视的家属更换隔离衣帽、佩戴口罩、穿一次性鞋套,依照医院标准洗手后方可进入ICU。同时,护理人员要做好卫生清洁工作,每天通风消毒2次,每例患儿固定听诊器、餐具和床单等,护理人员每天清洁处理其所用物品,避免该物品出现异物残留,同时每天定时更换呼吸机管道和冷凝水;护理人员定期清洁、护理新生儿的口腔、肚脐及眼部,每天应用生理盐水进行2次口腔清洁,采用过氧化氢清洁肚脐,青霉素清洗眼部,时刻保持病房整洁、干净,合理化控制室内温湿度,护理人员消毒每个病房,避免感染发生。
3.2 危险因素分析 ①早产儿由于身体各项器官发育尚未完全,抵抗能力较弱。本次研究中有28例(45.16%)败血症患儿出生体重<1500 g。②胎龄[5]。本次研究患儿是早产儿,但胎龄<32周21例。③肠外营养。早产儿肠外营养比较关键,可以有效增加胃肠功能和其他重要器官的发育,增强抵抗力和免疫力[6]。④留置管。这项操作属于侵入性,可能与导管破坏患儿皮肤黏膜组织,降低患儿机体对病原体的抵抗能力,增加感染的可能有关[7]。⑤抗生素。预防性抗生素用药会导致患儿耐药菌提高,最后引发败血症[8]。
3.3 护理对策 ①做好基础护理措施。确保新生儿居住的病房干净整洁,温度控制在24~26 ℃,相对湿度为55%~65%,每天定时开窗通风并使用空气循环机消毒。增加早产儿眼部、脐部等皮肤护理,减少感染的可能性[9]。②密切观察病情。护理人员严格监测早产儿的生命体征,观察营养进食、皮肤颜色等,若发现异常,需要及时汇报。③用药护理。临床逐渐大量应用抗生素,导致耐药性菌群持续递增,从而引发感染,因此,严格应用抗生素,遵医嘱用药[10]。④预防护理。医护人员处理好日常卫生,严格执行消毒隔离措施,同时重视患儿居住病房的环境,尽可能降低感染事件发生率。⑤落实工作。提高呼吸道管理和选择合适的体位,严格按照机械通气和各种导管置入术的操作流程。对感染患儿进行隔离,避免发生交叉感染。将患儿体温控制在一定范围内,是亚低温治疗的主要内容,在很大程度上取决了治疗效果。a.降温:将患儿病房温度控制在22~24 ℃,进行消毒和通风,确保空气质量良好。在降温开始前进行温度检查,按照患儿核心体温适当调整降温帽。设定好温度下降幅度,合理控制下降速度,避免速度过快让患儿产生寒战,因此,将患儿体温下降幅度控制在1~2 h下降1 ℃。b.体温维持:对患儿头部进行降温的同时,会导致体温下降,体温下降是患儿发生硬肿症的重要因素之一,因此,在对患儿脑部降温时,应采取远红外线维持体温。在完成亚低温治疗后,需要对患儿实施复温处理,快速复温易出现休克等不良现象。在复温时仔细观察患儿核心体温,待恢复到正常后,每4 h 监测体温1次。⑥健康教育。由护士进行整体评估,建立个人档案,积极对家属普及疾病知识,提升家属对疾病预防能力。同时,树立良好的工作态度,与患儿家属沟通时刻保持微笑,并点头示意赞同,以此促进良好的护患关系。因家属缺少医学常识,无法正确评估和判断患儿病情严重程度,对治疗方法及预后措施知之甚少,一旦治疗效果达不到预期效果,家属会对医护人员专业性产生怀疑,从而对护理人员产生抵触情绪,再加上我国社会环境的影响,导致医护人员无法正常工作。护理人员与家属沟通时,不应选择患儿哭闹阶段;使用通俗且简单的语言进行沟通,尽可能避免专业词语、换位思考,注重语气温和、态度友好,若遇到不理智的家属,护理人员保持冷静。⑦沟通护理。作为儿科临床护理人员,需要树立较好的工作态度,同时,需要为患儿提供针对性护理服务。护理人员时刻保持穿戴整齐,确保仪容仪表端正,从而使患儿及家属更加亲近。在进行常规检查时,抚摸患儿额头,缓解不适感,确保患儿的安全及情绪。⑧在护理工作中,需要整理自己情绪,若患儿接受侵入操作时,提前与家属沟通,在操作时确保稳准,以此减轻对患儿造成侵入性伤害。因血管收缩的原因,患儿皮肤血液黏滞度增加,血细胞比容增高会导致患儿发生水肿,特别在下肢处更易引发水肿。在进行护理时,尽可能让患儿保持平躺姿势,护理人员每隔3 h更换1次体位,密切查看患儿皮肤情况,同时避免形成压力性损伤,保证患儿皮肤清洁,在交接班时做好对接工作,定时评估患儿皮肤,若发现异常,给予及时处理;密切观察患儿局部组织颜色,及时进行个性化和科学化护理干预。在此基础上增加生理舒适护理,护理人员为患儿提供舒适的环境,完善日常饮食,向家属详细讲解患儿用药情况,护理人员需要适当为患儿按摩,疏通血管。
综上所述,本组患儿出现败血症时间为(15.23±8.64)d,主要是集中在冬、夏季节。早产儿败血症危险因素与低体重、胎龄、胃肠外营养、留置导管、抗生素及治疗方式等有直接关系,因此,临床护理对策能够辅助抗感染预防效果,以此降低患儿并发症发生率及病死率。
