腹腔镜下保留盆腔神经广泛子宫切除术对患者生活质量的影响
2021-01-01张亚男卢秋阳周宇郭春霞
张亚男 卢秋阳 周宇 郭春霞
【摘要】目的:探讨腹腔镜下保留盆腔神经广泛子宫切除术(LNSRH)对患者膀胱、直肠肛门、性功能的影响。方法:以符合要求的60例子宫内膜癌患者作为研究对象,随机分组分为 LNSRH 组30例及腹腔镜下广泛子宫切除术(LRH)组30例,将患者术中术后情况及膀胱、直肠肛门功能、性功能恢复情况等各项指标进行对比。结果:两组患者均顺利完成腹腔镜下的手术操作,术中均无发生输尿管损伤、肠管损伤等严重并发症,对比 LRH 组, LNSRH 组手术时间长,出血量少,住院时间短,术后发生膀胱、直肠肛门、性功能异常发生率低(P <0.05)。结论: LNSRH 的广泛子宫切除术有助于减少术后后膀胱、直肠肛门、性功能障碍的发生率,可以提高患者术后生活质量。
【关键词】腹腔镜下;广泛性子宫切除术;盆腔自主神经;膀胱功能;直肠肛门功能
【中图分类号】R713.4【文献标识码】A 【文章编号】2096-5249(2021)22-0016-03
Influence of laparoscopic extensive hysterectomy with Pelvic nerve- preservation on the quality of life of Patients
Zhang Ya-nan, Lu Qiu-yang, Zhou Yu, Guo Chun-xia△
Department of Gynecology,Hongqi Hospital A?liated to Mudanjiang Medical College, Mudanjiang 157011, China
【Abstract】Objective:To investigate the e?ect of laparoscopic Pelvic nerve-preserving extensive hysterectomy(LNSRH) on the bladder,rectum and anus,and sexual function of Patients. Methods:Sixty patients with endometrial cancer who meet the requirements were selected as the research objects. They were randomly divided into laparoscopic extensive pelvic nerve-sparing hysterectomy(LNSRH)group 30 cases and laparoscopic extensive hysterectomy(LRH)group 30 cases,compare the patient's in- traoperative and postoperative conditions,bladder,rectal and anal function,and sexual function recovery. Results:The two groups of patients successfully completed the laparoscopic operation,and there were no serious complications such as ureteral injury and intestinal injury during the operation. Compared with the LRH group,the LNSRH group had a long operation time,less bleed- ing,and a short hospital stay. The incidence of abnormalities in bladder,rectum and anus,and sexual function was low(P<0.05). Conclusion:Laparoscopic extensive hysterectomy with pelvic nerve preservation can help reduce the incidence of bladder,rectum and anus,and sexual dysfunction after surgery,and can improve the quality of life of patients after surgery.
【Key words】Laparoscopic;Extensive hysterectomy;Pelvic autonomic nerve;Bladder function;Rectum and anus function
子宫内膜癌作为女性生殖系统三大常见恶性肿瘤之一,随着经济发展及生活方式的变化,近年来发病率逐渐增加,在我国部分地区逐渐超过子宫颈癌达第一位[1]。早期子宫颈癌(ⅠA1-ⅡA2)和Ⅱ期子宫内膜癌治疗的常用术式是广泛子宫切除术(RH)和盆腔/腹主动脉旁淋巴结切除术[2]。这一术式经多项研究表明,不影响患者术后的复发率及生存率,有與传统RH相当的安全性和有效性,且有助于提高患者的生活质量[3]。但由于传统开腹手术下对神经辨认存在一定难度,随着腹腔镜技术的不断成熟,以腹腔镜为主的相关微创技术逐步用于恶性肿瘤的治疗,出现了腹腔镜下保留盆腔神经广泛子宫切除术(LNSRH),由于腹腔镜能将微观解剖图像放大5~10倍以上,有助于神经结构识别及分离、止血等精细操作,手术视野开阔,镜头方向和深度可调节,术野上比开腹手术暴露清晰,提高了手术可视化,精准解剖保留盆腔自主神经成为可能。本研究拟通过对LNSRH 与腹腔镜下广泛性子宫切除术(LRH)的子宫内膜癌患者术中术后指标的对比分析,探讨LNSRH对患者膀胱、直肠肛门、性功能的影响。
1对象与方法
1.1研究对象
选择2017年1月到2020年9月就诊于牡丹江医学院附属红旗医院的子宫内膜癌患者作为研究对象。按纳入和剔除标准共有64例患者入选,术后4例因需加用辅助放疗被剔除,最终60例纳入研究。
纳入标准:(1)结合病史、症状体征、妇科检查、辅助检查等怀疑子宫内膜癌者,术前经子宫内膜活检及宫颈管搔刮(分段诊刮)证实,影像学检查(超声、 CT、盆腔核磁)提示符合《国际妇产科联盟FIGO》(2009年)中的子宫内膜癌Ⅱ期类型[4];(2)患者全程均在腹腔镜下完成,无中转开腹者;(3)所有术者均为能够熟练完成子宫内膜癌分期手术、有丰富临床经验的妇科主任医师。
排除标准:(1)全身状况较差(如有严重的心脑血管疾病,严重的肝肾疾病等),不能耐受手术者;(2)处于感染性疾病的急性期,未得到控制者;(3)患有其他恶性肿瘤的患者;(4)合并泌尿系统及肠道功能异常、性功能障碍;(5)精神异常,依从性差;(6)术中情况及术后病理回报考虑为《国际妇产科联盟 FIGO》(2009年)中低子宫内膜分期的非Ⅱ期者。
1.2研究方法
1.2.1手术过程
应用随机数字表将患者随机分为LRH 组和 LNSRH 组。 LRH组常规行LRH和盆腔/腹主动脉旁淋巴结切除术,不分离和保留盆腔自主神经。
LNSRH组手术要点如下。
(1)分离阔韧带后叶及输尿管系膜,暴露输尿管系膜与子宫骶韧带间的冈林间隙后可见腹下神经束,将腹下神经与直肠阴道韧带分离,腹下神经的分离延伸至提起的子宫深静脉下方,下推直肠至近肛提肌水平同时紧贴子宫骶韧带打开子宫骶韧带内侧,切断靠近子宫骶韧带的盆壁附着部位,保留外侧富含腹下神经的输尿管系膜。
(2)切断圆韧带后打开子宫膀胱腹膜返折,下推膀胱并打開膀胱阴道两侧无血管区域(即第四间隙),可见输尿管入膀胱处;膀胱外韧带切除后,暴露膀胱宫颈韧带,寻找膀胱脉静脉丛,保护下腹下丛膀胱支并切断膀胱静脉,将子宫深静脉与下面的非神经结缔组织分离,将子宫深静脉横切,使其与主韧带的其余部分分离,使主韧带中包含纤维结缔组织和背侧最主要的盆腔内脏神经保留,切断包含下腹下神经丛子宫支的主韧带。
(3)以腹下神经束为标志,外推并保留子宫骶韧带内包含腹下神经的浅层组织,在距宫颈3 cm 处切断子宫骶韧带深层组织;下推输尿管及含有膀胱神经分支的系膜组织至阴道穹窿下部,在输尿管系膜片状结构内侧切断阴道旁组织,保留盆腔自主神经系统,并于宫颈外约3 cm 处水平切断阴道,自阴道取出子宫及淋巴结。
1.3观察指标
(1)一般资料。患者的一般临床资料,包括年龄、体重指数、病理类型。采用女性性生活质量标准指标量表(Female Sexual Function Index,FSFI)评定患者术前性生活质量,包括性欲望、性兴奋、性高潮、疼痛、阴道潮湿和性满意度6大方面,单项总分均为6分,整体总分为36分,分值越高,提示性功能越好。FSFI 总分<23分者为性功能障碍。
(2)记录参数。手术时间、术中出血量、住院时间、淋巴结数量及病理类型结果。术后膀胱功能恢复的相关参数,术后恢复排气、排便时间及是否出现尿频、尿急、便秘、血便、排便习惯改变等情况。
(3)术后随访。术后3周调查询问患者膀胱、直肠功能恢复情况,1个月后复查阴道残端愈合情况并询问排尿、排便情况,术后3个月行尿动力学检查,后定期复查盆腹腔彩色多普勒超声及胸部X 线、血清肿瘤标记物等。对所有患者随访6个月,采用 FSFI 复评患者性生活质量。
1.4统计学方法
采用 SPSS 21.0软件进行统计分析。符合正态分布的计量资料用行 t 检验,不符合正态分布的数据行秩和检验,用(±s)表示;计数资料行χ2检验,用率(%)表示。检验水准α=0.05,以 P<0.05为差异有统计学意义。
2结果
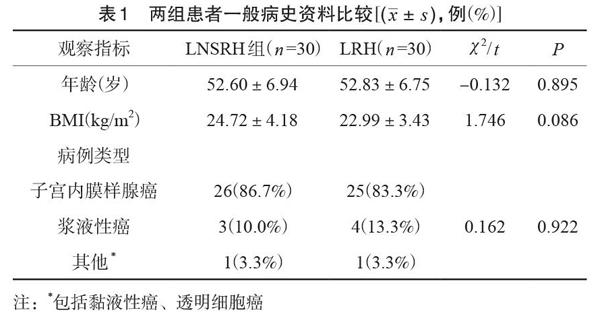
2.1两组患者一般病史资料情况比较
两组患者一般资料比较,差异无统计学意义(P>0.05),见表1。
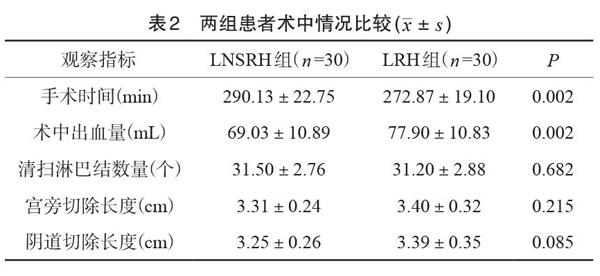
2.2.两组患者术中情况比较
两组手术时间比较差异有统计学意义(P<0.05), LNSRH 组手术时间要长于LRH组, LNSRH 组出血量较LRH组少(P<0.05);两组清扫的淋巴结数量、宫旁及阴道切除长度比较,差异无统计学意义(P>0.05)。两组患者术中均无输尿管损伤、肠管损伤等严重并发症发生,见表2。
2.3两组患者术后情况比较
2.3.1两组患者住院时间比较
LNSRH 组与LRH组患者住院时间[(12.67±2.12)d 比(14.90±1.99)d,P<0.05]比较,差异有统计学意义。
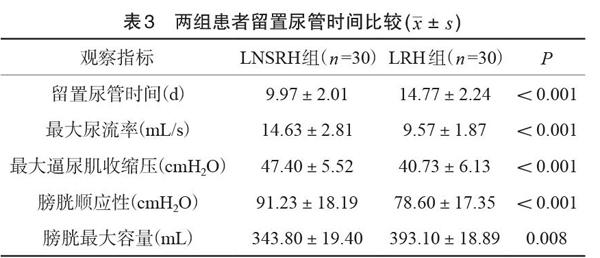
2.3.2两组患者术后膀胱功能恢复情况比较
术后3个月患者复查尿动力学结果显示 LNSRH 组最大尿流率、膀胱顺应性、最大逼尿肌收缩压高于LRH组,膀胱最大容量低于LRH组,两者比较差异有统计学意义(P<0.05),见表3。
术后3周随访时 LNSRH 组中有5例患者出现尿频,明显多于 LNSRH 组(P<0.05)。 LNSRH 组出现尿急症状的患者有2例,占6.67%;而LRH组有10例,占33.33%,两者相比差异有统计学意义(P<0.05)。 LNSRH 组30例患者中出现腹压排尿的患者有4例,占13.33%, LRH 中则有例14例患者出现腹压排尿,发生率为46.67%,差异有统计学意义(P<0.05)。 LNSRH组排尿困难发生率与LRH组比较,差异有统计学意义(P<0.05),见表4。
2.3.3两组患者术后直肠功能恢复情况比较
LNSRH组患者术后排气时间为(47.87±8.57)h,而LRH 组患者的排气时间为(68.13±10.42)h,两组相比,具有显著差异(P<0.05);LRH组术后排便时间(78.03±8.98)h较 LNSRH 组(67.43±10.54)h相对延长,两组比较有统计学意义(P<0.05),见表5。
由于术后阴道残端的愈合需要一定时间,过早性生活可引起逆行感染或残端愈合不良、出血等并发症,术后需常规禁止盆浴及性生活3个月,术后1个月复查阴道残端愈合情况,术后6个月进行 FSFI 评分。LNSRH术后性功能障碍的发生率为26.67%(8/30),LRH组术后性功能障碍的发生率为80%(24/30),两组相比有统计学差异(P<0.05)。两组术前 FSFI 评分无明显差异(P>0.05),术后均下降, LRH组下降较多(P<0.05),且术后6个月 FSFI 评分与术前比较均有显著性差异(P<0.05),LRH组术后6个月FSFI 评分低于 LNSRH 组(P<0.05),见表6。
3讨论
本研究中 LNSRH 组与LRH组患者均顺利完成腹腔镜下的手术,未出现输尿管损伤、肠管损伤等严重并发症。 LNSRH 组的出血量少于LRH组,但手术时间却长于LRH组,说明精确解剖及止血虽使手术时间延长但减少了术中出血量,为腹腔镜下操作提供了清晰的视野,更有助于神经的分离及保留。且 LNSRH组术后膀胱、直肠肛门及性功能恢复情况均优于LRH组。因此,仔细分离并保留盆腔自主神经利于患者术后膀胱、直肠肛门及性功能的恢复; LNSRH 组虽进行神经保留,但宫旁组织及阴道切除长度与LRH组比较并无统计学差异且符合Piver Ⅲ分型的切除范围,即 LNSRH 可在保证手术根治性的同时完成盆腔神经的保留[5-6]。
本研究中, LNSRH虽在清除腹主动脉旁淋巴结时对上腹下神经丛进行辨别、分离及保留,但与LRH相比,淋巴结的清扫数量并未明显减少,两者比较差异无统计学意义,表明 LNSRH术应用于需要行高位淋巴结清扫的Ⅱ期子宫内膜癌患者是可行的。
在本研究中,尽管我们对盆腔自主神经进行了精准的解剖与分离,但其分离暴露过程中及能量器械的使用不可避免对神经造成一定损伤,术后有部分患者出现相应膀胱、直肠肛门、性功能障碍或功能失常。相关研究表明,术后膀胱和直肠功能障碍等并发症随着时间推移可能部分缓解[7-8],但由于本研究样本量较少,且随访时间较短,术后相关功能恢复情况尚不完全明确。期待多中心、大样本、随访时间长的优质研究得出更加合理的结论。
最后,由于保留盆腔自主神经的手术操作较为复杂,尤其在腹腔镜下进行对手术技巧的要求更高,术者培养周期较长,临床医师应在系统掌握盆腔解剖结构和盆腔神经走行特点的基础上形成规范性的理念指导手术,在手术中不断总结经验以修正解剖理念,同时不断练习以提高手术操作技巧,掌握能量器械的使用技巧,尽量保护盆腔神经的完整性。
综上所述, LNSRH对子宫内膜癌患者是安全可行的,虽手术时间延长,但患者术中出血量减少,术后排气、排便及留置尿管时间缩短,患者术后膀胱、直肠、性功能障碍的发生率降低,可以提高患者术后生活质量,值得在临床推广应用。
参考文献
[1] 子宫内膜癌发病率跃居妇科恶性肿瘤首位[J].中华妇幼临床医学杂志(电子版),2011,7(6):619.
[2]中华人民共和国国家卫生健康委员会.子宫内膜癌诊治规范(2018年版)[J].肿瘤综合治疗电子杂志,2020,6(4):25-35.
[3]中国抗癌协会妇科肿瘤专业委员会.子宫内膜癌诊断与治疗指南(2021年版)[J].中国癌症杂志,2021,31(6):501-512.
[4] 胡元晶,曲芃芃.第19届国际妇产科联盟(FIGO )大会纪要(肿瘤部分)[J].国际妇产科学杂志,2009,36(6):483-484.
[5] 陆安伟,周莉.子宫颈癌 C1型术式的规范化[J].中国实用妇科与产科杂志,2021,37(1):48-51.
[6] 吴海峰,杨慧云,陈芳,等.腹腔镜下广泛全子宫切除联合盆腔淋巴结清扫术治疗子宫恶性肿瘤28例临床分析[J].中国微创外科杂志,2014,14(2):143-144,154.
[7] 高孟翠,王玉鳳.采用腹腔镜下官方·广泛子宫切除及盆腔淋巴结清洁术治疗早期宫颈癌安全性及有效性研究[J].社区医学杂志,2014,12(8):1-2.
[8] 王文翔,海静,高玉霞,等.腹腔镜保留盆腔神经的广泛子宫切除治疗子宫肿瘤[J].中华腔镜外科杂志(电子版),2016,9(3):161-164.
(收稿日期:2021-03-27)
