血液透析联合血液灌流对慢性肾衰竭患者临床疗效、肾功能及血清炎性因子的影响
2020-12-28李亚娟齐小玲
仲 雅,李亚娟,齐小玲,王 青
慢性肾衰竭(chronic renal faiure, CRF)是肾脏慢性或长期病变造成的肾实质损伤,我国CRF的主要病因是原发性肾小球肾炎,近年来由糖尿病导致的CRF也有逐年上升的趋势[1]。CRF患者症状较为隐匿,部分患者可随着病程的延长逐渐出现水肿、尿色和尿量变化、乏力、面色苍白、恶心呕吐等症状,最终累及消化系统、血液系统、心血管系统、神经肌肉系统等多个系统组织,甚至危及生命[2]。CRF的治疗以延缓病程发展、减轻或消除症状以及防治并发症为方针,但目前仍缺乏有效的针对性治疗方案[3]。血液透析是改善CRF患者生活质量的主流治疗手段,可显著延长其生存期[4]。但血液透析治疗对于清除中、大分子的能力较弱,对实现改善肾功能目标具有一定的局限性,且长期的血液透析治疗不仅会引起微炎症状态,还可导致患者出现一系列并发症[5]。血液灌流是一种借助体外循环系统,通过灌流器中的吸附剂清除血液中的致病物质,达到净化血液目的的治疗手段[6]。关于血液灌流在CRF患者治疗中的价值存在许多研究,发现其对清除尿酸、有机酸等中大分子有显著效果,因此是否可借助血液灌流弥补血液透析的缺点引起广泛关注[7]。本研究回顾性分析88例CRF患者的临床资料,分析血液透析联合血液灌流对CRF患者临床疗效、肾功能、血清炎性因子、同型半胱氨酸(Hcy)、甲状旁腺素(PTH)的影响,现报告如下。
1 资料与方法
1.1一般资料 回顾性分析2017年3月—2018年3月我院收治的88例CRF患者的临床资料。①纳入标准:均符合CRF诊断标准[8];入组前3个月内未服用过免疫制剂者;入组前1个月无严重感染性疾病者;临床资料完整者。②排除标准:合并免疫系统疾病者;合并恶性肿瘤者;合并重要脏器疾病者;合并精神疾患或痴呆者;临床资料欠缺者。按照治疗方法将纳入患者分为联合组和对照组,每组44例。其中联合组男26例,女18例;年龄28~70(45.79±7.13)岁;病程1~6(3.57±1.35)年;原发病:肾盂肾炎18例,肾小球肾炎10例,高血压性肾病11例,梗阻性肾病3例,多囊肾2例。对照组男25例,女19例;年龄27~72(45.81±7.09)岁;病程1~7(3.61±1.23)年;原发病:肾盂肾炎19例,肾小球肾炎13例,高血压性肾病8例,梗阻性肾病2例,多囊肾2例。2组性别、年龄、病程、原发病比较差异无统计学意义(P>0.05),具有可比性。
1.2治疗方法 所有患者入组后给予常规对症治疗,包括给予叶酸、碳酸钙、铁剂、促红细胞生成素等降磷、补钙和纠正贫血,并积极控制血糖、血压。对照组采用血液透析治疗,联合组采用血液透析联合血液灌流治疗。血液透析治疗:机器采用德国费森尤斯4008s型血液透析机,碳酸氢盐透析液,血流量:180~200 ml/min,流量:50 ml/min;每次透析时间为4 h,3次/周,连续治疗12周。血液灌流治疗:采用一次性树脂灌流器(珠海丽珠医用生物材料有限公司,型号:HA-80),将灌流器串联在透析机之前,持续灌流2 h,饱和后取下,连续治疗12周。
1.3观察指标 ①肾功能指标:治疗前后抽取患者空腹状态下的外周静脉血5 ml,离心后取血清,采用全自动生化分析仪测定肾功能相关指标,包括β2微球蛋白(β2-MG)、血肌酐(SCr)和尿素氮(BUN)。②炎性因子:取患者治疗前后血清标本,采用酶联免疫吸附法(ELISA法)测定炎性因子水平,包括白介素-1(IL-1)、IL-6、超敏C反应蛋白(hs-CRP)及肿瘤坏死因子-α(TNF-α),严格按照使用说明书进行操作。③PTH、Hcy和血磷:治疗前后取患者血清标本检测PTH、Hcy和血磷水平。
1.4临床疗效 根据2组生化指标水平,结合CRF疗效标准评价临床疗效:①显效:临床症状消失,异常体征恢复正常;②有效:症状和异常体征好转,继续维持治疗;③无效:症状和异常体征未见改善,甚至加重或死亡[8]。临床总有效率=(显效+有效)/总例数×100%。
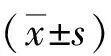
2 结果
2.1肾功能 治疗前,2组β2-MG、SCr、BUN水平比较差异无统计学意义(P>0.05)。治疗后,2组β2-MG、SCr、BUN水平较治疗前显著降低,且联合组显著低于对照组(P<0.05)。见表1。
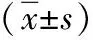
表1 2组CRF患者治疗前后β2-MG、SCr、BUN水平比较
2.2炎性因子 治疗前,2组IL-1、IL-6、hs-CRP及TNF-α水平比较差异无统计学意义(P>0.05)。治疗后,2组IL-1、IL-6、hs-CRP及TNF-α水平均较治疗前显著降低,且观察组显著低于对照组(P<0.05)。见表2。
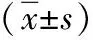
表2 2组CRF患者治疗前后IL-1、IL-6、hs-CRP及TNF-α水平比较
2.3血清PTH、Hcy及血磷水平 治疗前,2组血清PTH、Hcy及血磷水平比较差异无统计学意义(P>0.05)。治疗后,2组血清PTH、Hcy及血磷水平较治疗前显著降低,且联合组显著低于对照组(P<0.05)。见表3。
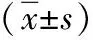
表3 2组CRF患者治疗前后血清PTH、Hcy及血磷水平比较
2.4临床疗效 联合组的临床总有效率显著高于对照组(P<0.05)。见表4。

表4 2组CRF患者临床疗效比较(例)
3 讨论
CRF已成为严重影响人类健康的常见慢性疾病之一,在我国的发病率为10.8%,且呈现逐年上升的趋势[9]。近年来多个研究结果均显示,在CRF发展过程中有大量的细胞因子参与其中,且大部分存在以氧化反应为特征的病变,该病变可引起机体发生慢性的炎症状态,将其命名为微炎症状态[10-11]。微炎症状态在体内直接的表现为循环系统中炎性因子浓度的上升,可引起多种炎症相关性并发症,加重CRF的发展,因此加强对微炎症状态的有效研究和治疗对促进肾功能好转有重要意义[12-13]。
目前,血液净化疗法在临床上得到广泛的应用,而其主要的原理则是利用半透膜,通过人工干预的方式以物质交换的方式清除患者体内的代谢产物以及多余的水,达到血液净化目的[14]。血液透析对小分子毒素的清除效果十分显著,可纠正由于CRF造成的水电解质和酸碱失衡[15]。而相关研究显示,血液透析疗法对于大分子的过滤能力并不理想,长期治疗甚至会导致严重心血管系统病变的发生[16-17]。血液灌流治疗是指将患者血液在体外经过活性炭、树脂、氧化淀粉等吸附剂将其中的内毒素、蛋白质等进行清除,达到血液净化目的的一种治疗手段。该项技术主要针对中、大分子毒素,但对于小分子毒素却难以清除,且值得注意的是,血液灌流治疗对纠正水电解质和酸碱失衡的作用甚微[18]。
相关研究指出,将血液灌流与血液透析疗法进行联合,可实现优势互补,达到全面净化的目的。王文素等[19]通过对52例维持血液透析的CRF患者进行联合血液灌流的治疗方案,发现开展联合治疗后SCr、BUN、CRP等肾功能和炎症指标及血清蛋白、血红蛋白、红细胞压积等贫血状态评估标准均优于仅维持血液透析的对照组,认为血液透析联合血液灌流可提高CRF患者透析充分性,降低其炎症介质水平,改善贫血状态。在段胜东[20]的研究中也显示,血液透析联合血液灌流对中大分子和蛋白质结合毒素的清除效果更为显著。本研究结果显示,治疗后,联合组β2-MG、SCr、BUN、IL-1、IL-6、hs-CRP及TNF-α水平较治疗前及对照组均显著降低;且联合组临床总有效率(93.18%)显著高于对照组(77.27%)。也进一步证实了血液灌流联合血液透析对CRF患者肾功能改善情况及炎性因子的控制效果明显优于单一进行血液透析疗法。此外,PTH可调节体内钙磷代谢,当其水平异常升高时可在机体内产生毒性作用,而引起心律失常、异位钙化等并发症的发生;半胱氨酸水平升高可加速动脉粥样硬化的发展,因此其已成为评估CRF患者合并心脑血管疾病风险的重要指标。临床将PTH、Hcy及血磷水平作为评估CRF治疗的重要指标,本研究结果显示,治疗后,联合组PTH、Hcy及血磷水平较同组治疗前及对照组显著降低。表明血液透析联合血液灌流治疗可有效调节体内Hcy及PTH水平。
综上所述,血液透析联合血液灌流治疗可综合二者优势,对清除CRF患者体内毒素、改善肾功能、控制炎症反应及调节Hcy和PTH水平的效果显著。
