中性粒-淋巴细胞比值评估新型冠状病毒肺炎预后的价值
2020-12-21尚伟锋李园园宋小红杜兴国董骏武
尚伟锋,李园园,宋小红,杜兴国,董骏武*,田 明
(武汉市第四医院 华中科技大学同济医学院附属普爱医院a. 肾内科;b. 呼吸内科,湖北 武汉 430033)
新型冠状病毒肺炎(简称新冠肺炎),世界卫生组织命名为coronavirus disease 2019(COVID−19)[1−2],COVID−19 是由严重急性呼吸系统综合征冠状病毒 2(severe acute respiratory syndrome coronavirus 2,SARS−CoV−2)所导致的一种新的急性呼吸道传染病,在短时间内引起全世界的关注[3−4]。据中国国家卫健委最新统计资料,截至2020年3月2日,国内确诊COVID−19患者80 151 例,死亡 2 943 例,其中湖北省确诊患者 67 217 例,死亡 2 834 例[5]。COVID−19 重型和危重型患者病情变化快,常合并多种并发症,随时有生命危险。因此,如何早期评估COVID−19 患者临床预后,对于降低其死亡率具有重要的临床意义。目前临床上缺乏相关研究,本研究通过检测武汉市第四医院收治的COVID−19 患者中性粒细胞、淋巴细胞、中性粒−淋巴细胞比值(neutrophil−lym⁃phocyte ratio,NLR)水平,旨在探讨其对COVID−19 患者预后的评估价值。
1 资料与方法
1.1 资料
本研究方案得到华中科技大学附属普爱医院医学伦理委员会审核同意(KY 2020—010—01)。选取2020 年1 月16 日—2 月28 日武汉市第四医院确诊为COVID−19 的患者作为研究对象。纳入标准:入选患者均符合新型冠状病毒肺炎诊疗方案(试行第7 版)诊断标准。(1)流行病学史:发病前14 天内有武汉市及周边地区,或其他有病例报告社区的旅行史或居住史或与新型冠状病毒感染者(核酸检测阳性者)有接触史或曾接触过来自武汉市及周边地区,或来自有病例报告社区的发热或有呼吸道症状的患者或聚集性发病;(2)临床表现:①发热和(或)呼吸道症状;②具有上述新型冠状病毒肺炎感染的影像学特征;③发病早期白细胞总数正常或降低,或淋巴细胞计数减少。有流行病学史中的任何一条或无流行病学史,且同时符合临床表现中任意2 条为疑似病例,或者无流行病学史,符合临床表现3 条。(3)疑似病例具有实时荧光RT−PCR 检测新型冠状病毒核酸阳性或者病毒基因测序与已知新型冠状病毒高度同源为确诊病例[6]。排除标准:合并心、肝、肾、脑等重大器官疾病;合并恶性肿瘤、自身免疫疾病等;其他病原体感染所致肺炎患者。根据患者预后分为死亡组和生存组。
1.2 方法
收集患者的临床资料,包括性别、年龄、白细胞、中性粒细胞计数、淋巴细胞计数、NLR、预后等。
1.3 统计学处理
应用SPSS23.0 软件统计包进行数据分析。经正态检验,年龄、NLR、中性粒细胞计数、淋巴细胞计数均不符合正态分布,以中位数和四分位数间距表示,两组比较采用秩和检验;计数资料以率表示,两组比较采用χ2检验。以受试者工作特征(ROC)曲线下面积(AUC)评价各指标对COVID−19 患者预后的预测准确性。P< 0.05 为差异有统计学意义。
2 结果
2.1 生存组与死亡组性别、年龄、NLR、中性粒细胞、淋巴细胞的比较
本研究共纳入399 例患者,其中男191 例,女208 例,男女比为0.92∶1;年龄中位数为59.00岁,四分位数间距为47.00 ~67.00 岁。生存组375 例,死亡组24 例,两组之间性别的分布差异无统计学意义(P> 0.05),入院时的年龄、NLR、中性粒细胞、淋巴细胞的差异有统计学意义(P<0.05),见表 1。

表1 两组患者性别、年龄、NLR、中性粒细胞、淋巴细胞的比较Tab.1 Comparison of gender, age, NLR, neutrophils, and lymphocytes between the two groups
2.2 NLR、中性粒细胞、淋巴细胞对COVID-19 患者预后的预测价值
绘制以上指标的ROC 曲线见图1。从图1 可以看出,以上指标对于COVID−19 患者预后的预测都有一定的价值(P< 0.05),由于淋巴细胞面积< 0.5,故对淋巴细胞这一指标进行×(−1)的处理,得到如图1 所示的ROC 曲线图。各指标预测COVID−19 患者预后的ROC 曲线下面积见表2。其最佳阈值见表3。
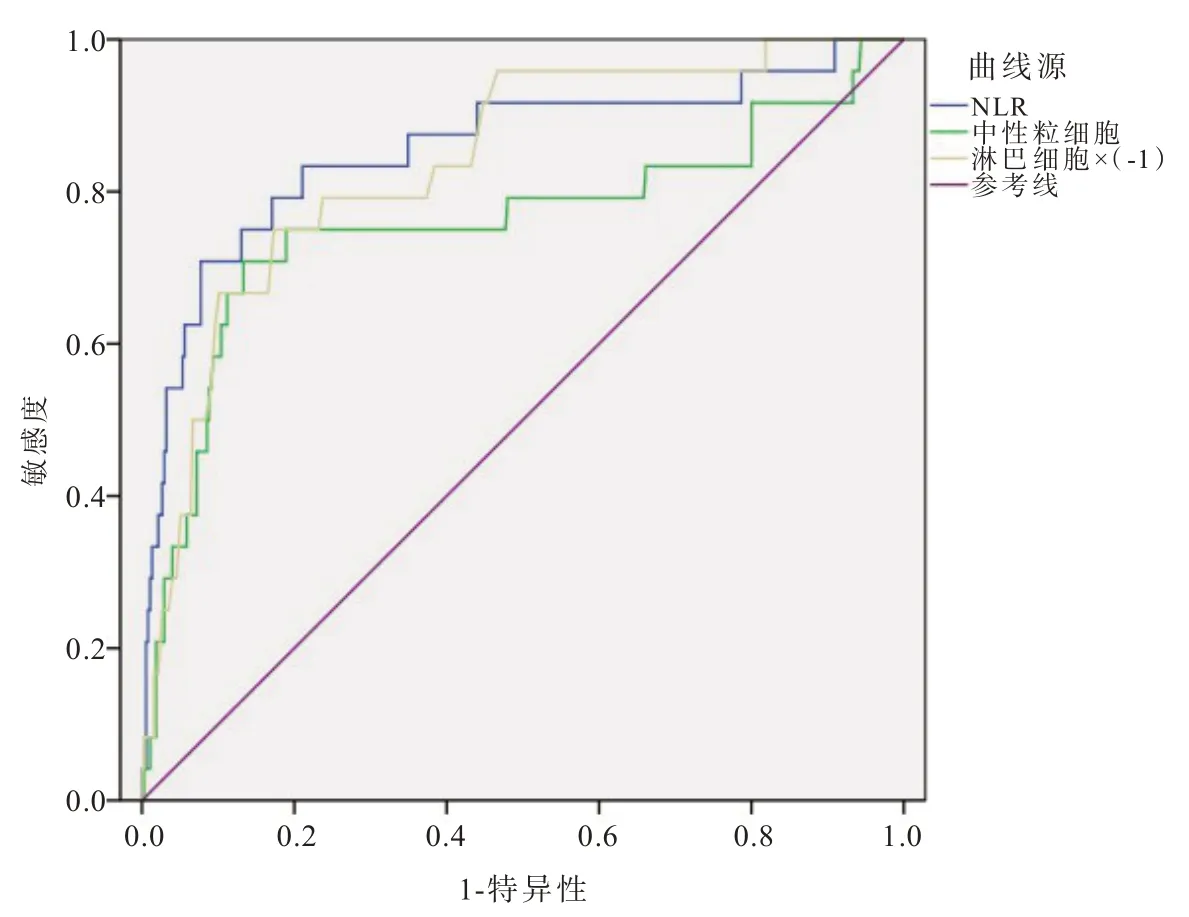
图1 NLR、中性粒细胞、淋巴细胞预测COVID-19 患者预后的ROC 曲线Fig.1 The ROC curve of NLR, neutrophils, and lymphocytes in predicting the prognosis of COVID-19 patients

表2 NLR、中性粒细胞、淋巴细胞预测COVID-19 患者预后的ROC 曲线下面积Tab.2 The areas under the ROC curve of NLR, neutrophils, and lymphocytes in predicting the prognosis of COVID-19 patients
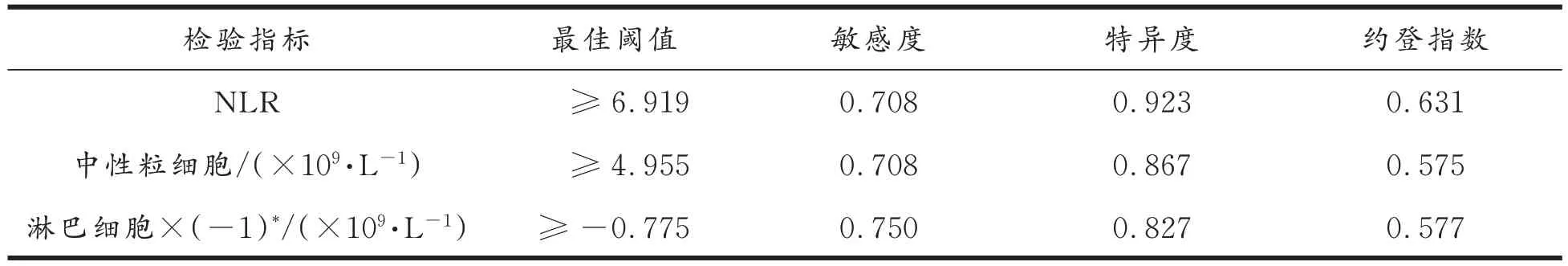
表3 NLR、中性粒细胞、淋巴细胞预测COVID-19 患者预后临界值及约登指数Tab.3 The optimal threshold and Youden index of NLR, neutrophils, and lymphocytes in predicting the prognosis of COVID-19 patients
3 讨论
既往已知的感染人的冠状病毒共有6 种,其中4 种在人群中较为常见,致病性较低,另外2 种冠状病毒是我们熟知的急性呼吸综合征冠状病毒(SARS−CoV)和中东呼吸综合征冠状病毒(MERS−CoV),可引起严重的呼吸系统疾病。本次新发现的SARS−CoV−2,被称为第7 种人冠状病毒,属于β 冠状病毒[7]。COVID−19 实验室检查主要特点为白细胞总数正常或减低,淋巴细胞计数减低。血清C 反应蛋白增高,血沉升高,部分患者肝酶和肌酶升高[8−10]。淋巴细胞是获得性免疫系统的主要组成部分,外周血淋巴细胞计数明显减少,导致免疫抑制、病原消除能力下降。中性粒细胞是固有免疫细胞,具有吞噬病原微生物的作用,释放生物活性物质以增强机体清除病原微生物的能力。NLR 值的变化不但能体现出中性粒细胞在感染中的作用,还能反应体内淋巴细胞的变化。
我国疾病预防控制中心的资料显示,截至2020 年2 月11 日,COVID−19 患者粗病死率为2.3%,80 岁以上粗病死率为14.8%,危重病例的粗病死率为49%[11]。本文的研究显示COV⁃ID−19 患者粗病死率为6%,高于目前全国的死亡率,与本文纳入的病人年龄较大、重症比例较高、均为住院病人有关。目前危重患者的病死率仍较高,因此寻找早期判断COVID−19 预后的指标尤为重要。文献报道NLR 对甲、乙型流感病毒患者病情和疾病的诊断有一定的参考价值[12−13]。在其他炎症密切相关疾病的报道也比较多见,如脓毒血症[14]、心肌梗死[15]等,对这些疾病的诊断和预后都有一定的效果。本研究结果表明,与生存组相比,死亡组NLR 明显增高。与中性粒细胞、淋巴细胞相比,NLR 预测COVID−19 患者预后的ROC 曲线下面积最大,AUC 为0.856,具有一定的准确性。且约登指数最大,为0.631,具有一定的真实性。最佳阈值为6.919,此时预测COVID−19 患者预后的精确率较高,敏感度为70.8%,特异度为92.3%。因此,检测COVID−19 患者NLR 水平,对于评估其预后具有重要的价值。但鉴于本研究COVID−19 病例数偏少,且为单中心研究,需要进一步扩大样本量,采取多中心联合的方式对外周血NLR 水平评估COVID−19 患者预后的临床价值做进一步的研究。
综上所述,本研究显示外周血NLR 水平能有效地评估COVID−19 患者临床预后,动态检测NLR,对于降低其死亡率具有重要临床价值。但目前COVID−19 发病机制及病情变化过程需要进一步明确,单一炎症指标不能完全准确地对COVID−19 进行早期识别及预后评估,因此,临床医师需联合多种方法进行全面评估。
