甲状腺功能亢进症重度肝损伤患者的治疗模式
2020-12-19吕飒朱冰徐天娇李东泽田华游绍莉
吕飒 朱冰 徐天娇 李东泽 田华 游绍莉
甲状腺功能亢进症(甲亢)是一种免疫相关性疾病,表现为高代谢综合征,可累及全身多个系统,其中肝损伤(甲亢性肝损伤)在临床中常见,有文献报道可高达52.6%~81.8%[1, 2],但引起重度肝损伤尤其出现黄疸甚至肝衰竭的报道并不多见,对其治疗模式目前也没有指南或共识给予明确的推荐意见。现总结收治的4例患者的临床表现及治疗模式。
资料与方法
一、研究对象
纳入2018年1月至2019年12月解放军总医院第五医学中心肝衰一科收治的4例甲亢重度肝损伤患者,其中男性1例,女性3例,年龄29~58岁。
二、诊断标准
甲亢性肝损伤诊断标准[3]:(1)明确甲亢诊断。(2)肝功能检查具备下列一项或以上者:①ALT及AST升高;②碱性磷酸酶(ALP)升高;③γ-谷氨酰转肽酶(γ-GT )升高;④总胆红素(TBil)和(或)直接胆红素(DBil)升高;⑤总蛋白和(或)白蛋白下降;⑥肝肿大;⑦黄疸。(3)除外其他原因(如病毒性肝炎、药物性肝损伤以及其他疾病等)所致肝功能损伤。(4)甲亢控制后,肝功能恢复正常。
甲亢重度肝损伤诊断标准[4]:ALT、AST>正常值上限20倍、ALP>正常值上限5倍、GGT>正常值上限10倍和(或) TBil>正常值上限3倍。亚急性肝衰竭的诊断符合2018年我国肝衰竭诊治指南标准[5]。
三、研究方法
提取患者的一般临床资料、血液学、生化学、免疫学等指标,并对其各种治疗、转归结果进行回顾性分析。
结 果
一、 患者基本情况
4例患者中无基础肝病者2例,均符合亚急性肝衰竭诊断标准。另外2例均有自身免疫性肝病基础,处于肝硬化失代偿期。所有患者既往均未发现甲亢,也未服用过抗甲状腺药物,起病时均有不同程度的心率加快、腹泻症状和体重下降。患者的TBil>10×ULN,ALT(56~97)U/L、AST(55~136)U/L、ALP(183~510)U/L、GGT(24~246)U/L。基本情况见表1。
二、患者治疗与转归
所有患者均给予常规保肝降酶、退黄、改善胆汁淤积等治疗,并在确诊后低碘饮食,应用β-受体阻滞剂。
病例1、2治疗后,PTA有所改善,但TBil仍然无明显下降,因此在入院后1周开始启动激素治疗方案,并在入院后第3周行血浆置换(PE)后即实施了131I治疗,肝功能明显好转,并在分别随访至5个月、3个月时完全恢复正常。
病例3、4经过治疗后,TBil上升,尤其病例4更为明显,因此在入院1周启动了激素方案。两例患者在一次PE后即实施了131I治疗,以后TBil下降,但因为合并基础肝病,未能完全恢复,随访3个月病情稳定。患者治疗及前后的指标变化见表2。

表1 患者基本情况及治疗情况
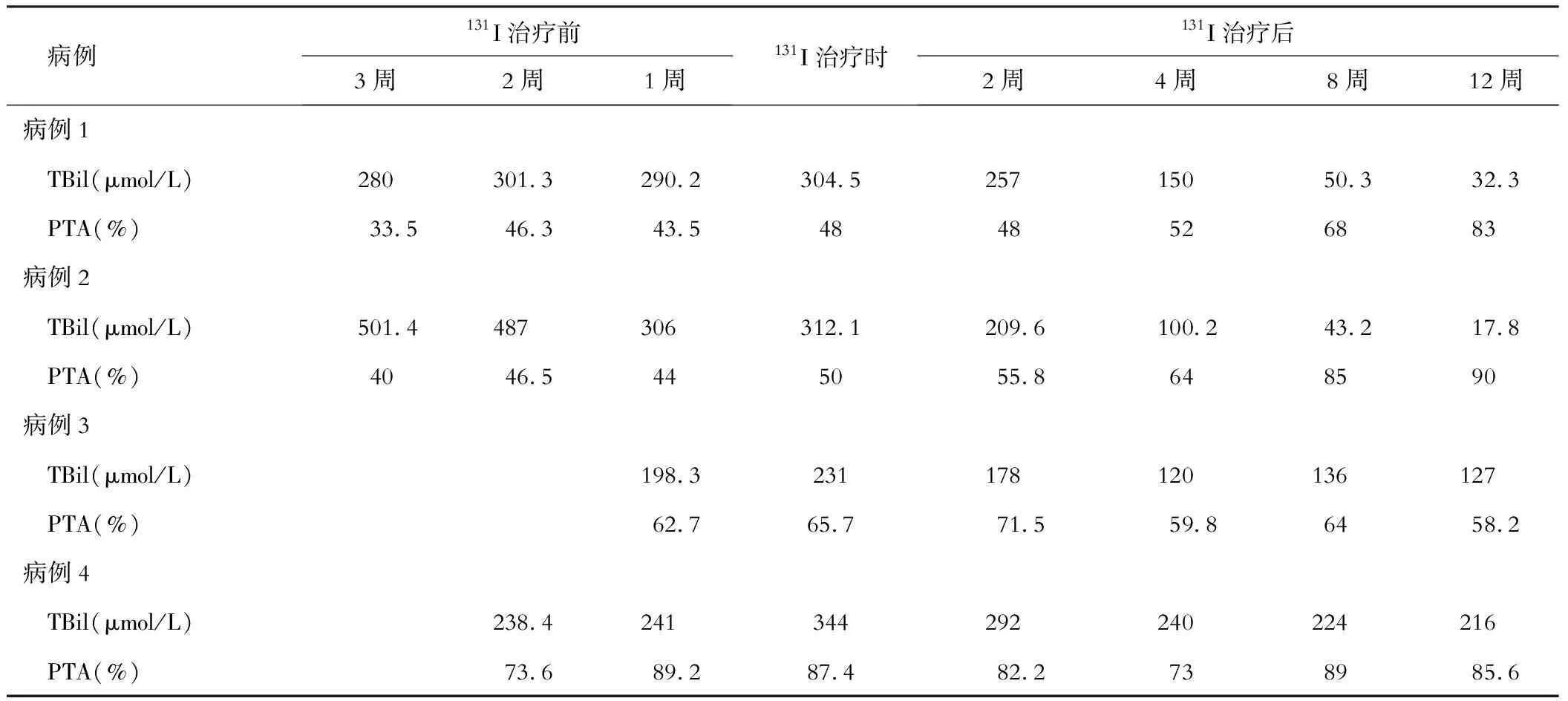
表2 4例患者131I治疗前后TBil及PTA变化
讨 论
甲亢性肝损伤发生率虽然较高,但一般程度较轻,大多数患者经过甲亢治疗后可以得到控制,仅有少数患者出现黄疸甚至肝衰竭[1, 2]。一般多见于甲亢病程长、伴有心功能不全、年龄大或者未得到合理治疗的患者。本研究中的病例3、4一直以自身免疫性肝病治疗,出现明显病情变化未能及时得到明确的诊断与治疗,导致病情延误而加重。
治疗甲亢性肝损伤最重要的是及时有效控制甲亢,绝大多数患者在甲状腺激素水平恢复正常后,肝损伤就可逐渐恢复[6]。但甲亢治疗的三大主要手段包括抗甲状腺药物(ATD)、手术、131I,对于有重度肝损伤的患者有很大的治疗难度。ATD使用最常见的不良反应是肝毒性以及粒细胞缺乏,因此指南推荐对于ALT<5×ULN升高的患者可以密切监测下使用ATD[7]。对于有重度肝损伤的患者,虽然有少数治疗成功的案例,更多的是明显加重肝损伤甚至发生肝衰竭而不推荐使用[8,9]。手术对于重度肝损伤的患者也是禁忌,因此,以131I为核心的治疗应该是更合理的选择。但131I虽然可以破坏甲状腺滤泡使甲状腺激素合成和分泌减少,从而达到治疗甲亢的目的,同时也使原来位于甲状腺内的大量甲状腺素短时间内快速入血,可能引起甲亢症状加重甚至出现甲亢危象从而进一步加重肝损伤,因此指南提出需要在加强保肝、拮抗应缴、抑制免疫反应的同时,考虑给予131I治疗[10],但缺乏具体可操作性。结合本研究中4例患者的治疗经验,考虑创造131I合适的治疗时机为以下几点。
1.β-受体阻滞剂的基础性治疗:其不仅可以控制心率,而且可以阻断T4向T3的转化,减少耗氧量及交感神经兴奋症状,有利于肝功能恢复,适用于所有高度怀疑或已经确诊甲亢的患者[7]。
2.糖皮质激素的个体化治疗:甲亢作为一种自身免疫相关性疾病,糖皮质激素也是治疗方案的选择之一,可以快速起效控制免疫反应,并能拮抗应激改善症状,适用于重症甲亢或甲亢危象、伴有明显突眼症的患者,对于甲亢或由于ATD所引起的肝损伤在指南中也推荐使用[10],但缺少对于激素剂量、疗程的推荐意见。有研究表明在131I治疗前、后给予3 d的地塞米松10~20 mg,或甲泼尼龙40~80 mg/d,静脉滴注2周为一个疗程,可取得较好疗效[11, 12]。本研究使用了中效激素醋酸泼尼松龙而不是醋酸泼尼松,是为了减少激素在肝脏的代谢减轻肝脏负担,分次口服是为了保证激素在机体的均衡作用,同时辅以补钙、保护胃黏膜的药物,最重要的是掌握好适应证、禁忌证、个体化治疗。本研究中病例1、2、4因为入院后常规保肝治疗胆红素下降不明显,因此启动了激素治疗方案。而病例3由于TBil水平相对低,年龄大、有失代偿期肝硬化基础,因此没有使用激素。
3.人工肝的合理化治疗:以PE为代表的人工肝治疗可以有效清除胆红素、胆汁酸和高水平的甲状腺激素等,减少甲状腺素对肝脏的直接损伤,并可以暂时部分替代肝脏的解毒功能,稳定机体内环境,为肝细胞再生及进一步治疗赢得宝贵时间。PE是手术或131I治疗之前有效和安全的治疗选择,还有研究在131I后序贯PE治疗,清除由于甲状腺破坏突然大量入血的甲状腺素,从而提高了患者的救治成功率[13,14]。本研究中的患者在131I治疗前进行了PE,然后成功实施131I治疗,取得了很好的临床疗效。131I治疗后没有进行PE是因为并没有发现甲亢症状以及肝损伤加重。
对于甲亢重度肝损伤患者,上述治疗可能只是暂时度过危险期,尤其PE治疗只能降低患者血液中甲状腺激素水平48~72 h[15, 16],只有彻底解决甲亢才能治愈患者,因此最终还是要通过131I来解决病因问题。患者在β-受体阻滞剂、激素及PE后即行131I治疗,既保证了131I治疗的安全性,又能确保疗效,这与我国近期的一项回顾性研究结论一致[16]。
综上所述,对于甲亢重度肝损伤患者的治疗应该是以β-受体阻滞剂、个体化的糖皮质激素以及人工肝为辅助,及时创造131I治疗时机,控制高代谢状态及甲状腺素水平,从而改善肝功能。当然本研究样本量很小,更多的还是经验探索与思考,尚需要更大规模的样本对于糖皮质激素的具体应用方法、131I治疗时机予以研究。
