增强CT测量结肠癌肿瘤大小与脉管癌栓的关系
2020-12-18牟安娜蒲红印隆林张天悦李杭
牟安娜,蒲红,印隆林,张天悦,李杭
结直肠癌是胃肠道最常见的恶性肿瘤之一,根据2018 年中国癌症数据统计,我国结肠癌发病率、病死率在全部恶性肿瘤中分别排第3 位、第5 位[1]。脉管癌栓(lymphovascular invasion,LVI)是肿瘤细胞已侵犯邻近血管及淋巴管的特征表现之一,可视为淋巴结转移的前期表现[2-3]。LVI 阳性患者生存期短,容易复发且预后较差[4-5]。美国国立综合癌症网络指南及中国结直肠癌诊疗规范均将LVI阳性作为结直肠癌高危因素评价项目之一,Ⅱ期结直肠癌合并高危因素者无论是否有淋巴结转移,均建议行术前辅助化疗[1,6]。然而,术前评价肿瘤LVI 的影像学方法研究较少。Chen等[7]采用磁共振T2加权成像及扩散成像测量直肠癌肿瘤体积,发现2 种成像方法所测肿瘤体积均与直肠癌LVI有良好相关性。另有研究发现宫颈癌患者磁共振测量肿瘤体积与LVI也具有良好的相关性[8]。CT能够评判肿瘤位置、形态、大小与周围组织结构的关系,以及是否存在远处转移,是目前评价结肠癌的主要成像方法[9],但目前尚少见术前CT 评估结肠癌LVI 的相关研究。本研究初步探讨术前利用增强CT 测量肿瘤大小来定量评估结肠癌患者LVI受侵情况。
1 对象与方法
1.1 研究对象 回顾性分析2018 年8 月—2019 年9 月四川省人民医院收治的经病理证实为结肠腺癌患者75例,其中男42例,女33例,年龄41~83岁,平均(64.23±11.12)岁。纳入标准:(1)经手术切除且病理组织学及免疫组化检查确诊为结肠腺癌。(2)增强CT检查前均未行手术、放化疗等相关治疗。(3)增强CT检查后1周内行手术治疗。排除标准:(1)肿瘤体积过小,CT增强影像辨认不清。(2)影像质量差,无法进行测量。以病理组织学检查为金标准,将75例患者分为LVI阳性组19例,LVI阴性组56例。
1.2 检查方法 所有患者术前均接受西门子64 层螺旋CT(SOMATOM Definition AS)增强检查。检查前1 d嘱患者食用流质或半流质食物。检查前8 h 禁食,检查前30 min 口服1 000 mL水扩张结肠,检查前5 min给予溴化丁莨菪碱10 mg以减少肠蠕动。患者取仰卧位,扫描范围从膈上剑突平面至盆腔耻骨联合层面。CT 扫描参数:管电压120 kV,管电流210 mA,扫描层厚8 mm,层间距8 mm,重建层厚1~2 mm,重建间距1 mm。通过高压注射器经肘静脉注射非离子型碘对比剂(碘海醇,含碘300 g/L)75 mL,注射流率3.0 mL/s,平均延迟25 s后采集动脉期和静脉期影像。
1.3 影像分析和后处理 所有扫描数据均传至工作站并进行冠状面、矢状面重建。为了评估肿瘤大小测量的一致性,由2位从事胃肠影像诊断5年以上医师在不知病理结果的情况下独立进行影像分析和测量;其中1 位诊断医师在第1 次测量完成2个月后进行再次测量。参照平扫CT影像,在静脉期增强影像上勾画出异常强化肿瘤边缘,并手动测量肿瘤形态。具体测量参数:(1)肿瘤长度(tumor length,Tlen),从肿瘤近端直线测量至肿瘤远端。(2)肿瘤最大直径(tumor maximum diameter,Tdia),在任一平面上避开肠腔内容物所测得肿瘤最大直径。(3)肿瘤最大面积(tumor maximum crosssectional area,Tare),在肿瘤最大层面勾画出肿瘤的形态轮廓。勾画轮廓时需要排除周围淋巴结、邻近脏器及血管结构干扰。(4)肿瘤体积(tumor volume,Tvol),先勾画出肿瘤所有层面的轮廓,肿瘤横断面所有面积之和×层厚即为Tvol。各参数测量影像见图1。同时2位医师共同协商评估结肠癌术前增强CT影像上壁外血管侵犯(extramural vascular invasion,EMVI)情况,评判标准为肿块旁系膜血管增粗伴腔内出现低密度影并与血管外肿瘤病灶相连。

Fig.1 Tumor size measurement and illustration of positive lymphovascular invasion图1 肿瘤大小测量及脉管癌栓阳性图解
1.4 统计学方法 采用SPSS 20.0软件进行分析。符合正态分布的计量数据采用均数±标准差(±s)表示,组间比较采用2独立样本t检验,非正态分布数据采用中位数和四分位间距[M(P25,P75)]表示,组间比较采用Mann-WhitneyU检验;计数资料以例表示,组间比较采用χ2检验。4 种肿瘤大小测量方法的一致性检验使用组内相关系数(intra-class correlation correlation,ICC)。相关性分析采用Spearman 相关。利用受试者工作特征(ROC)曲线计算肿瘤大小测量参数预测结肠癌LVI 的最佳临界值、曲线下面积(AUC)和诊断效能。P<0.05为差异有统计学意义。
2 结果
2.1 4 种肿瘤大小测量方法的一致性 Tlen、Tdia、Tare 及Tvol 测量数据在组内(ICC 分别为0.939、0.912、0.973、0.985)及组间(ICC分别为0.962、0.907、0.986、0.990)观察者间均具有较好的一致性。
2.2 结肠癌LVI阳性组和阴性组患者临床特征比较结果 2组肿瘤发生位置、分化程度、T分期、N分期比较差异有统计学意义(均P<0.05)。与LVI 阴性组相比,LVI阳性组肿瘤位于左半结肠比例、低分化结肠癌比例、T3~4期以及N2期比例明显升高;2 组年龄、性别分布差异无统计学意义,见表1。LVI 阳性组Tlen、Tdia、Tare、Tvol均高于LVI阴性组,见表2。
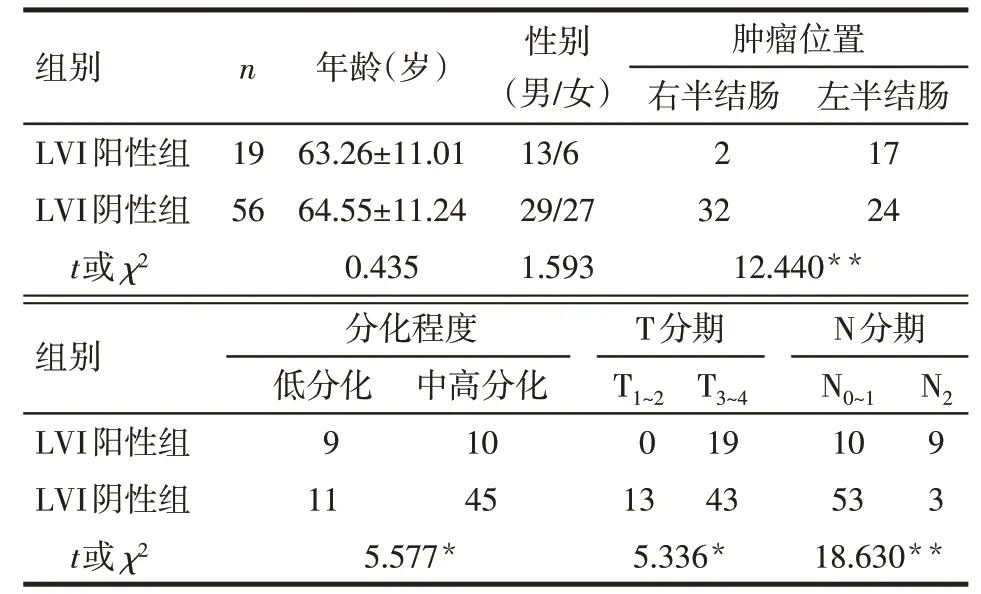
Tab.1 Comparison of the clinical characteristics of lymphovascular invasion between LVI positive group and LVI negative group表1 LVI阳性和阴性患者临床资料比较
2.3 结肠癌LVI阳性与临床特征及肿瘤大小的相关性 Tlen、Tdia、Tare、Tvol、肿瘤位置、分化程度、TN分期均与结肠癌LVI 发生具有相关性。Tlen、Tdia、Tare、Tvol 越大,肿瘤位于左半结肠,分化程度越低,TN 分期越高,LVI 阳性概率越大;其中,Tvol 与LVI阳性相关性最高,见表3。
2.4 4种肿瘤大小测量在评价结肠癌患者LVI阳性中的应用价值 75 例结肠癌患者CT 增强图像中判断为EMVI 者24 例(32.0%)。与金标准相比,术前CT 诊断准确度为69.3%,敏感度为52.6%,特异度为75.0%。ROC曲线结果显示,4种肿瘤大小测量方法评价结肠癌LVI 均具有较高的诊断效能,其中,Tvol诊断效能最佳,见表4、图2。
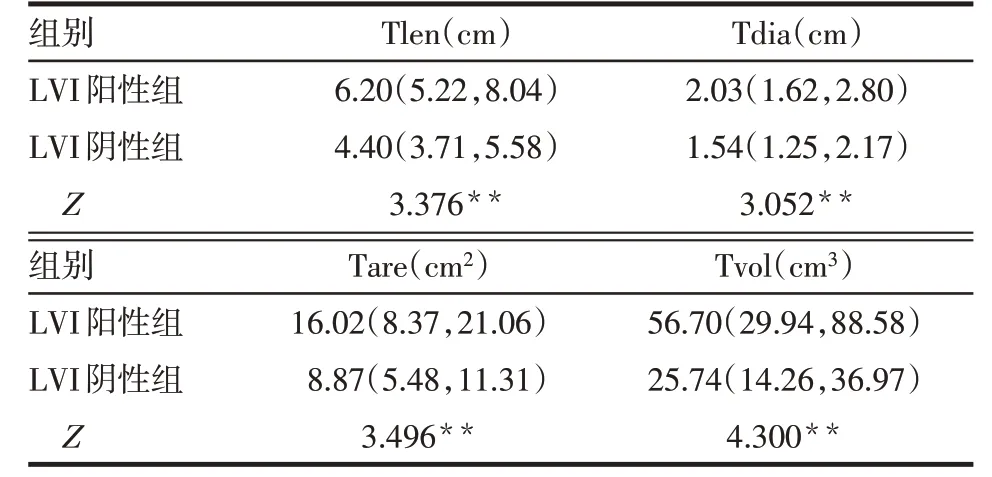
Tab.2 The difference of tumor sizes between LVI positive group and LVI negative group表2 LVI阳性组与阴性组的肿瘤大小的差异

Tab.3 Correlation analysis of clinical characterstics and tumor size in colon cancer patients with positive LVI表3 结肠癌LVI阳性与患者临床特征及肿瘤大小的相关性结果

Tab.4 The diagnostic efficacy of tumor size measurement in the evaluation of positive LVI表4 测量肿瘤大小的4种指标在评价结肠癌患者LVI阳性中的诊断效能分析

Fig.2 ROC curve analysis of tumor size in colon cancer图2 结肠癌肿瘤大小测量的ROC曲线分析
3 讨论
国内研究显示LVI 阳性的结直肠癌患者5 年生存率明显低于LVI 阴性患者(40.8%vs.60.1%)[3]。既往也有报道显示肿瘤部位、肿瘤分化程度、浸润深度及淋巴结转移与结肠癌LVI 的发生有明显相关性[10-11],本研究结果与此一致。结直肠壁黏膜下层具有丰富的淋巴管网和血管网,关系紧密,肿瘤浸润至黏膜下层时,容易出现淋巴结转移,LVI阳性发生概率增加。肿瘤分化程度越低,生物学行为越差,肿瘤侵袭和转移性越强,肿瘤细胞越容易从原发灶浸润到邻近脉管,LVI 发生率越高。左半结肠以浸润型为主,分化程度低,右半结肠癌以肿块型为主,分化程度高,浸润性弱,故左半结肠的LVI发生率较右半结肠高。
肿瘤大小也是结肠癌预后的独立影响因素[12]。肿瘤沿黏膜下层丰富的脉管系统纵向生长,肿瘤长度越长,肿瘤浸润管壁可能性越大,发生LVI可能性越大。肿瘤直径越大,浸润深度增加,越容易侵犯周围邻近结构,LVI 发生可能性越大。最大横截面积越大,体积越大,肿瘤的侵袭性增大,越容易侵透浆膜面,浸润邻近结构脏器、腹膜组织等发生LVI。由于CT对软组织分辨率受限,细小血管容易受容积效应干扰而显示不清,影响观察,目前临床工作中常用高分辨MR 来评估结直肠癌的EMVI 情况[8]。本研究也发现术前CT 的诊断效能要低于肿瘤大小测量结果。
先前研究报道,肿瘤体积测量能够预测直肠癌、子宫内膜癌及胃癌LVI 受侵状态,且肿瘤体积也是预测LVI的独立影响因素[13-15]。本研究发现,4种肿瘤大小测量参数中,Tvol的诊断效能优于Tare、Tlen、Tdia,而Tdia 诊断效能最低。这可能是因为结肠癌周围炎症反应及血管浸润,边界不清楚,影响了最大直径的测量,而Tare 测量是在肿瘤最大横截面上勾画完整的肿瘤轮廓,更能反映肿瘤朝各个方向的生长和浸润。Tvol 相对于Tare、Tlen、Tdia 的二维数据来说,是一个三维的立体测量方法,涵盖了肿瘤横向及纵向生长的特点,综合了Tare、Tlen、Tdia 等信息,对肿瘤形态大小描述更为立体和连续,更能反映复杂多样的肿瘤形态。随着肿瘤体积增大,肿瘤累及范围越大,浸润深度越深,越容易累及脉管结构。本研究也证实虽然4种肿瘤大小参数均具有很好的一致性及可重复性,但Tvol测量一致性最好。
综上所述,Tlen、Tdia、Tare、Tvol与结肠癌LVI具有相关性,其中Tvol相关性最好,评估结肠癌LVI的诊断效能最好,可为患者的预后和治疗策略制定提供重要的参考依据。值得注意的是,手动完整勾画结肠癌患者的肿瘤体积耗时较长,在繁重的临床工作任务中操作存在一定困难。对于初学者,肿瘤形态的完整识别需要一个学习训练过程,如果能够借助于计算机软件辅助半自动勾画计算,可省时省力,去除主观因素干扰。其次,增强CT检查评价结肠癌需要严格的肠道准备才能获得良好的影像质量,在检查前需要做好充分的肠道准备及屏气呼吸训练,最终保证测量的准确性。
