甲醛消毒穿刺针预防经直肠前列腺穿刺术后感染的作用
2020-12-15林民毅黄金杯郑清水孙雄林薛学义
蔡 海, 林民毅, 许 宁, 黄金杯, 郑清水, 孙雄林, 薛学义
超声引导下经直肠前列腺穿刺活检术(transrectal ultrasound-guided prostate biopsy,TRUS-PB)是目前诊断前列腺癌的标准方法之一。欧美每年完成超过100万例的TRUS-PB[1]。因穿刺针受直肠内细菌污染,TRUS-PB术后可能发生各种各样的感染并发症,包括无症状性菌尿、泌尿道感染、前列腺炎、睾丸炎、附睾炎、菌血症,甚至严重的脓毒血症,且发生率逐年升高[2-4]。为降低感染并发症的发生率,笔者采用甲醛对穿刺针进行消毒,并收集同期采用不同穿刺针消毒方式患者的临床资料进行对比,分析采用不同消毒方式对术后感染并发症发生率的影响,进一步探讨与穿刺后感染相关联的因素,探索TRUS-PB术后感染的预测因子。
1 对象与方法
1.1对象 回顾性分析2015年1月-2020年5月就诊并采用TRUS-PB的可疑前列腺癌患者621例,年龄(68.3±8.0)岁。根据穿刺针的消毒方式(每穿完1针,穿刺针表面分别使用生理盐水、甲醛或碘伏溶液进行浸泡消毒),分为对照组(n=150)、甲醛组(n=225)与碘伏组(n=246),3组患者的临床资料详见表1。患者穿刺前均行直肠指诊(digital rectal exam,DRE),测定血清前列腺特异性抗原(prostate specific antigen,PSA),并行前列腺彩超及MRI平扫+增强检查。所有患者穿刺前均签署知情同意书。
纳入标准参照《前列腺穿刺中国专家共识》中的活检指征[5]:(1)直肠指检发现结节或MRI发现异常信号,任何PSA值。(2)经直肠超声检查发现前列腺低回声结节或MRI检查发现异常信号,任何PSA值。(3)PSA>10 mg/L,任何游离PSA/总PSA(free/total prostate-specific antigen,fPSA/tPSA)和前列腺特异性抗原密度(prostate specific antigen density, PSAD)值。(4)PSA 4~10 mg/L,fPSA/tPSA异常或PSAD值异常。排除标准:(1)处于急性感染期或发热期。(2)有高血压危象。(3)处于心脏功能不全失代偿期。(4)有严重出血倾向的疾病。(5)处于糖尿病血糖不稳定期。(6)有严重的内、外痔,肛周或直肠病变。(7)资料信息不完整者。
1.2方法
1.2.1穿刺前准备 常规行凝血功能检查及血、尿常规,排除凝血功能障碍、血尿和尿路感染;停用抗凝药1周以上并已转换为低分子肝素治疗;高血压病患者术前血压需控制至正常水平(<140/90 mmHg,1 mmHg=133.3 Pa);糖尿病患者需控制血糖于正常范围或适当水平(<11.1 mmol/L);并发疾病多、免疫力低下的患者应进行综合治疗,加强营养,提高免疫力。穿刺前2 h,常规口服喹诺酮类抗生素(左氧氟沙星0.1 g)1次进行预防性抗感染,若术前合并泌尿系感染(已控制,即穿刺前1周内复查2次尿常规均正常,尿液细菌培养阴性)[6],根据感染时尿液细菌培养结果选用抗生素进行预防性抗感染。穿刺前一日开始流质饮食,手术当日中午可进食少量流质,午餐后采用20%肥皂水加用甲硝唑进行清洁灌肠,灌肠后嘱患者保留5~10 min后排便,下午行前列腺穿刺活检术。
1.2.2操作过程 患者取左侧卧位,屈膝、屈髋充分暴露肛门。使用碘伏仔细消毒肛周皮肤及直肠内黏膜4次。直肠超声探头(端扫式腔内探头,彩色多普勒超声诊断仪,美国西门子公司)顶端涂抹适量耦合剂后套上无菌乳胶套再安装无菌的穿刺架。向直肠腔内注入1%利多卡因10 mL进行直肠黏膜表面麻醉。将装好穿刺针(18G,射程22 mm,商品名:Max-Core,巴德医疗科技上海有限公司)的活检枪置入穿刺架,调整超声探头至穿刺区域。将标本置入装有体积分数为10%甲醛溶液标本瓶中,编号并标明穿刺部位。本研究中穿刺方法均采用4区12针,在前列腺两侧外周带尖部、中部和底部内外侧各穿刺2针,再在可疑病灶区域加穿1针,即“12+1”共13针。甲醛组每穿完1针,将标本置入标本瓶后,穿刺针前端3 cm完全浸泡在10%甲醛溶液中(维持10 s),充分旋转消毒后,予生理盐水冲洗,进行下一针穿刺。碘伏组及对照组的消毒方法同甲醛组,消毒液分别更换为0.1%碘伏溶液或生理盐水。所有操作均由同一医师完成。
1.2.3穿刺后处理 穿刺结束后撤出探头,前列腺直肠陷窝处以碘伏纱球压迫止血,并于术后第1次排便时取出[7]。所有患者均留院观察1 d,继续口服左氧氟沙星3 d预防感染。若出现感染相关症状则进一步检查,包括血、尿常规检查和细菌培养,检测相关的炎症指标,如C反应蛋白(C-reaction protein,CRP)、降钙素原(procalcitonin,PCT)等,并做相应处理。
1.2.4观察指标 观察终点为穿刺后感染,定义为术后1周内,患者出现发热(体温>37.2 ℃),合并以下情况之一:(1)出现明显的下尿路感染症状,如尿频、尿急、尿痛等,且血或尿常规中白细胞升高。(2)出现畏冷、寒战等提示菌血症或败血症的临床症状。(3)术后血或尿细菌培养阳性。出现感染的患者行血、尿常规和细菌培养等检查,收集感染及细菌学证据,并对症处理[8]。
2 结 果
2.13组术后感染发生情况及致病菌分布情况 比较3组患者术后尿路感染(有尿频、尿急和尿痛症状,或尿常规白细胞计数异常)、发热(腋下体温超过37.2 ℃)、菌尿症(中段尿培养为阳性)、菌血症或败血症(血培养为阳性)的发生率(图1)。共有45例患者出现穿刺后感染,其中7例出现菌血症或败血症,对照组4例,碘伏组3例,予抗感染治疗后均痊愈出院。甲醛组穿刺后均未发生菌血症或败血症。
发生感染的45例患者均送检尿液标本,另外7例发生败血症或菌血症患者送血、尿细菌培养,其中尿培养阳性39份,血培养阳性7份(图2),均为肠道内常见菌,说明穿刺后所致的感染来自肠道的可能性大。结合药敏试验提示有21份(45.7%)样本对喹诺酮类耐药(图3)。
2.2单因素分析结果 将621例患者分为感染组(n=45)和非感染组(n=576)。单因素分析显示,两组间年龄、前列腺体积、tPSA、高血压病、穿刺前合并LUTS及穿刺病理等差别无统计学意义(P>0.05),而BMI>25 kg/m2、糖尿病、术前泌尿道感染、术前留置尿管及消毒方式等两组间差别具有统计学意义(P<0.05,表2)。
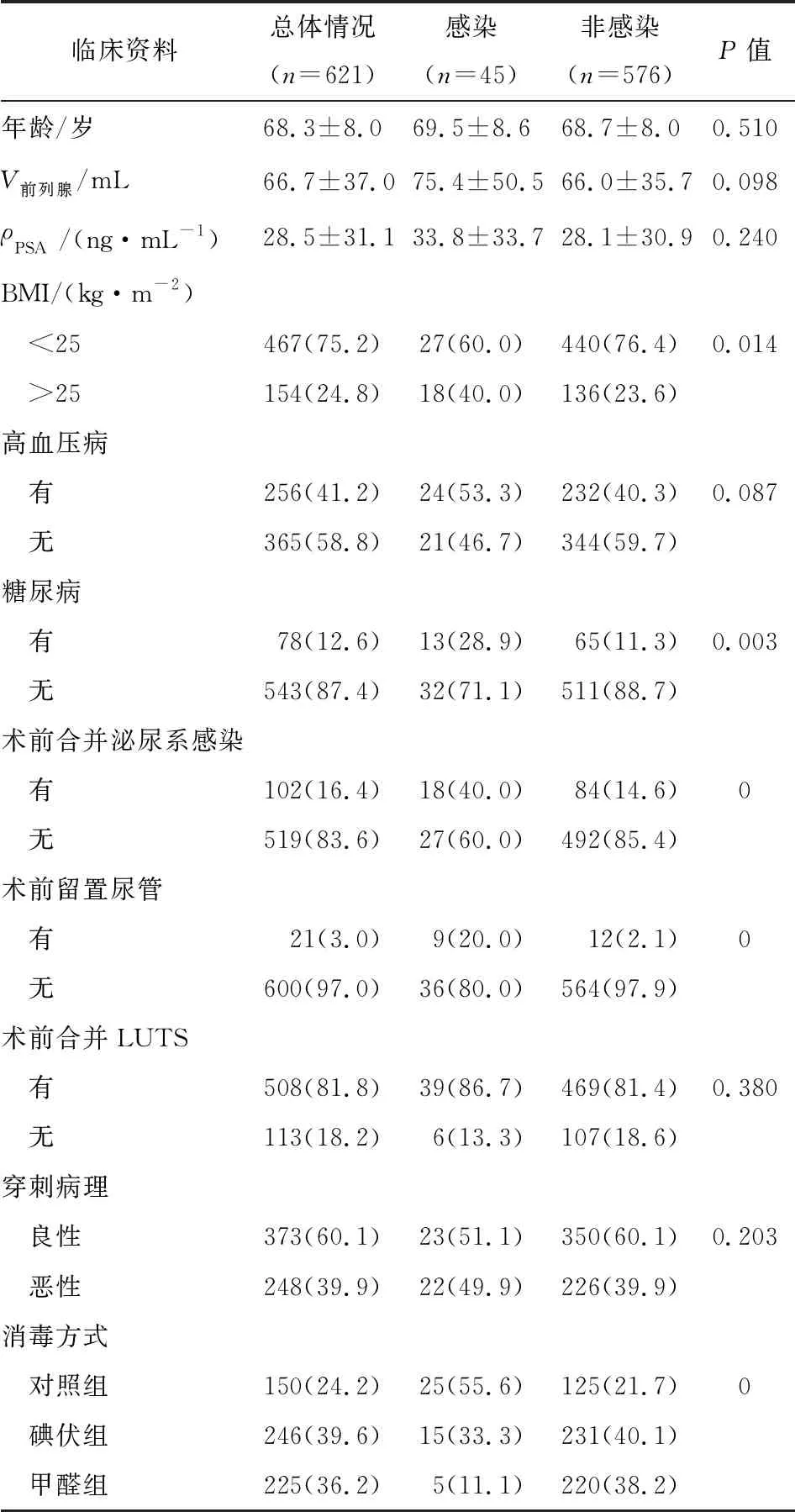
表2 各项变量与感染的单因素分析
2.3多因素分析结果 进一步将BMI>25 kg/m2、糖尿病、术前泌尿道感染、术前留置尿管及消毒方式纳入多因素Logistic回归分析,结果显示甲醛消毒与穿刺后感染呈相关关系(P<0.01;OR=0.077;95% CI:0.026~0.227),提示甲醛消毒穿刺针可以预防感染的发生(表3)。而BMI>25 kg/m2、糖尿病、术前泌尿道感染、术前留置尿管是穿刺感染的独立预测因素。

表3 各项变量与感染的多因素分析
3 讨 论
前列腺癌是男性常见的恶性肿瘤之一。目前,欧美国家前列腺癌的发病率已超过肺癌,位于危害男性健康恶性肿瘤的首位[9]。前列腺穿刺活检是理想的获取前列腺组织并对其进行组织学分析的方法,是前列腺癌诊断的“金标准”。目前多采用超声引导下经直肠前列腺穿刺。
TRUS-PB是一项有创的检查,穿刺时直肠内细菌随着穿刺针进入前列腺组织、尿道、膀胱引起感染或被吸收进入血液系统引起菌血症、败血症等[10]。无论采用何种消毒方法进行预防,穿刺都会发生一定的感染并发症,且发生率逐年升高[4]。本研究中穿刺后感染45例,血培养或尿培养结果阳性共46例,以大肠埃希菌最常见,药敏结果显示,21例(45.7%)是由于喹诺酮类耐药菌所致。Taylor等[11]回顾性分析超声引导下经直肠前列腺穿刺活检术的457例患者的资料,试验组(采用喹诺酮类抗生素预防)112例患者穿刺后未出现感染并发症,而对照组(采用喹诺酮类抗生素预防)345例患者中有9例出现穿刺后感染,差别有统计学意义。Cussans等[12]的一项包含4 571例TRUS-PB患者的荟萃分析结果显示,靶向预防组穿刺后感染和脓毒血症发生率显著低于喹诺酮类预防组。
与靶向抗生素针对性预防方法不同,甲醛消毒穿刺针是通过其杀菌作用减少病原体与穿刺部位的接触,从而降低感染的风险。选用甲醛是基于其功效、安全性、成本、实用性及便利性的综合考虑。El-Naggar等[13]报道,低浓度(0.3%~0.6%)甲醛可以在10 s内通过破坏细菌菌毛和抑制蛋白质合成杀灭大肠埃希菌。在另外两个离体实验中,Issa等发现活检后用甲醛冲洗的活检针的培养物中没有细菌生长,同时对于喹诺酮类耐药菌甲醛也有杀菌作用[8]。在本研究中,对照组、甲醛组及碘伏组分别有25,5,15例于术后发生感染并发症,可见使用甲醛或碘伏消毒均可降低穿刺后感染并发症的发生率,但与对照组比较,只有与甲醛组的差别有统计学意义(P<0.001)。本研究穿刺后感染并发症发生率为7.2%,与国内外各大医院的报道基本一致[14-15]。
相关研究发现,代谢异常与前列腺穿刺术后感染的发生有一定关联[16-17]。有学者分析了2007-2012年期间接受TRUS-PB的1 195例患者,共39例(3.1%)发生穿刺后感染,发现BMI>25 kg/m2是前列腺穿刺术后感染的独立预测因子[18]。Carignan等[16]认为,在高血糖状态下,体内的免疫功能受到一定的损害,内环境紊乱加重,局部抵抗力低下,更有利于感染的发生,从而证实糖尿病是穿刺后感染发生的危险因素。本研究亦证实BMI>25 kg/m2和糖尿病均是穿刺术后感染的危险因素。
此外,本研究发现术前留置尿管也是TRUS-PB术后发生感染的危险因素之一。有学者报道52例穿刺前留置尿管的病例,穿刺后发生感染10例(19.2%),而对照组1 971例未留置尿管的病例,穿刺后发生感染52例(2.64%),两组差别有统计学意义(P<0.05),证实穿刺前留置尿管是发生穿刺后感染并发症的危险因素之一[19]。本研究中穿刺后感染组共有9例(20.0%)患者术前留置尿管,而非感染组患者中有12例(2.1%)穿刺前留置导尿管,两组间差别有统计学意义。
本研究尚存在一定的局限性。首先,本研究为回顾性研究,样本量较小,可能导致统计结果出现偏倚;其次,就患者的一般状况而言,相关文献报道慢性阻塞性肺疾病、冠心病等也可能是穿刺后感染的危险因素,由于数据不完善,本研究未纳入这些因素;再者,本研究采取4区12针、再在可疑病灶区域加穿1针的“12+1”针系统穿刺,未分析穿刺针数与术后感染之间的相关性。本研究为单中心回顾性研究,存在一定偏倚,确切结论仍需要大规模、多中心的临床随机对照试验来验证。
