持续正压通气对先天性心脏病合并重症肺炎心功能不全患儿心肌细胞保护作用及疗效的影响
2020-12-14河南省卢氏县人民医院472200骆战辉
河南省卢氏县人民医院(472200)骆战辉
河南省三门峡市中心医院(472000)雷国峰 翟炳辉
先天性心脏病(CHD)是胎儿出生时即存在的心脏及血管发育畸形,出生后仍进行性发展。左向右分流(LRS)型心脏病受高肺血容量的冲击,患儿可出现肺部感染、活动耐力下降、发育不良等表现。CHD合并重症肺炎(SP)的患儿可加重心脏负担,进而引起呼吸衰竭和心力衰竭。持续正压通气(CPAP)可改善肺泡的通气功能,是SP和呼吸衰竭的有效治疗措施。因此,本文研究探讨CPAP对CHD合并SP心功能不全患儿心肌细胞保护作用及疗效的影响。
1 资料与方法
1.1 一般资料 选取2016年5月~2017年3月于我科行治疗的82例CHD合并SP的心功能不全患儿,采用随机数字表法将其分为两组,每组41例。对照组男19例,女22例;NYHA心功能分级Ⅱ级17例,Ⅲ级24例;房间隔缺损(ASD)11例、室间隔缺损(VSD)15例、动脉导管未闭(PDA)13例、心脏多发畸形2例。观察组男21例,女20例;NYHA心功能分级Ⅱ级15例,Ⅲ级26例;ASD13例、VSD15例、PDA12例、心脏多发畸形1例。两组患者的性别、心功能分级、CHD类型等一般资料比较无明显差异(P>0.05),具有可比性。
1.2 纳入与排除标准 纳入标准:①所有患儿均符合LRS型CHD的诊断标准[1];②所有患儿均符合SP的诊断标准[2];③年龄出生后至满28天;④心功能NYHA分级Ⅱ级~Ⅲ级;⑤观察组42例患者均符合CPAP的使用指证[3]。排除标准:①患儿有除CHD之外的先天性疾病;②有药物过敏史;③患儿感染前合并心力衰竭;④有肝肾功能不全。
1.3 方法 入院后所有患儿均根据药敏结果合理选用抗菌药物,同时给予2ml布地奈德、2g沙丁胺醇、2mL异丙托溴铵雾化吸入,每天2次,连续一周并给予患儿吸痰治疗。选用血管紧张素Ⅱ受体拮抗剂、洋地黄类药物、利尿剂等药物治疗患儿的心功能不全。对照组采用鼻导管吸氧,氧流量0.5~1.0L/min;观察组采用CPAP呼吸机治疗,氧浓度(FiO2)为0.3~0.5,氧流量为8~10L/min,呼气末正压(PEEP)设置为0.4kPa,待患儿呼吸困难、发绀等临床症状缓解,可将FiO2设为0.25,PEEP调至0.2~0.4kPa,约3~5天,患儿好转则适时撤掉CPAP呼吸机。
1.4 观察指标 ①两组患儿于分别治疗第5天行超声心动图检查,观察并比较治疗前后射血分数(Ejection Fraction,EF)值、二尖瓣E峰与A峰比值(E/A)。②于治疗前、治疗后第5天后分别采取患儿外周静脉血2ml,采用免疫吸附法检测磷酸肌酸激酶同工酶(CK-MB)水平,采用化学比色法检测其肌钙蛋白I(cTnI)、B型脑钠肽(BNP)水平。
1.5 统计学方法 数据采用SPSS22.0软件分析,EF、E/A、CK-MB、cTnI、BNP等计量资料用(±s)表示并对组间比较采用t检验,P<0.05为差异有统计学意义。
2 结果
2.1 心脏功能 治疗后观察组EF值、E/A值均高于对照组,差异有统计学意义(P<0.05),两组治疗前后EF值;及二尖瓣E峰与A峰比值(E/A)差异均无统计学意义(P>0.05)。见附表1。
2.2 心肌酶 治疗后,两组患儿治疗后CKMB、cTnI、BNP水平较治疗前降低,且观察组低于对照组(P<0.05)。见附表2。
3 讨论
CHD是常见的先天性畸形,以发绀、胸痛、晕厥、猝死为主要的临床表现,严重威胁患者的生命安全。常见的病理类型有ASD、VSD、PDA、心脏多发畸形等。LRS型CHD肺部存在高血容量,患儿易发生肺部感染。感染后的小儿SP病情重、发展快、并发症多,极易引起呼吸衰竭。CPAP呼吸治疗能防止呼气末肺泡萎陷,增加肺泡内压,降低血管阻力,改善呼吸,减轻心脏负担。本次研究结果显示,两组患儿治疗前后的EF值、E/A值比较无明显差异;治疗后观察组EF值高于对照组;治疗后观察组二尖瓣E峰与A峰比值(E/A)高于对照组,差异有统计学意义。表明CPAP治疗可改善患儿的心室收缩功能,增加心排出量。SP均可导致患儿的肺脏高血容量,加重LRS型CHD心脏负担。CPAP扩张萎陷肺泡,改善肺通气及换气,减少呼吸机做功。同时,气道和肺泡的持续正压减少黏膜肺泡的毛细血管淤血和渗出,使肺动脉血流减少,减轻心脏负担。有研究表明,心功能不全的患者心排出量主要与后负荷有关[4]。CPAP在改善通气换气功能的同时,可增加胸腔内压,减少心功能不全患儿的左室跨壁压及后负荷,增加心排出量,一定程度上改善了患儿的心室收缩功能。患儿左心排出量增加,可降低心脏的前负荷和肺静脉压,缓解SP所致的肺淤血,改善肺换气,缓解临床症状。
附表1 两组心脏功能比较(±s)

附表1 两组心脏功能比较(±s)
注:与治疗前相比,*P>0.05;与对照组比较,#P<0.05。
组别 例数 EF(%) E/A治疗前 治疗后 治疗前 治疗后对照组 41 63.58±5.42 62.38±5.79* 1.01±0.12 1.32±0.19*观察组 41 64.14±6.01 69.34±6.03*# 1.02±0.09 1.41±0.21*#
附表2 两组心肌酶水平比较(±s)
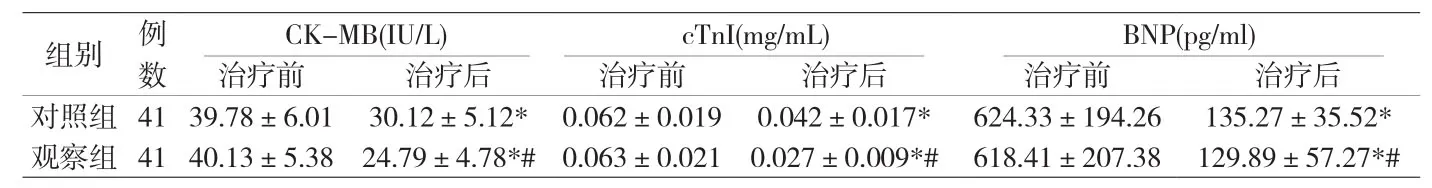
附表2 两组心肌酶水平比较(±s)
注:与治疗前相比,*P>0.05;与对照组比较,#P<0.05。
CK-MB(IU/L) cTnI(mg/mL) BNP(pg/ml)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后对照组 41 39.78±6.01 30.12±5.12* 0.062±0.019 0.042±0.017* 624.33±194.26 135.27±35.52*观察组 41 40.13±5.38 24.79±4.78*# 0.063±0.021 0.027±0.009*# 618.41±207.38 129.89±57.27*#组别 例数
本次研究结果显示,两组患儿治疗后CK-MB、cTnI、BNP水平较治疗前降低,且观察组低于对照组。这表明CPAP可减少CHD合并SP患儿的心肌细胞损伤。CPAP改善心肌细胞损伤的机制可能为以下几个方面:①持续正压通气可纠正患儿的低氧血症,缓解缺氧所致的肺血管痉挛,改善肺换气,使动脉血氧饱和度增加,改善心肌细胞的氧合,从而起到心脏支持功能。②CPAP使患儿胸腔维持持续正压,左室跨壁压减低、左室后负荷下降,减轻心功能不全患儿的心脏负担,较少心肌细胞缺血缺氧坏死。③体循环静脉回流减少,肺血管阻力适当增加使肺血流量减低,减轻呼吸困难症状,减轻左心室负担。通过上述途径,减少心肌细胞的缺血缺氧坏死,使患儿心肌细胞酶学升高速度减慢,使CPAP治疗的患儿CK-MB、cTnI、BNP水平较对照组下降明显。
综上所述,CPAP可保护CHD合并SP心功能不全患儿的心肌细胞,改善患儿肺部通气与换气功能,在一定程度上改善心功能。
