柴胡桂枝干姜汤加减治疗胆热脾寒型慢性胆囊炎43 例
2020-12-14林震群
林震群
(福建中医药大学附属漳州市中医院,福建 漳州 363000)
慢性胆囊炎是常见的慢性消化系统疾病之一,其主要引起右上腹胀痛不适,常伴随纳差、恶心、嗳气、饱胀等症状,严重困扰患者身心健康[1]。 慢性胆囊炎属中医“胆胀”范畴[2-3],早期多以肝胆湿热多见,如果前期用药过于苦寒,清利湿热不当,容易导致病情迁延不愈,湿从寒化,脾阳受损,从而出现寒热错杂、胆热脾寒证。 近年来,笔者结合本地区慢性胆囊炎患者证候特点,运用柴胡桂枝干姜汤加减治疗胆热脾寒型慢性胆囊炎43 例,疗效满意,现报告如下。
1 临床资料
1.1 西医诊断标准 参照《实用内科学》[4]制定:① 间断或持续的右上腹钝痛或不适感;② 有消化不良症状如反酸、烧心、腹胀、暖气等,进食油腻后症状加重;③ 有急性发作及缓解交替的特点;④ 胆囊炎有轻压痛和(或)叩击痛;⑤ 彩超示胆囊壁毛糙、壁增厚或伴胆囊结石;⑥ 胆囊造影示胆囊缩小,胆囊收缩不良, 或胆囊显影单薄或未见胆囊结石。具备⑤或⑥中之一,加①~④中2 项者即可诊断。
1.2 中医辨证标准 参照《胆囊炎中医诊疗共识意见(2017)》[5]辨为胆热脾寒证。 主症:① 胁肋胀痛;② 恶寒喜暖。 次症:① 口干不欲饮;② 晨起口苦;③ 恶心欲呕;④ 腹部胀满;⑤ 大便溏泄;⑥ 肢体疼痛,遇寒加重。 舌脉:① 舌质淡红,苔薄白腻;② 脉弦滑。 主症2 项加次症2 项兼舌脉即可诊断。
1.3 纳入标准 ① 年龄18~70 岁;② 能配合完成研究者;③患者及家属知情同意并签署知情同意书。
1.4 排除标准 ① 近1 个月发生过急性胆囊炎或服用治疗胆囊炎相关药物者;②合并妊娠、哺乳、精神疾病、血液系统疾病及重要脏器功能不全者;③具有明确手术指征:疼痛持续无法缓解,直接影响工作生活;胆囊壁厚≥4 mm 等;④ 不愿意接受本方案治疗者。
1.5 一般资料 收集 2016 年 1 月—2020 年 6 月我院脾胃病科门诊就诊的慢性胆囊炎患者86 例,采用随机数字表法分为观察组和对照组各43 例。2 组性别、年龄、病程比较,无统计学意义(P 均>0.05),具有可比性,见表1。本研究经我院伦理委员会审批备案(2016 漳中院伦理审字第2 号)。
表1 2 组一般资料比较(±s)

表1 2 组一般资料比较(±s)
组别观察组对照组n 男 女43 43 22 25 21 18年龄/岁40.21±3.42 45.12±3.28病程/月18.57±5.36 20.40±5.36
2 治疗方法
2.1 对照组 熊去氧胆酸胶囊(意大利贝斯迪大药厂,批号:150205、180813) 250 mg,1 次 /d,晚餐后口服。
2.2 观察组 口服柴胡桂枝干姜汤加减,组成:柴胡 10 g,黄芩 10 g,瓜蒌根 10 g,猫须草 10 g,生牡蛎 30 g,桂枝 6 g,干姜 6 g,炙甘草 6 g。加减:腹痛甚者加延胡索、川楝子各10 g;脾虚甚者加山药、白术各15 g;泄泻兼腰膝酸软冷痛甚者加肉桂粉3 g,炮附子10 g;湿热甚者加绵茵陈、郁金各10 g。煎服方法:头煎加水500 mL,取煎汁200 mL,次煎加水300 mL,取煎汁100 mL,两煎混合,早晚饭后温服。2 组疗程均为4 周。
3 观察指标
3.1 疗效判定标准 参照《中药新药临床研究指导原则(试行)》[6]判定。 ① 临床痊愈:症状、体征积分减少≥95%,影像学检查正常。 ② 显效:症状、体征积分减少≥70%,基本影像学检查符合显效标准。③ 有效:症状、体征积分减少≥30%,影像学检查达有效标准。 ④ 无效:症状、体征积分减少<30%,影像学检查均无改善。
3.2 中医证候积分 参照《中药新药临床研究指导原则(试行)》[6],分别于治疗前后对主症(胁肋胀痛、恶寒喜暖)、次症(口干不欲饮、晨起口苦、恶心欲呕、腹部胀满、大便溏泄、肢体疼痛)进行评分。按症状无、轻、中、重分别记 0、2、4、6 分,分值越高提示病情越严重。
3.3 炎症因子指标 治疗前后分别抽取患者空腹静脉血,采用酶联免疫吸附法检测肿瘤坏死因子-α(TNF-α)、白介素-1β(IL-1β)、白介素-6(IL-6)水平。
3.4 复发情况 治疗后跟踪随访6 个月,记录2 组慢性胆囊炎的复发情况。
4 统计学方法
采用SPSS 22.0 统计软件进行数据分析。 计量资料符合正态分布的以(±s)表示,采用 t 检验;计数资料采用χ2检验;等级资料采用秩和检验。
5 治疗结果
5.1 2 组疗效比较 见表2。

表2 2 组疗效比较
5.2 2 组治疗前后中医证候积分比较 见表3。
表3 2 组治疗前后中医证候积分比较(±s) 分
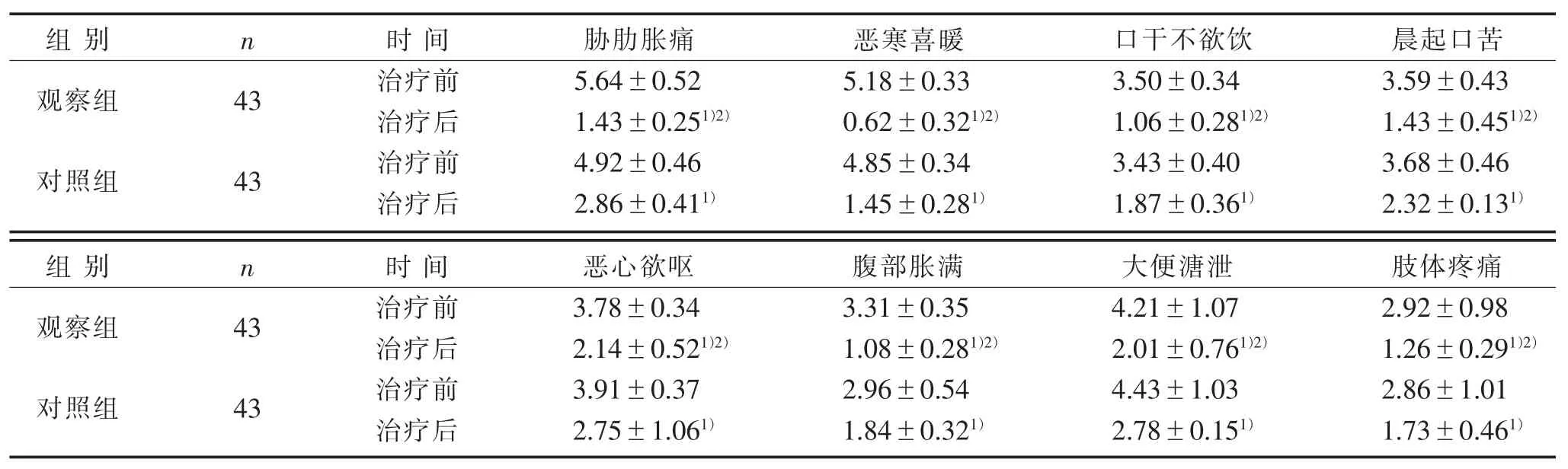
表3 2 组治疗前后中医证候积分比较(±s) 分
注:与治疗前比较,1) P<0.05;与对照组比较,2) P<0.05。
组别观察组对照组组别观察组对照组n 43 43 n 43 43时间治疗前治疗后治疗前治疗后时间治疗前治疗后治疗前治疗后胁肋胀痛5.64±0.52 1.43±0.251)2)4.92±0.46 2.86±0.411)恶心欲呕3.78±0.34 2.14±0.521)2)3.91±0.37 2.75±1.061)恶寒喜暖5.18±0.33 0.62±0.321)2)4.85±0.34 1.45±0.281)腹部胀满3.31±0.35 1.08±0.281)2)2.96±0.54 1.84±0.321)口干不欲饮3.50±0.34 1.06±0.281)2)3.43±0.40 1.87±0.361)大便溏泄4.21±1.07 2.01±0.761)2)4.43±1.03 2.78±0.151)晨起口苦3.59±0.43 1.43±0.451)2)3.68±0.46 2.32±0.131)肢体疼痛2.92±0.98 1.26±0.291)2)2.86±1.01 1.73±0.461)
5.3 治疗前后2 组炎性因子指标比较 见表4。
表4 治疗前后2 组炎性因子指标比较(±s)

表4 治疗前后2 组炎性因子指标比较(±s)
注:与治疗前比较,1) P<0.05;与对照组比较,2) P<0.05。
组别观察组对照组n 43 43时间治疗前治疗后治疗前治疗后TNF-α/(μg/L)8.91±2.32 4.58±1.231)2)7.83±3.26 3.62±1.951)IL-6/(ng/L)80.58±6.82 12.58±3.141)2)84.63±5.26 27.12±3.951)IL-1β/(ng/L)71.35±12.11 30.26±9.941)2)72.61±11.98 43.51±12.681)
5.4 2 组复发情况比较 见表5。

表5 2 组复发情况比较(n,%)
6 讨 论
祖国医学认为慢性胆囊炎以虚实夹杂居多[7-8]。漳州闽南地区气候湿热,饮食多以海鲜为主,常配以酒食辛辣,故胆囊炎高发。 本病初期证候以肝胆湿热证常见,常治以清利湿热。 但如果用药过于苦寒,日久损及脾阳,湿从寒化,胆热未清,脾寒夹湿内阻于里,从而出现寒热错杂、胆热脾寒之证。 刘渡舟教授早在《伤寒论十四讲》中指出柴胡桂枝干姜汤可和解少阳兼治疗脾寒[9]。 笔者认为该方配伍精妙无比:一以柴胡、黄芩清肝利胆,可解半表半里之邪,枢转少阳,宣少阳之气;一以干姜、炙甘草辛甘合用,温补已伤脾阳,解少阳往来之寒,加以桂枝交通调和阴阳;方中牡蛎更与柴胡一升一降、一散一收,既可疏少阳之气,又可展太阴之不舒;同时巧用瓜蒌根疏肝解郁,又可平肝缓急,可谓是刚柔并济,温润并行。 猫须草味甘淡、微苦,性微寒,具有清热祛湿、排石利水等功效。 猫须草既可助君药柴胡、黄芩清利湿热,且性微寒,用之无损脾阳,又可促进胆石排出,利尿祛湿。 在民间猫须草药用历史悠久,常用于治疗急慢性胆囊炎、肾炎[10]。
本研究结果显示:熊去氧胆酸胶囊虽然作为利胆剂,可降低胆源性相关疼痛,减少急性胆囊炎的发生,但在改善临床症状体征及减少复发等方面疗效欠佳;而柴胡桂枝干姜汤加减在改善胆热脾寒型慢性胆囊炎的临床症状体征及降低复发率方面均优于西药口服。
现代医学认为慢性胆囊炎致病原因常为胆囊结石及细菌感染[11],其发病机制可能与胆汁成分改变以及胆管动力障碍有关[12]。 研究发现 TNF-α 表达水平与慢性胆囊炎病情程度密切相关[13]。本研究为初步探讨观察组治疗胆热脾寒型慢性胆囊炎的机制,对 TNF-α、IL-1β、IL-6 三个促炎症细胞因子网络系统中主要指标进行综合检测,更客观、更准确评价炎症反应程度[14-16]。 本研究结果显示:观察组和对照组均能显著降低促炎性细胞因子的表达,但观察组降低程度明显优于对照组。 现代药理研究亦发现:柴胡皂苷可减少炎症渗出,增加毛细血管的通透性等[17];黄芩苷可通过多种途径影响白细胞的功能进而起到抗炎作用[18];甘草酸二铵可保护肝细胞膜,改善肝功能,同时具有较强的抗炎能力[19];猫须草具有较强的抗炎、抗菌、调节免疫活性等作用[20-22]。 综上所述,柴胡桂枝干姜汤加减治疗胆热脾寒型慢性胆囊炎的机制可能与下调促炎症细胞因子表达有关。
总之,采用柴胡桂枝干姜汤加减治疗慢性胆囊炎胆热脾寒证,具有疗效佳、复发率低等优势,其作用机制可能与其能有效下调促炎症细胞因子表达、抑制炎症的发展有关。
