类风湿关节炎合并色素沉着绒毛结节性滑膜炎1例及文献回顾
2020-12-14彭嘉婧
彭嘉婧,刘 田
(北京大学人民医院风湿免疫科,北京 100044)
类风湿关节炎(rheumatoid arthritis, RA)是一种以慢性、进行性滑膜炎及骨破坏为特征的致残性疾病,其发病与遗传、环境、感染等多种因素相关[1]。临床表现主要为小关节出现多关节、对称性、侵袭性炎症,逐渐进展可造成关节畸形及功能丧失,还常伴有关节外脏器受累及血清学相关指标阳性,是风湿性疾病中的研究热点。色素沉着绒毛结节性滑膜炎(pigmented villonodular synovitis,PVNS)是一种罕见的以滑膜增殖和关节破坏为特征的疾病,表现为受累关节肿胀、疼痛及活动受限。由于该病罕见、症状无特异性且诊断复杂,易被误诊和延迟诊断,平均诊断时间为出现症状后的2.9~3.7年[2]。当两种滑膜疾病同时出现时,其临床特征具有相似之处,给诊断提出了更大挑战。目前,RA合并PVNS的病例极为少见,本研究将北京大学人民医院收治的RA合并PVNS的1例病例报道如下,并总结以往文献报道的2例患者[3-4],与本例患者进行汇总,总结RA合并PVNS的临床特点,以期为临床鉴别诊断提供参考。
1 病例资料
患者为女性,45岁,15年前出现肘关节活动不利,继而出现双手近端指间关节、掌指关节、腕关节、双膝关节肿痛,伴晨僵>30 min,于当地医院诊断“类风湿关节炎”,未规律药物治疗,多关节肿痛反复发作,当地医院给予对症、止痛治疗。10年前自行口服偏方治疗(具体不详), 关节肿痛症状好转,关节活动改善,可从事一般体育锻炼。3个月前无明显诱因突发右膝关节肿痛,肿胀明显,疼痛程度剧烈,当地医院给予吗啡、地塞米松等治疗(具体不详), 疼痛稍减轻,肿胀无明显改变。此后患者右膝关节肿痛反复发作,多次行右膝关节腔穿刺,抽出大量血性关节液,膝关节肿痛每于抽取关节液后可减轻,之后再次加重,反复发作。患者既往骨关节炎病史1年,有粉尘过敏史,否认吸烟、饮酒史,否认风湿免疫疾病及肿瘤家族史。
入院体格检查:左手第5指天鹅颈样畸形,手指轻微尺偏,右膝关节红肿,双膝关节浮髌试验(+)。
实验室相关检查:血红细胞沉降率(erythrocyte sedimentation, ESR)及C反应蛋白(C-reactive protein,CRP)水平正常,抗环瓜氨酸多肽(cyclic citrullinated peptide, CCP)抗体为137.86 U/mL (0~20 U/mL),人类白细胞抗原(human leukocyte antigen,HLA)-B27阴性,抗核抗体(antinuclear antibody,ANA)及抗可提取性核抗原(extractable nuclear antigen,ENA)抗体谱中除抗着丝点抗体弱阳性,其余均为阴性。膝关节超声检查可见右膝关节上方及内外侧、腘窝不均质回声团块,考虑“黏稠液体、血块可能”。
入院后反复抽取血性关节液7次,共计150 mL,外观暗红色。关节液化验检查:李凡他(Rivalta)试验阳性,总细胞数1.762×106/μL,白细胞数1 920/μL,单核细胞百分比70%, 多核细胞百分比30%。关节液生化检查:总蛋白44 g/L,白蛋白20 g/L,葡萄糖3.5 mmol/L,乳酸脱氢酶4 920 U/L,腺苷脱氨酶21 U/L。关节液培养、结核杆菌PCR检测及肿瘤病理学检查均为阴性。膝关节磁共振(magnetic resonance imaging, MRI)检查:右膝关节重度滑膜炎、关节腔积血,右膝关节可见少许不规则长T1短T2加权像含铁血黄素沉着。全身骨显像:右膝关节、右腕关节、颈椎中下段血运丰富、代谢旺盛灶。
手术资料:经多学科会诊讨论,考虑患者RA病情不能解释血性关节液,结合膝关节MRI检查结果提示的关节腔内含铁血黄素沉着,需考虑PVNS,故决定予患者行右膝关节滑膜活检术。电视关节镜检查可见整个关节滑膜重度增生,呈棕褐色,绒毛增生充血,多发大小不等结节(图1)。取典型滑膜做组织病理检查,提示送检滑膜组织呈乳头状增生,间质纤维组织增生伴玻璃样变,可见色素沉着及小血管增生,符合PVNS (图2)。
患者确诊为RA合并PVNS,手术治疗PVNS后积极进行功能锻炼并给予来氟米特20 mg、每日一次,羟氯喹200 mg、每日两次规范治疗RA。患者随访半年恢复良好,ESR及CRP正常,无多关节肿痛,28个关节的疾病活动评分(disease activity score in 28 joints, DAS28)为1.82,RA病情控制,右膝关节亦未再出现肿痛症状,PVNS未复发。
2 分析与讨论
本例患者以关节肿痛起病,多次抽取右膝关节血性关节积液,该表现在单纯RA中少见,鉴别诊断上应以血性关节液的鉴别为思路,考虑PVNS、创伤性关节炎、膝关节结核及骨肿瘤等疾病[5],本例结合PVNS特征性影像学改变,最终以关节镜检组织病理学得以证实,患者同时存在RA和PVNS两种滑膜疾病。
RA合并PVNS的研究报道非常罕见,以“类风湿关节炎”与“色素沉着绒毛结节性滑膜炎”为检索词,在万方数据知识服务平台和中国知网检索中文文献均未见相关报道。以“rheumatoid arthritis”与“pigmented villonodular synovitis”为检索词在PubMed数据库中进行检索,筛选出2篇RA合并PVNS的英文个案报道[3-4],将上述报道与本例患者进行汇总分析,总结3例患者的临床及实验室检查特点,并进行分析比较(表1)。3例患者中男性1例、女性2例,年龄38~65岁,RA+PVNS病程3~15年,3例患者PVNS受累关节均为右膝关节。患者的病程有所不同,2例患者以多关节炎起病,确诊RA后经药物治疗好转,再发膝关节肿痛,关节镜及组织病理诊断为PVNS,术后随访期间未复发,采用改善病情的抗风湿药物(disease-modifying anti-rheumatic drugs,DMARDs)控制RA,病情稳定[4];1例患者为膝关节肿痛起病,诊断为PVNS,经2次关节镜手术切除及放疗后逐渐出现多关节炎表现,经血清学检查及X线诊断为RA,并加用DMARDs[3]。3例患者在病程中均出现明显关节肿胀,且反复抽出血性关节液,膝关节MRI的T1及T2加权像均表现为较特征性的低信号不均质软组织结节,关节镜组织病理检查是诊断的金标准。
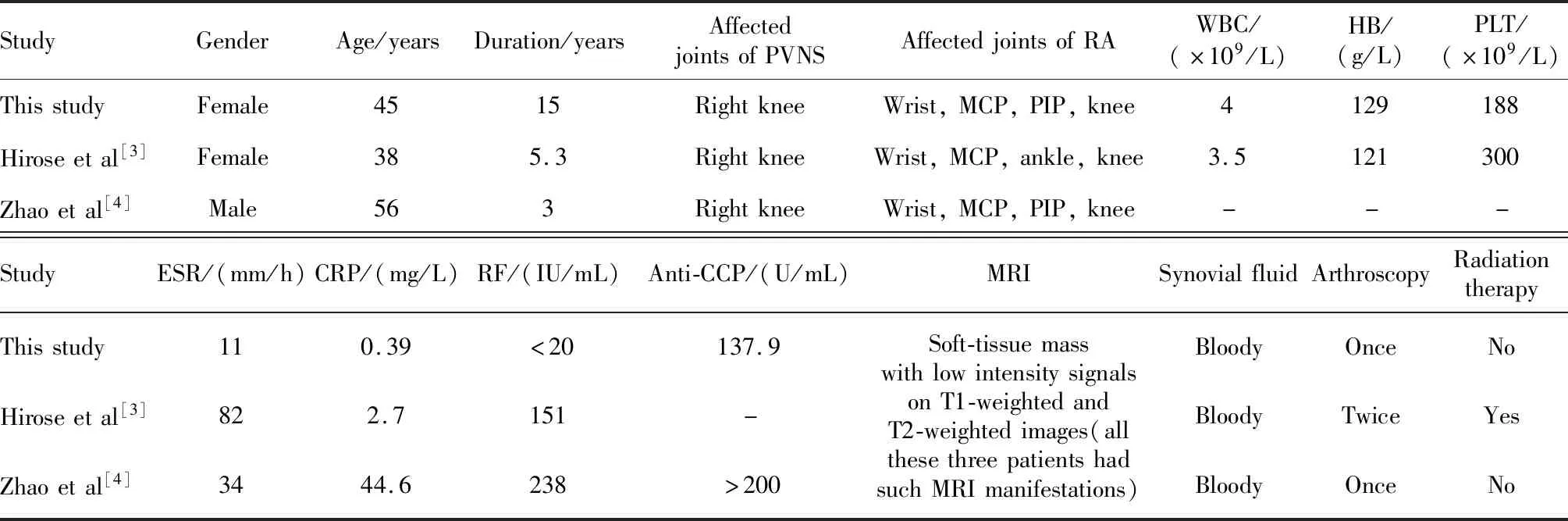
表1 3例类风湿关节炎合并色素沉着绒毛结节滑膜炎患者的临床资料Table 1 Clinical data of 3 rheumatoid arthritis patients combined with pigmented villonodular synovitis
PVNS是一种罕见的关节、腱鞘及滑囊受累的良性疾病,该病根据受累范围分为局限性PVNS及弥漫性PVNS两种类型。流行病学方面,1980年美国的一项研究报道,局限性PVNS和弥漫性PVNS的年发病率分别为9/100万和2/100万[6];而近期荷兰的一项研究显示,年发病率较以前有所增长,分别为10/100万和4/100万[7]。荷兰的这项研究中,该病好发于40~59岁的人群,男女比例为1 ∶1.5,女性比例更高,该结果与之前的相关研究有所不同[7-8]。PVNS通常累及单个关节,很少出现多关节的病变,虽然几乎全身各个关节都有报道,但最常见的为膝关节受累,约占75%,其次为踝关节[2]。在膝关节中,弥漫性PVNS更为常见。虽然PVNS是一种良性疾病,但其具有局部侵袭及复发的风险。
PVNS的病因目前尚不明确,有以下几种假说:滑膜炎性增生、病因不明的良性肿瘤、局部脂质代谢异常、反复创伤和出血[9]。目前发现,该病中集落刺激因子1 (colony stimulating factor 1, CSF1)表达上升,从而导致表达CSF1受体的炎症细胞被募集,包括巨噬细胞、巨细胞及破骨细胞,从而促进病情的发生、发展[10]。在一部分患者中,CSF1表达升高与染色体异位相关t(1;2)(CSF-1;COL6A3),另一部分患者的CSF1上调可能存在其他机制[11]。
PVNS的临床表现复杂,常见的临床症状为关节疼痛及肿胀,随着病情发展,甚至出现功能受限。另外,75%的行关节液检查的患者中为血性关节液,且常由于关节液中存在纤维蛋白片段及血液而无法得出关节液的检测结果[12]。当关节液呈现为明显血性、同时出现细胞计数及多核细胞比例升高时,临床中需警惕PVNS[12],本例患者的关节液特征及实验室结果也与以往文献报道相符。目前该病的确诊需要依靠影像学检查、术中大体观察和组织病理学检查相结合。MRI检查对于83%的PVNS患者的诊断均有意义[2]。PVNS病灶反复出血,导致其在MRI中的表现较为多样,在出血的不同时期具有不同MRI影像,而且病灶出现的囊性变、玻璃样变性、纤维化、脂肪沉积等会使图像进一步复杂,其中特征性的影像表现为绒毛状或结节状的关节滑膜增厚伴含铁血黄素沉积,T1及T2加权像均为低信号[13-14]。本例患者也呈现此典型影像表现,与RA常见的滑膜炎MRI表现不同,RA表现为血管翳增生、滑膜增厚、T1为等信号或低信号,由于滑膜含水量较高,T2常为高信号。在组织病理检查方面,PVNS的组织病理特点为:镜下主要结构为单核细胞形成的结节,细胞内和滑膜下可见含铁血黄素沉着,可见胶原、多核巨细胞、泡沫样细胞,并有提示细胞生长活跃的核分裂象[2,15]。RA的组织病理表现为滑膜炎症,无含铁血黄素沉积及结节[16]。
对于大部分PVNS患者,关节镜或开放手术切除受累的滑膜是最常用的治疗方法[17],但是由于手术不易彻底切除病变滑膜,该病有侵袭表现,尤其是弥漫性PVNS更容易出现复发,复发率达21%~50%[10,18],因此可以考虑将放疗作为弥漫性PVNS的术后辅助治疗。由于同位素化疗的有效性还待进一步证实[2],而且该病基本为良性疾病,在使用放化疗时更需注意权衡治疗的利弊。另外,由于CSF1在该病发病机制中的作用,目前有使用CSF1受体抑制剂来治疗该病的报道,去年发表的一项3期临床试验中,有效性方面,使用佩西达替尼 (pexidartinib) 10周可使92.6%的患者病情得到控制;安全性方面,虽然96%的患者都出现了相关不良反应,但未出现4级或5级的不良反应,佩西达替尼可以考虑作为手术无法控制的严重患者的潜在治疗方法,该药也于2019年8月被美国食品及药物监督管理局批准用于PVNS的治疗[19-20]。同时,其他CSF1受体抑制剂[如尼洛替尼 (nilotinib)]在重度PVNS患者中也有疗效[21]。
本例患者有长期RA病史,出现黏稠血性关节液,需要鉴别RA引起的血性关节液及PVNS。患者术中大体观可见滑膜重度增生,呈棕褐色,绒毛增生充血,可见多发大小不等结节,符合PVNS表现,术后组织病理检查也证实了PVNS的诊断。患者行关节镜下滑膜切除术后症状好转,但是由于该病有侵袭性,术后易出现复发,应严密监测患者病情变化,长期随访观察,必要时可以使用术后放疗及生物靶向治疗。
本研究提示,当RA患者出现与病情不相符的单关节肿痛,尤其伴有血性关节液时,应当鉴别合并存在的其他疾病,如PVNS、创伤性关节炎、结核、肿瘤等。应及时完善关节液检查及MRI,如果出现细胞计数、多核细胞比例升高,MRI检查出现特征性的T2低信号表现,并排除其他感染、肿瘤疾病,需高度警惕PVNS,有条件时应完善关节镜活检,明确诊断和及时治疗,以减轻患者病痛和改善生活质量。
