种痘样水疱病一例
2020-12-03张高磊张海花刘晓雁
邓 维,苏 伟,张高磊,张海花,刘晓雁
临床资料
患儿,男,4 岁。因面部、四肢散在红斑、水疱、结痂及瘢痕6 个月,于2018 年10 月就诊。6 个月前,患儿户外活动1 d 后,面部和四肢同时出现散在潮红斑及水疱,部分水疱伴破溃、结痂,伴轻度瘙痒,当日夜间出现发热(最高38℃);次日就诊当地医院诊断按“过敏性皮炎”给予地塞米松及头孢曲松(具体用药及剂量不详)治疗后,体温恢复正常,皮损逐渐消退并留有凹陷性瘢痕。此后,在日晒及运动后,类似红斑、水疱症状反复发作,水疱平均2 ~3 d后出现结痂,部分痂皮脱落后遗留凹陷性瘢痕。5 d前,无明显诱因患儿再次出现面部和四肢红斑、水疱,水疱破溃结痂,无发热、乏力、眼睛灼热,关节痛等症状。患儿家住平房,既往身体健康,否认家族遗传病史,发病前未摄入过量的可疑光敏性药物、食物。家族成员无类似疾病史。体格检查:体温36.5℃,心、肺、腹等系统检查无特殊。左耳后、双侧腹股沟可触及0.5 cm × 0.5 cm增大淋巴结各1枚,质韧,无压痛。皮肤科情况:面部、四肢散在黄豆至甲盖大小边界清楚的红斑,部分红斑基础上有水疱,水疱中央破溃、坏死及结痂(图1),周围皮肤散在大量陈旧性点状凹陷性瘢痕,口腔、外阴等黏膜无异常。实验室检查:血、尿、粪常规大致正常,抗链O、ANA 抗体谱、ANCA谱、血生化、抗HSV-IgG、抗HSV-IgM、EB 病毒-DNA、EB-IgG 抗体、EB-IgM 抗体均阴性。尿液样本Wood's灯检查无荧光,尿、粪卟啉水平正常。眼底检查、腹部脏器超声多谱勒检查均无异常。取下肢红斑伴坏死性痂皮部位行织病理检查:局部表皮坏死、缺失,基底细胞局部空泡样变性,真皮浅中层血管、附属器周围灶状淋巴细胞浸润、细胞无明显异形性,坏死的表皮下方结缔组织呈均质性嗜酸性坏死(图2)。免疫组化染色示:真皮浅中层血管、附属器周围淋巴细胞CD45RO、CD3 表达阳性,CD20、CD79α 均阴性。分子检测:EBV 编码RNA(EBER)阴性,T 淋巴细胞基因重排阴性。诊断:种痘样水疱病。治疗:嘱患儿避光,予羟氯喹75 mg 每日2 次、复方甘草酸苷1 片每日3 次口服,红斑、水疱处外用莫匹罗星软膏,每日1 次。1 个月后,红斑及水疱消退,破溃坏死处结痂并脱落,部分脱痂部位遗留瘢痕。随访6 个月,皮损偶有复发,注意避光后可自行消。
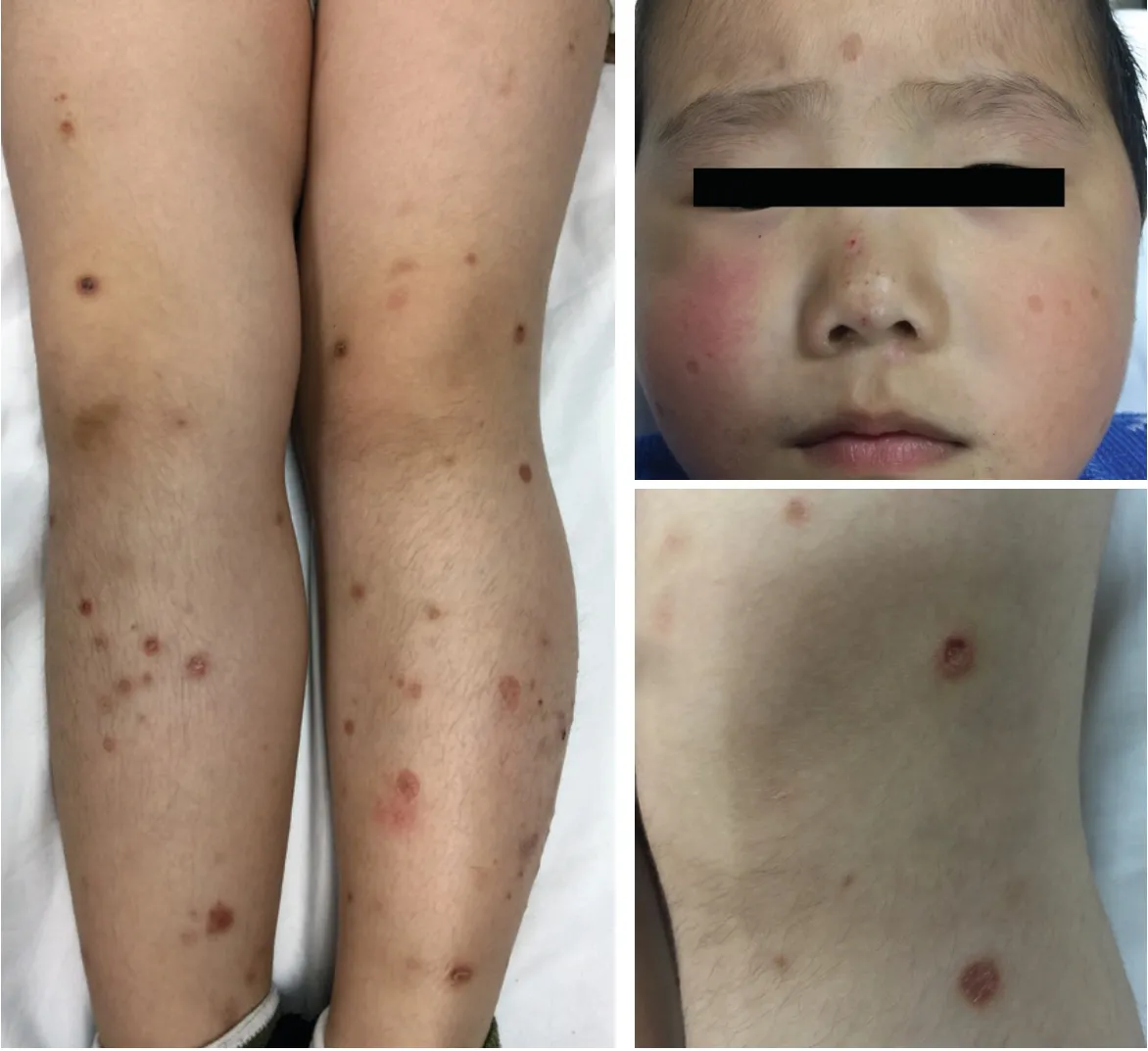
图1 种痘样水疱病患儿临床表现

图2 种痘样水疱病患儿下肢皮损组织病理(HE 染色)
讨论
种痘样水疱病(hydroa vacciniforme,HV)是一种少见的慢性、特发性光照性皮肤病,主要特征是日晒后暴露部位出现红斑、水疱,继而糜烂、结痂,愈合后留有点状凹陷性瘢痕[1]。本病90%发生于儿童,约2/3 患者在青春期后自愈。 HV 病因尚不明确,可能与先天性代谢异常,对日光敏感性增高有关,本病致病光谱可能为长波紫外线(UVA)[2]。周晓鸽等[3]建议将HV 分为3 个级别:1 级(良性)、2 级(交界性)、3 级(肿瘤性)。1 级仅有皮肤损害,而发热症状不明显,浸润的细胞无明显或仅轻度异形,病变累及真皮中浅层,细胞呈多克隆或寡克隆增生,EBER 阳性。2 级以皮肤病变为主,可有低热、脾脏可轻度增大,浸润的细胞有轻度异形性,累及真皮深层,细胞呈单克隆增生,EBER 阳性,外周血EBVDNA 拷贝数轻度增高。3 级除皮肤病变外有高热和明显系统性损害,浸润的细胞异形性明显,累及真皮全层及皮下脂肪,细胞呈单克隆增生,EBER 阳性,外周血EBV-DNA 拷贝数显著增高。3 级即种痘样水疱病样淋巴瘤。本例患儿幼年发病,于夏季日晒后加重,皮损对称分布于面部、四肢等曝光部位,表现为皮肤潮红、红斑、水疱伴坏死、糜烂、结痂。发病诱因、季节特点、皮损类型及出疹部位均符合HV 临床特点。患儿仅有皮肤损害,除偶有低热外,无明显其他系统受累,浸润的淋巴细胞仅累及真皮浅中层,无明显异形,EBER 阴性,基因检测未检测到T 淋巴细胞及B 淋巴细胞克隆性重排,外周血EB-DNA 阴性。结合临床表现、病理组织学检查及分子检测,本例患儿符合1 级HV 诊断标准。
HV 的预防措施是避免日晒,长期外用UVA 遮光剂。轻症者可口服烟酰胺或维生素B6 治疗,重症者可口服羟氯喹、雷公藤多苷等,3 级HV 患者还应联合化疗。本例患儿虽诊断为1 级HV,但皮损积累范围广,几乎所有曝光部位均有明显坏死性皮损,且发作较为频繁,影响患儿的学习和生活质量。因此,笔者使用了中等剂量的羟氯喹来缓解其光敏性炎症反应症。应用羟氯喹应注意定期复查眼底,注意眼底改变。
