经640层容积CT评估左冠状动脉解剖结构与左前降支狭窄关系的研究
2020-11-28郝娟陈伟志
郝娟,陈伟志
(锦州医科大学附属第一医院 放射科,辽宁 锦州 121000)
冠状动脉粥样硬化性心脏病(以下简称冠心病)的发生除受高血压、糖尿病、高血脂、吸烟史等传统危险因素的影响,也受到冠状动脉解剖结构的影响,左冠状动脉分叉处的三维结构对血流动力学有一定的影响[1],产生异常剪切应力,导致冠状动脉斑块形成。近年来,关于左冠状动脉解剖结构与斑块特征、位置的研究相对较多[2-3],而与血管狭窄程度的研究相对较少。本研究主要探讨左主干(left main, LM)长度、左前降支(left anterior descending, LAD)与左回旋支(left circumflex branch, LCX)夹角(LAD-LCX 夹角)、LM-LAD 夹角与LAD 狭窄的关系。
1 资料与方法
1.1 研究对象
选取锦州医科大学附属第一医院2018年1月—2019年3月行冠状动脉CT 血管造影(computed tomograophic angiography, CTA) 及冠状动脉造影(coronary angiography, CAG)的左冠状动脉多发斑块患者116 例。其中,男性57 例,女性59 例;年龄24 ~78 岁。测量分析左冠状动脉解剖结构。排除标准:①心脏冠状动脉支架术、心脏冠状动脉旁路移植术、主动脉夹层患者;②心律失常、心肌病、心瓣膜病、心力衰竭、孕妇、严重肝肾功能不全、不能屏气10 s以上的呼吸疾病患者,以及碘过敏患者。根据LAD 是否显著狭窄(基于CAG)将患者分为LAD 显著狭窄组(LAD 狭窄≥50%),LAD 非显著狭窄组(LAD 狭窄<50%)。
1.2 冠状动脉CTA 检查方法
采用东芝Aquilion ONE 640 CT(日本东芝公司),在回顾性心电门控技术下行自动触发扫描,扫描监测层设在降主动脉层面,触发阈值为310 HU。扫描范围在气管分叉处至膈下2 cm。扫描体位为头先进、仰卧位。扫描参数:管电压120 kV,管电流为200 mA,重建层厚0.5 mm,机架旋转速度0.35 s/r。使用一次性20 G 肘正中静脉留置针及双筒高压注射器,以5.0 ml/s的流率注入对比剂碘佛醇65~80 ml,完毕后立即以相同流率注入40 ml 生理盐水。检查前心率>80 次/min的患者口服倍他乐克25 ~50 mg。
1.3 左冠状动脉解剖结构测量方法
将原始数据传输至Phlips Portal 工作站进行体积重组、曲面重组后处理,重建冠状动脉血管,由2位放射线科副主任医师及以上职称人员手动测量重建图像的LM 长度、LAD-LCX 夹角、LM-LAD 夹角,取平均值。LM 的延长线与LAD 间的角度定义为LM-LAD夹角[4]。典型病例见图1。
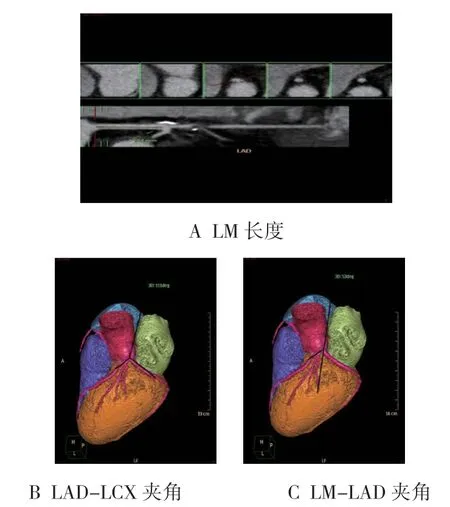
图1 典型病例冠状动脉CTA 解剖数据测量图
1.4 统计学方法
数据分析采用SPSS 22.0 统计软件。计量资料以均数±标准差(±s)表示,比较用t检验;计数资料以例(%)表示,比较用χ2检验;影响因素的分析用多因素Logistic 回归模型;绘制受试者工作特征(ROC)曲线。P<0.05 为差异有统计学意义。
2 结果
2.1 一般临床资料与LAD 是否显著狭窄的关系
LAD 狭窄≥50%组与LAD<50%组的性别构成比、年龄构成、高血压构成,差异有统计学意义(P<0.05);糖尿病构成、高血脂病构成、吸烟史构成比较,差异无统计学意义(P>0.05)。见表1。
2.2 两组LM 长度、LAD-LCX 夹角及LM-LAD夹角的比较
两组的LM 长度、LAD-LCX 夹角、LM-LAD 夹角比较,差异有统计学意义(P<0.05),LAD 狭窄≥50%组数值大于LAD 狭窄<50%组。见表2。
2.3 LAD 显著狭窄的多因素Logistic 回归分析结果
以LAD 是否显著狭窄为因变量,LAD 显著狭窄赋值为1,LAD 非显著狭窄赋值为0。LM 长度、LADLCX 夹角、LM-LAD 夹角、性别、年龄、高血压为自变量;LM 长度、LAD-LCX 夹角、LM-LAD 夹角数值直接代入模型;性别为分类变量,男性赋值为1、女性赋值为0;年龄等级化后纳入模型,≤50 岁赋值为1,>50 ~60 赋值为2,>60 ~70 赋值为3,>70 岁赋值为4;高血压为分类变量,有高血压赋值为1,无高血压赋值为0。经多因素Logistic 回归分析,预测LAD 显著狭窄的独立预测因子为LM 长度[=1.167(95% Cl:1.008,1.350),P=0.039]、LAD-LCX 夹角[=1.066(95% CI:1.018,1.115),P=0.006]、性别[=5.578(95% CI:1.767,17.611),P=0.003]、高血压[=4.496(95% CI:1.539,13.131),P=0.006]。见表3。
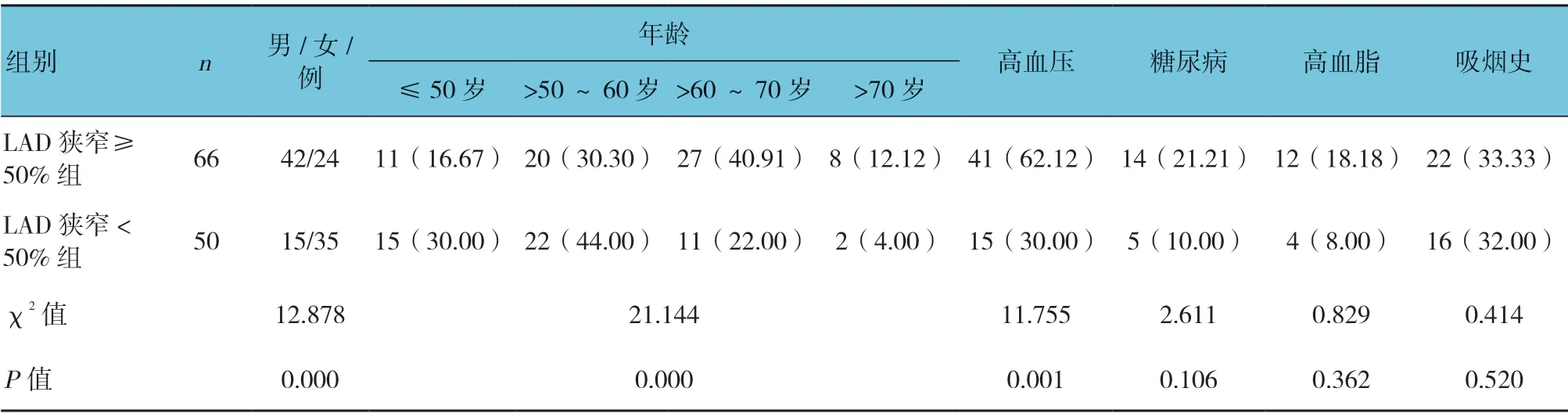
表1 一般资料比较 例(%)
表2 两组LM 长度、LAD-LCX 夹角及LM-LAD 夹角的比较 (±s)
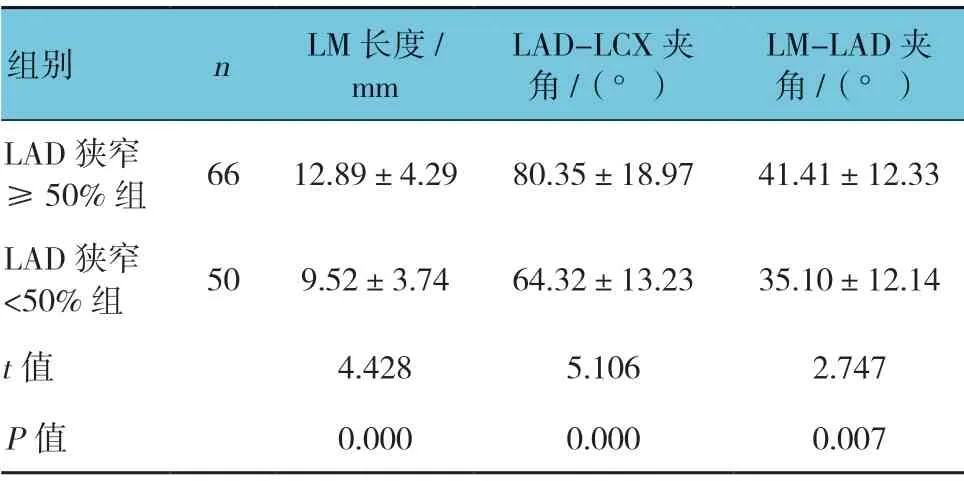
表2 两组LM 长度、LAD-LCX 夹角及LM-LAD 夹角的比较 (±s)
组别 n LM 长度/mm LAD-LCX 夹角/(°)LM-LAD 夹角/(°)LAD 狭窄≥50%组 66 12.89±4.29 80.35±18.97 41.41±12.33 LAD 狭窄<50%组 50 9.52±3.74 64.32±13.23 35.10±12.14 t 值 4.428 5.106 2.747 P 值 0.000 0.000 0.007
2.4 LM 长度、LAD-LCX 夹角预测LAD 显著狭窄的诊断价值
LM 长度预测LAD 显著狭窄的临界值为10.3 mm,敏感性为71.20%(95% CI:0.587,0.817),特异性为66.00%(95% CI:0.512,0.788),曲线下面积(AUC)为0.716(95% Cl:0.620,0.810);LAD-LCX 夹角预测LAD 显著狭窄的临界值为80°,敏感性为66.10%(95% CI:0.433,0.683)、特异性为88.00%(95% CI:0.757,0.955),AUC 为0.762(95% CI:0.680,0.850)。见表4和图4。
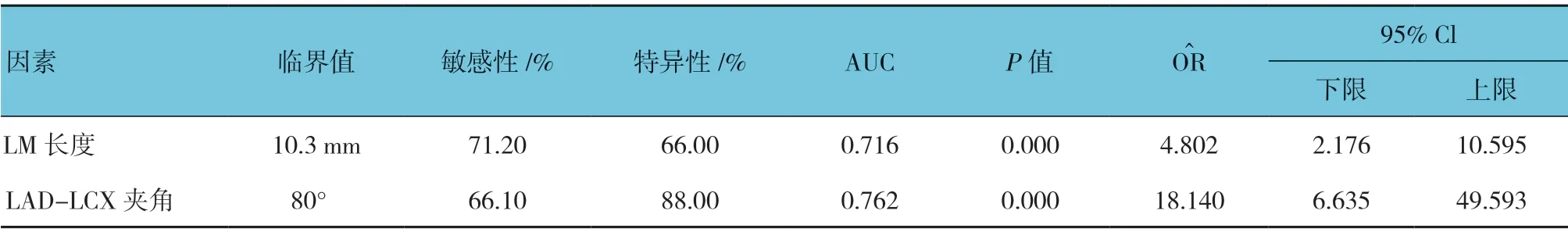
表4 LM 长度、LAD-LCX 夹角预测LAD 显著狭窄的诊断价值参数
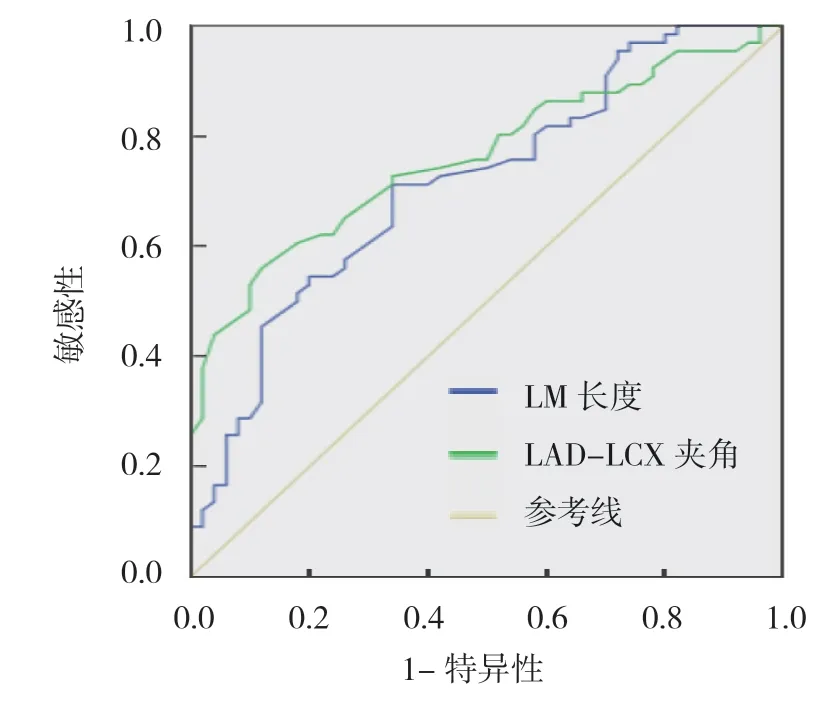
图2 LM 长度、LAD-LCX 夹角预测LAD 显著狭窄的ROC 曲线
3 讨论
CAG 作为判断冠状动脉狭窄程度的金标准[5],为有创检查,对早期检测易损斑块缺乏敏感性和特异性。冠状动脉CTA 二维图像上直接测量管腔狭窄程度可能因为大量斑块的形成造成较大的误差,敏感性和特异性较低。冠状动脉CTA 后处理技术能直观清晰显示冠状动脉解剖结构及相关的粥样硬化斑块[6],三维测量左冠状动脉解剖结构克服传统二维分析的局限性,提高了冠状动脉CTA 的诊断价值。
本研究显示LM 越长,LAD 越易狭窄,与刘晓蓓等[2]的研究证实LM 越长,夹角区越易形成斑块相一致,并且本研究从绘制的ROC 曲线进一步得出LM 长度预测LAD 显著狭窄的临界值约10.3 mm。左冠状动脉内血液在入口处有一定的速度和压力,流动过程中LM 管腔内血流速度逐渐减低,于分叉处形成血流停滞区,此处摩擦力减小,剪切应力小;LM 管腔内压力在血流过程中逐渐减小,LM 越长,LM 远端分叉处压力越小,分叉处剪切应力就相应越小。
本研究可知LAD-LCX 夹角预测LAD 显著狭窄,其临界值约80°,吴渝千等[3]、刘晓蓓等[7]所研究的LAD-LCX 夹角预测左冠状动脉发生病变的临界值分别约70°、80°。临界值不同的原因可能是吴渝千等研究的范围仅是LAD 近段。较大的分叉角与较高的湍流和较低的剪切应力有关[8],较大的LAD-LCX 夹角通过改变剪切应力,引起血流动力学发生变化,进而诱导冠状动脉系统形成斑块[9]。LAD-LCX夹角越大,夹角区剪切应力越小[10]。
LM 长度较长、LAD-lCX 夹角较大均导致低剪切应力。低剪切应力可刺激多种血管活性物质的释放,提高多种酶的活性,促进血管内皮细胞内蛋白磷酸化,使转录因子活化,进而使血管内皮细胞活性增强,表现为氧化应激,一氧化氮生成减少和促炎作用增强[11],炎症细胞的聚集及炎症介质的生成,进一步促进动脉粥样斑块形成、破裂,以及血栓形成。
本研究多因素回归分析证实LM-LAD 夹角不是预测LAD 显著狭窄的独立因素,CUI 等[12]也认为LM-LAD 夹角与LAD 显著狭窄无关。而其他一些学者[4,13-15]认为,LM-LAD 夹角弯曲是LAD 低剪切应力的预测因子,LM-LAD 夹角与冠状动脉钙化积分有相关性,LM-LAD 预测冠状动脉支架术后支架内再狭窄的夹角临界值约34°。该结果不同的原因可能是:①LM-LAD 夹角的定义不同。部分研究者直接测量LM-LAD 夹角,部分研究者以LM 延长线与LAD 夹角为LM-LAD 夹角;②LAD 狭窄的位置不同。LAD 粥样硬化的位置不同,剪切应力的大小也随着不同,进而导致夹角的大小也不相同。因此,LM-LAD 夹角对LAD 狭窄的评价还有待进一步研究证实。
本研究的局限性:由于CAG 为有创检查,本研究未招募志愿者,本研究纳入患者均为左冠状动脉斑块形成者,多数患者斑块较多,这对研究有一定程度的影响。本研究未对LAD 进行分段研究,且对显著狭窄组患者未按照狭窄程度进一步分组分析,不同段的LAD 狭窄、LAD 中重度狭窄均可能对本研究造成影响。本研究为单中心样本研究,有待后期增加样本量进一步证实研究结论。
总之,LM 长度≥10.3 mm、LAD-LCX 夹角≥80°可以为临床早期鉴别冠状动脉粥样硬化性心脏病心病的风险等级提供一定的参考依据。
