经皮椎体成形术对相邻和非相邻椎体新发骨折发生率的影响及危险因素分析
2020-11-25马伟民付爱军
马伟民 付爱军
(1.郑州市第七人民医院骨一科,郑州 450000;2.华北理工大学附属医院神经外科,河北唐山 063000)
随着世界各地人口的持续老龄化,骨质疏松症和骨质疏松性椎体压缩骨折(osteoporotic vertebral compression fractures,OVCFs)的发生率逐步增加,OVCFs 已成为影响老年人健康的主要问题,每年影响全世界140万以上人员的健康[1]。保守治疗包括卧床休息、阿片类镇痛、肌肉松弛剂、支具等,不能立刻缓解疼痛,长期卧床休息可能导致肺部疾病恶化、褥疮、深静脉血栓形成、骨不连、进行性脊柱后凸畸形、抑郁、骨质脱矿及整体生活质量下降,骨质脱矿不可避免地增加了再次骨折的风险[2]。经皮椎体成形术(percutaneous vertebroplasty,PVP)目前是治疗疼痛性OVCFs 的微创手术之一。研究[3]表明,PVP 可有效缓解疼痛,减少止痛药的需求,促进患者早期功能康复,提高OVCFs患者生活质量。
然而,PVP 可能增加未治疗椎体OVCFs 风险,特别在骨质疏松症患者中[4]。有研究[5]表明,与保守治疗相比,PVP 术后增加新发OVCFs 的发生率,特别是相邻椎体OVCFs。这些研究推测PVP 与较高的新发OVCFs 发生率相关。然而,一些学者[6]认为,新发OVCFs 是骨质疏松症本身相关的自然过程。没有确信的证据表明新发OVCFs 是由于骨水泥增强后导致,且仍然不清楚新发骨折是骨水泥增强的结果还是骨质疏松症自然进展的结果[7]。本研究目的:①确定是否PVP 术后增加新发OVCFs;②新发OVCFs 是否更频繁地发生在接受治疗的椎体骨折附近;③探讨新发OVCFs主要危险因素。
1 资料与方法
1.1 入排标准
对2013 年12 月至2017 年12 月在我院诊断为OVCFs的所有患者进行筛查。纳入标准:①年龄≥55岁;②首次OVCF为单节段胸腰椎新鲜OVCF(X线片提示椎体压缩性改变,MRI提示椎体骨髓水肿),病程在3 周以内;③患者主诉明显的腰背疼痛,相应椎体压痛及叩击痛,骨密度测定(双能X线吸收测定法)T值≤-2.5 SD;④OVCF 腰背痛的体检部位与MRI 和X线影像学检查一致;⑤双侧椎弓根完整无骨折;⑥基本信息、案例资料、影像学资料及后续资料完整,随访至少24 个月。排除标准:①骨质疏松症以外的原因引起的OVCFs患者;②脊髓压迫者;③神经功能缺损者;④影响手术的出血性疾病患者;⑤合并严重心、肝、肾或肺部疾病不能耐受手术的患者。
2013 年12 月至2017 年12 月期间754 例患者中经入排标准筛查,590 例患者纳入本研究,女409 例,男181 例,年龄55~89 岁,平均(72.0±10.3)岁。对符合标准的患者进行回顾性研究,定期进行电话随访,随访时间2~6 年,平均(4.1±1.1)年。告知患者治疗方案,根据患者选择的治疗方案不同将患者分为PVP组和保守组。其中,PVP 组纳入296 例,保守组纳入294例。随访期间,保守组12例患者因腰背疼痛得不到缓解,要求并接受了PVP治疗;11例(PVP组6例和保守组5 例)患者因其他原因死亡未能完成2 年随访。最终PVP 组290 例和保守组277 例患者完成至少2年随访,两组基线特征差异无统计学意义(表1)。
1.2 观察指标
收集和分析临床资料包括年龄、性别、体重指数(body mass index,BMI)、视觉模拟疼痛评分(visual analogue scale,VAS)、椎体前缘高度、腰椎BMD、初始骨折节段、新发骨折节段与初始骨折节段的间隔、手术前和末次随访椎体压缩率和后凸角等。其中,PVP组和保守组出现新发OVCFs 的患者为新发组,其余患者为无新发组。新发组中,伤椎相邻节段OVCFs的患者为邻椎组,其余为远椎组。
所有患者均进行脊柱X线和MRI检查。放射线筛选OVCF患者,MRI特征性水肿和炎症信号证实急性骨折信号:MRI T1加权图像上呈低信号强度,MRI T2加权图像上呈高信号强度及MRI抑脂像呈高信号强度。
1.3 治疗方法
PVP在C型臂X线机透视下进行,患者胸部和髂腰部垫高,使患者脊柱过伸复位,使用2%利多卡因行双侧椎弓根局部麻醉,经双侧椎弓根入路注射骨水泥,骨水泥注入器进入椎体的前四分之三处开始注入骨水泥,根据骨水泥弥散情况调整注入器深度,注入3~8 ml 的Mendec 骨水泥(Tecres 波斯公司,维罗纳,意大利),待骨水泥充分弥散填充椎体后,停止注射。PVP术后即允许患者佩戴支具间断下床活动,但仍以卧床休息为主,4 周后佩戴支具逐步下地行走。保守治疗包括口服镇痛药、卧床休息、理疗和胸腰椎支具。接受8 周保守治疗的患者根据疼痛缓解情况可逐步进行康复锻炼。两组患者均接受双膦酸盐、钙剂和维生素D作为基础治疗。
表1 两组一般资料比较[(),n(%)]

表1 两组一般资料比较[(),n(%)]
1.4 随访和新发OVCF纳入标准
所有患者定期进行一次电话随访,至少随访2年。如果患者背部疼痛突然加剧,要求进行X 线和MRI检查,以确定是否存在新发OVCFs。新发OVCFs的纳入标准:①初始PVP和保守治疗后疼痛复发,期间有明显的疼痛缓解期;②MRI 证实新节段的新发OVCF。该研究中,仅记录和分析症状性新发OVCF。骨折部位分为胸椎(T5~T10)、胸腰椎(T11~L2)和腰椎(L3以下)。对初始或再发的OVCF患者,使用双能X 射线吸收测量仪(好乐杰QDR 2000,好乐杰公司,美国)测量腰椎BMD。骨质疏松症定义为T值≤-2.5 SD。
1.5 统计学方法
采用SPSS 19.0 软件进行统计分析,连续变量以均值±标准差表示,分类变量以百分比表示。连续变量使用t检验,分类变量采用χ2检验评估组间差异。采用Logistic多因素回归分析PVP术后再发骨折的危险因素。以P<0.05为差异有统计学意义。
2 结果
2.1 PVP组与保守组新发骨折发生率比较
随访至少24 个月后,PVP 组290 例患者有36(12.4%)例出现40(13.8%)个新发OVCFs,保守组277例患者有31(11.2%)例出现34(12.3%)个新发OVCFs。PVP组新发骨折发生率略高于保守组,但差异无统计学意义(P=0.51)。PVP 组与保守组在新发骨折(包括相邻和非相邻骨折)发生率、骨折位点均没有显著差异(表2)。
2.2 PVP组与保守组再发骨折发生率及分布比较
PVP组中,邻椎新发OVCFs 16个(5.5%),远椎新发OVCFs 24个(8.3%)。邻椎组数量显著小于远椎组数量。保守组中,邻椎新发OVCFs 14个(5.1%),远椎新发OVCFs 20个(7.2%)。两组均表明非相邻椎体再发骨折的发生率较高。新发OVCFs 的分布:PVP 组胸椎(27.5%),胸腰段(62.5%)和腰椎(10.0%);保守组胸椎(32.4%),胸腰椎(58.8%)和腰椎(8.8%,表2)。两组中胸腰段水平均出现较多新发OVCFs,两组比较差异无统计学意义。与初始骨折节段相比,新发骨折节段分布没有显著差异(表2)。初始OVCF和新发OVCFs 的节段分布在两组(PVP 组和保守组)之间相似。
表2 新发OVCFs的发生率[(),n(%)]
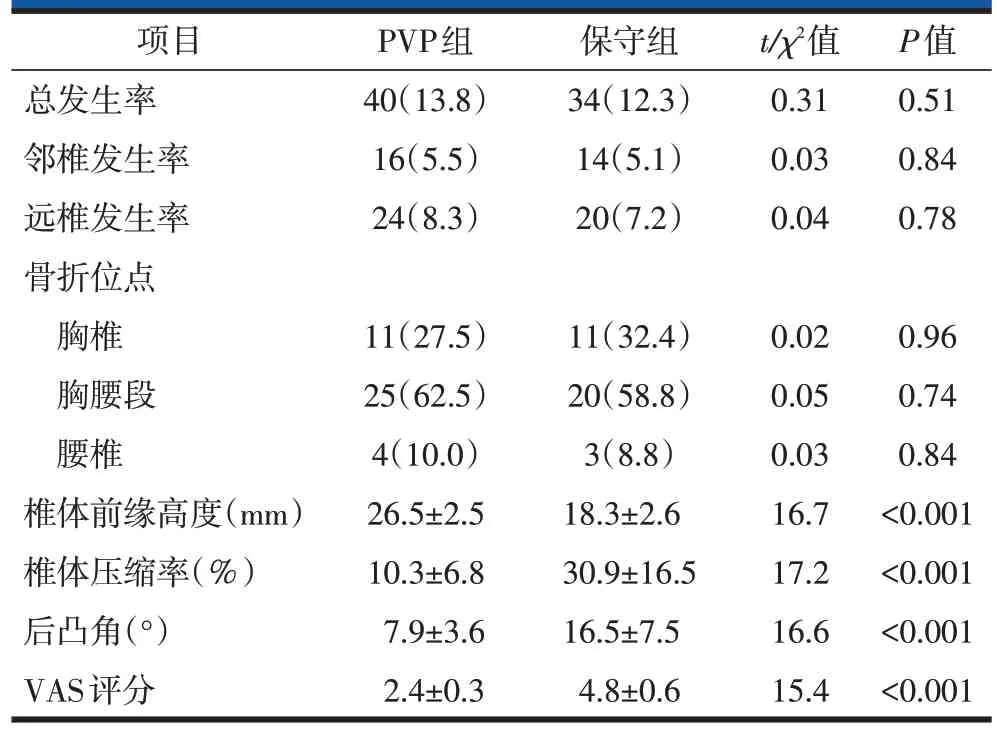
表2 新发OVCFs的发生率[(),n(%)]
2.3 PVP组与保守组VAS评分比较
PVP 组VAS 评分末次随访较术前显著改善(P<0.001)。末次随访VAS 评分PVP 组较保守组显著降低(P<0.001,表2),提示PVP 可显著缓解腰背部疼痛,改善患者生活质量。
2.4 PVP组与保守组椎体前缘高度比较
PVP 组椎体前缘高度末次随访较术前显著改善(P<0.001)。末次随访椎体前缘高度PVP组较保守组显著改善(P<0.001,表2)。保守组椎体前缘高度末次随访较术前加重(P<0.05)。
2.5 PVP组与保守组椎体压缩率和后凸角比较
PVP 组椎体压缩率和后凸角末次随访较术前显著改善(P<0.001)。末次随访椎体压缩率和后凸角PVP 组较保守组显著改善(P<0.001,表2),提示PVP可显著恢复椎体高度,改善椎体压缩。
2.6 新发组与无新发组BMD及一般资料比较
新发组BMD明显低于无新发组,差异有统计学意义(P<0.01,表3),提示较低的基线BMD 增加新发OVCFs的风险。新发组和无新发组年龄、性别和初始骨折节段差异无统计学意义。
2.7 邻椎组与远椎组OVCFs发生率及一般资料比较
邻椎组的OVCFs 发生率较远椎组低,但差异无统计学意义。邻椎组和远椎组年龄、性别、初始骨折节段和BMD差异无统计学意义(表4)。
2.8 Logistic多因素回归分析PVP术后再发骨折影响因素
Logistic多因素回归分析发现,所有相关因素中,仅BMD 降低会增加新发椎体骨折的风险(表5)。新发组(67 例患者)平均BMD 为-4.5±0.7,无新发组(500例患者)平均BMD为-3.1±0.6,基线BMD是再发骨折的唯一危险因素。
3 讨论
3.1 PVP治疗与新发OVCFs的现状研究
PVP 已成为治疗疼痛性OVCFs 一种安全有效的微创手术,用于药物治疗难以愈合的腰背痛,可迅速缓解患者的痛苦,提高生活质量,患者可早期康复活动[1,2]。通常PVP治疗的短期效果令人满意。然而,回顾性研究报道PVP 术后有增加新节段再发骨折的风险,引起椎体骨水泥增强是否增加新发OVCFs发生率的担忧,尤其相邻椎体[8]。Uppin 等[9]对177 例OVCFs患者随访1 年发现,新发OVCFs 的发生率为12.4%,其中三分之二(67%)发生在与先前治疗相邻的椎体中。Komemushi等[10]发现83例患者骨水泥强化后,59例新发骨折,其中邻椎41例。这些研究发现,与治疗椎体相邻的椎体发生新发骨折的风险明显高于不与治疗椎体相邻的椎体,可能与OVCFs好发部位有关。
表3 新发组和无新发组的临床特征[(),n(%)]
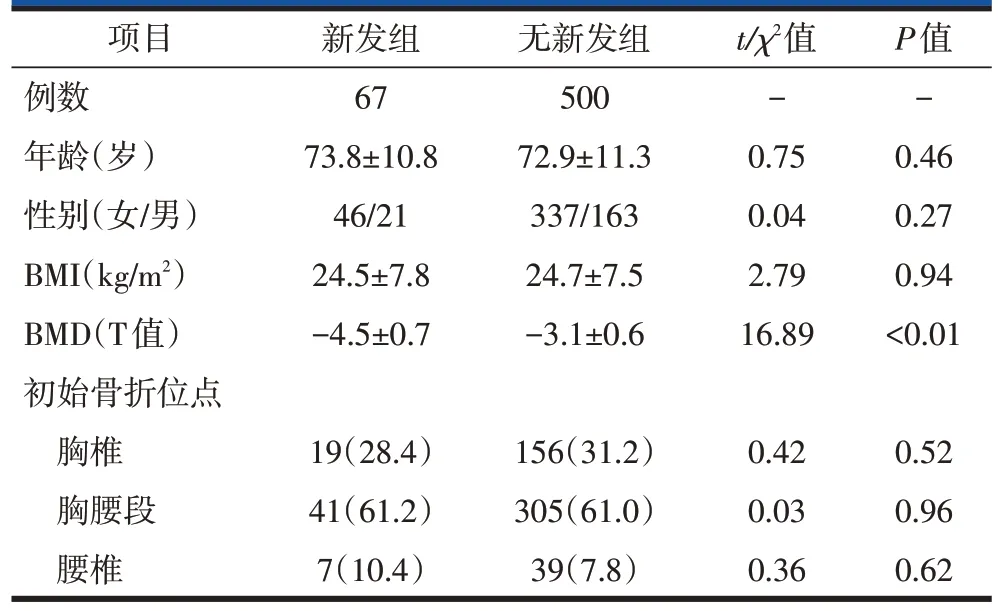
表3 新发组和无新发组的临床特征[(),n(%)]
表4 邻椎组和远椎组的临床特征[(),n(%)]
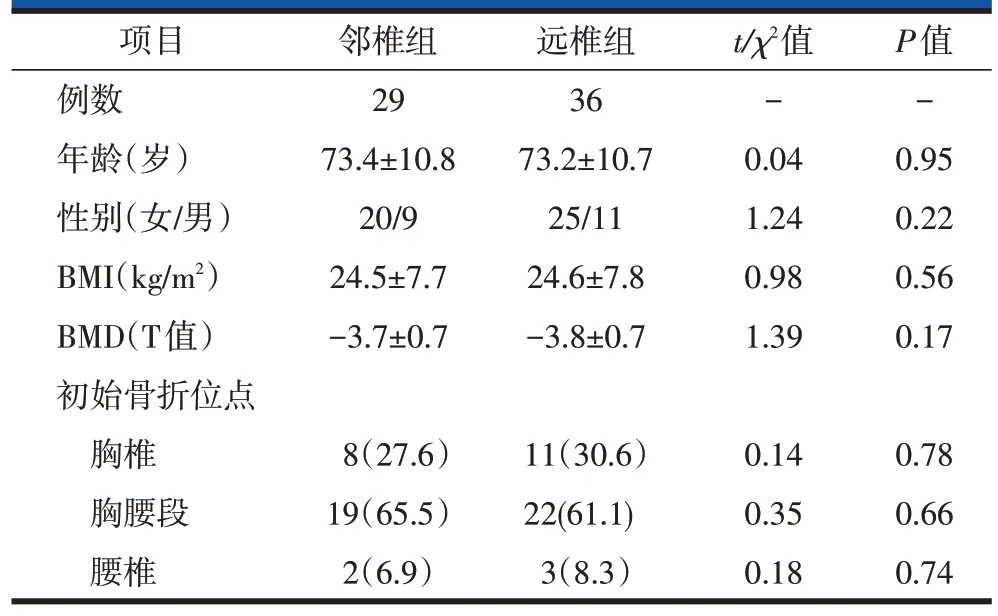
表4 邻椎组和远椎组的临床特征[(),n(%)]
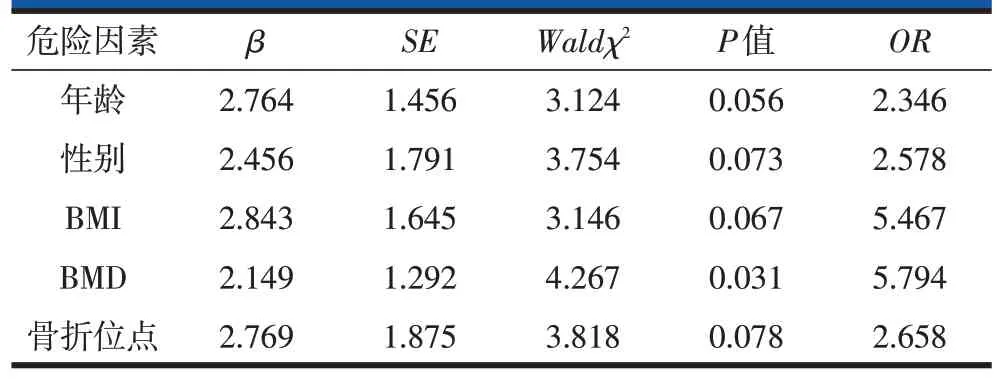
表5 PVP术后再发骨折多因素回归分析
本研究对PVP 组和保守组新发骨折进行了研究比较,PVP组和保守组新发骨折的风险分别为13.8%和12.3%,两组差异无统计学意义,显示PVP 不会增加新发OVCFs 发生率。有研究[11]发现预防性PVP 治疗可减少邻近椎体再发骨折风险,提示PVP 治疗不仅不会增加邻近椎体再骨折风险,反而降低其风险。
3.2 PVP术后椎体的生物力学研究
许多研究者试图通过生物力学研究来探讨这一问题,以确定新发椎体骨折的危险因素[12]。有研究者[13,14]认为PVP 增加了生物力学刚度和强度,改变了椎体负荷传递,这种变化增加了其他椎骨应力,特别是相邻椎骨,使它们更容易发生骨折。但有研究[15]认为新发骨折可能是骨折椎体相邻椎体活动僵硬的后果。此外,椎体强化后,患者因为腰背部疼痛缓解,日常身体活动增加,机械压力增加,对邻椎施加额外的压力[16]。
然而,Villarraga 等[17]研究表明,椎体强化对治疗节段相邻椎体的应力和张力影响很小。此外,骨水泥增强椎体对骨折椎体椎间盘压力和终板应力的影响较小[6]。故有研究者提出,PVP 术后并不增加邻椎骨折风险。
3.3 PVP与新发椎体骨折的临床研究
最近,临床研究[18]发现PVP不会增加未经治疗椎体,尤其邻椎骨折的风险。Klazen等[19]发现,PVP与保守治疗相比,平均随访11.4个月后,新发椎体骨折的发生率没有显著差异。一些meta分析[18,20]发现PVP并未导致OVCFs 风险增加,无论是邻椎还是总的OVCFs,PVP和非手术治疗两种方法之间没有显着差异。这些meta分析与本研究的主要结论一致,即与保守治疗相比,PVP并未显著增加新发椎体骨折的发生率[18,20]。
本研究PVP 组新发骨折发生率略高于保守组,但无论是相邻椎体还是远节椎体,差异均无统计学意义。PVP 术后新发骨折发生率增加可能与术后疼痛缓解、患者的活动增加及早期负重行走有关[21,22]。生物力学研究[22]表明,PVP术后可能会恢复脊柱的正常负荷承受能力,降低脊柱节段的僵硬度并且降低椎间盘的压力,这些效应与后凸变化相结合,将负荷转移到脊柱后部,使脊柱90%的负荷转移到椎弓。
3.4 较低的基线BMD是新发骨折危险因素
较低的基线BMD被认为是新发骨折最重要的危险因素之一,BMD 降低与椎体骨折的发生率增加有关[2,21,22]。本研究所有危险因素中,仅显示BMD 降低会增加新发椎体骨折风险。新发组(67例患者)平均BMD为-4.5±0.7,无新发组(500例患者)的平均BMD为-3.1±0.6,基线BMD 是新发骨折的唯一危险因素。Uppin等[9]发现,随着骨质疏松症恶化,患者更易在相邻椎体中发生新的骨折。骨质疏松症导致进行性骨吸收,最终导致骨强度受损和微结构恶化。Yoo 等[23]也发现,低BMD不仅可导致新发骨折风险增加,也可导致椎体退行性改变。本研究与大多数研究报告相比,PVP 组和保守组的新发骨折发生率较低,提示有效的抗骨质疏松症药物和伤后前2 个月外部支具保护对防止再次椎体骨折至关重要。这与Yang等[24]研究一致,椎体骨折后的抗骨质疏松症对于预防其他椎体再骨折至关重要。
3.5 PVP增加相邻椎体节段再发骨折的误解
BMD 而非PVP 是新发骨折的危险因素,但现有某些文献报道,相邻节段椎体出现更多新发骨折,可能存在偏倚。胸腰椎水平最易发生OVCF,这取决于其特殊的结构和机械传导;胸腰段交界处有更高的动态活动性,相邻位置的再发OVCF发生率较高。因此胸腰段交界处的初始骨折发生率高于胸椎和腰椎区域。无论初始骨折是否发生在胸腰段,PVP组和保守组均在胸腰段水平更常发生新的骨折。因此,再发骨折极有可能与初始骨折节段相邻,误导研究人员认为PVP 是相邻椎体骨折的危险因素。由于胸腰交界处的高动态运动性,表明佩戴腰背部支具以减少运动和在日常生活中小心康复活动的重要性。
3.6 本研究的局限性
本研究的局限性:首先,回顾性研究的自然属性无法避免;其次,未进行随机对照分组,可能具有选择偏倚,对研究结果产生一定的影响;再次,研究人员未完全实行盲法,可能产生主观偏倚;第四,新发骨折只纳入有症状的骨折,而没有对所有的患者进行系统的影像学随访,可能会遗漏部分症状较轻的新发骨折患者,可能产生数据偏倚。因此,本研究结果有待于进一步随机、对照和双盲临床试验验证。
综上,与保守治疗相比,PVP 不仅可改善椎体压缩和后凸角,恢复椎体部分高度,而且术后不会增加新发OVCFs 的发生率,尤其是邻近椎体。新发OVCFs 最重要的危险因素是骨质疏松症。有效的抗骨质疏松症药物和伤后前2个月外部支具小心保护,逐步康复锻炼对防止再次椎体骨折至关重要。
