高浓度碘对比剂在肝癌64排螺旋CT动态增强扫描中的效能分析
2020-11-25乔龙虎张振奇
贺 莉 乔龙虎 张振奇
安徽省亳州市中医院放射科 (安徽 亳州, 236800 )
原发性肝癌(PHC)作为高致死率的恶性肿瘤,未经系统性治疗晚期患者的总生存期不足3个月,即使经系统性治疗晚期患者的5年生存率也不足70%,10年生存率不足40%[1]。PHC属于进展较快的恶性肿瘤,初期并无特异性症状,临床出现症状时大都已经处于中晚期,早期确诊有利于PHC治疗[2]。包括X线摄影、超声内镜、PET-CT等影像学技术均在PHC早期诊断中有所应用,但影像学技术存在的软组织分辨较差的缺点制约了临床应用。64排螺旋CT(64-MDCT)可采用增强扫描技术进行软组织扫描,可清晰地显示肿瘤血供、组织被侵犯、肿瘤大小等情况,在临床已应用于肝癌的诊断及预后评估[3,4]。然而,64-MDCT增强扫描的应用效果受碘对比剂的浓度、剂量、注射方式以及扫描参数等多种因素的影响[5,6]。另外64-MDCT增强扫描时,不同扫描分期的病灶检出率也不相同,文献研究倾向于动脉期对肝癌病灶的检出最高[7,8]。鉴于此,本研究以90例肝癌患者为研究对象,观察64-MDCT扫描高、低浓度碘对比剂应用在肝癌患者增强扫描中的效能,现报道如下。
1 资料与方法
1.1 一般资料 2018年1月至2019年6月本院收治的90例肝癌患者,按随机数字法分为300 mg/ml浓度碘对比剂组(简称低浓度组)和350 mg/ml浓度碘对比剂组(简称高浓度组)。低浓度组45例,男26例,女19例;年龄最大65岁,最小37岁,平均(48.9±6.4)岁。高浓度组45例,男27例,女18例;年龄最大62岁,最小40岁,平均(47.3±5.1)岁。
1.2 诊断标准 所有患者的诊断均符合中国抗癌协会病理专业委员会2015年制定《原发性肝癌规范化病理诊疗指南》中的标准[9]。
1.3 纳入与排除标准 纳入标准:①符合上述诊断且经肝脏穿刺病理诊断者;②年龄在35~65岁;③签订知情同意书者。排除标准:①年龄大于65岁或小于35岁者;②伴有心、脑、肾、胃、肠等器官严重疾病者;③对碘剂过敏者。
1.4 检查方法 两组患者均采用64-MDCT行肝脏扫描诊断。扫描前先行碘过敏试验,确定无碘过敏指征后择期行64-MDCT扫描。扫描前予以禁食8~12h,扫描前温水1000ml充盈胃部。扫描中指导患者进行呼吸训练,以尽可能减低呼吸伪影带来的影响。扫描中统一以碘海醇作为对比剂,低浓度组患者注射常规碘海醇,剂量为300mg/ml,约1.5 ml/kg,高浓度组患者注射高碘海醇,剂量为350mg/ml,约1.7ml/kg),注射速率均选用3 ml/s。所有病例均对肝实质、主动脉、门静脉进行三期扫描,即动脉期扫描、门静脉期扫描和延迟期扫描,扫描时间分别为碘海醇注射后的20s~35s(共10s)、65s~75s(共10s)和180s~240s(共60s)。
采用上海联影医疗科技有限公司Uuct760仪器,参数统一设置为相同:电压/电流/准直器/探测针/层厚/螺距=120 kv/180 mAs/1.5 mm/512×512/5 mm/5 mm。扫描所得数据传至工作站进行重建。
1.5 观察指标 测量增强肝实质、主动脉、门静脉的动脉期、门静脉期和延迟期的CT值,统计病灶检出结果,并分析动脉期、门静脉期和延迟期病灶检出率,观察患者肾毒性不良反应情况。病灶检出评价标准[10]:图像无病灶显示计为1分;病灶形态较为模糊,但可能偏向无肝癌病灶计为2分;病灶形态较为模糊,但可能偏向有肝癌病灶计为3分;病灶清晰,且可明确显示其血供、血管、位置等解剖关系,可明确辨别出存在病灶计为4分。3~4分确诊为肝癌病灶阳性。
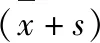
2 结果
2.1 两组患者肝实质扫描CT值 见表1。

表1 两组患者肝实质扫描CT值比较
2.2 两组患者主动脉不同分期增强CT值 见表2。

表2 两组患者主动脉不同分期增强CT值比较
2.3 两组患者门静脉不同时期增强CT值 见表3。

表3 两组患者门静脉不同分期增强CT值比较
2.4 两组患者病灶检出数及不同分期病灶检出率 见表4。

表4 两组患者病灶检出数及不同分期病灶检出率比较 [个(%)]
2.5 两组患者不良反应发生情况 两组患者均未出现严重肾毒性不良发应。高浓度组患者有5例出现轻度不良发应,占比11.11%;低浓度组患者有4例出现轻度不良发应,占比8.89%,两组比较t=0.123,P=0.726,差异无统计学意义。
3 讨论
肝脏不仅是人体消化系统中最重要器官,也是机体代谢功能器官,同时也是恶性肿瘤高发器官之一。早期确诊是制定有效治疗方案的基础,但目前CT常规平扫在临床诊断应用中存在较大局限性,尤其在小肝癌和肝血管瘤癌检出方面尤为明显[11]。Kim[12]证实常规CT扫描应用于1cm以下肝肿瘤检出率很低,仅为23.4%,其主要原因在于成像的对比度和清晰度不足。近年,64-MDCT增强扫描借助造影剂进行肝脏多期扫描,有效提高了病灶检出率。
64-MDCT增强扫描可增强正常组织和病灶组织之间的碘密度对比差,对病变组织影像进行增强,这利于避免CT平扫成像的对比度和清晰度不足[13]。然而64-MDCT增强扫描也受较多因素影响,如患者自身因素(如心肾功能)、扫描参数(如扫描时间、准直器设置、探测针设置)、碘对比剂应用方法(如浓度、剂量、注射方式)等[14-16],尤其是碘对比剂的应用是肝癌64-MDCT增强扫描研究中的热点。在早期研究中,有学者指出,高注射速度(5 ml/s)时肝癌64-MDCT增强扫描效果强于低注射速度(3 ml/s)[17]。但近期研究显示,高注射速度的不良反应较多,且对肝癌64-MDCT增强扫描CT峰值提升并未产生直接影响,故临床最常见注射速度为3 ml/s[18]。Awai等[19]的研究显示:肝癌64-MDCT增强扫描中,碘对比剂应用剂量对增强扫描的CT值产生影响,这与高剂量对比剂进入肝脏浓度较大,因此可增强影像效果。另外,有大量研究显示,在保持对比剂总量相同的情况下,高浓度碘对比剂对病灶显示效果更佳[20]。为进一步证实高浓度碘对比剂扫描在肝癌诊断中更具效能,本研究在控制其他影响因素情况下进行研究,结果提示高浓度碘对比剂扫描在肝癌患者分期诊断中具有更佳的肿瘤检出效能。目前临床对于高浓度碘对比剂应用最大的质疑在于其肾毒性,如肾性低蛋白血症、肾性低血钾症等。但本研究中,两组患者均未出现严重的肾毒性不良反应,提示碘对比剂浓度提升到350 mg/ml也是相对安全的。
