血清LDH和β2-MG水平与多发性骨髓瘤患者预后的相关性
2020-11-24韩少玲吴亚兵张家友陈丽娟
韩少玲 吴亚兵 张家友 陈丽娟
多发性骨髓瘤(multiple myeloma,MM)是一种起源于B细胞系的恶性浆细胞病变,其病理改变为单克隆免疫球蛋白的异常浆细胞增加,临床可表现为多种症状,累及多个器官,包括骨痛、贫血、感染、肾功能不全、溶骨性破坏及凝血功能异常等[1]。MM多具有较为明显的异质性,患者临床进程差异较大,临床预后较难预测。近年来,实验室指标的检测在疾病诊断及预后中发挥越来越重要的作用。乳酸脱氢酶(lactate dehydmgenase,LDH)是催化乳酸转化成丙酮酸的关键酶,可在组织缺氧、贫血及恶性肿瘤疾病中出现明显升高[2];β2-微球蛋白(β2-microglobulin,β2-MG)是一种广泛存在于真核细胞膜上的单链低分子蛋白质,可反映细胞增殖活性及恶性变化的存在[3-4]。目前已有部分学者对MM患者血清LDH和β2-MG水平进行了研究,但2种标志物与多发性骨髓瘤患者病程及预后的关系仍存在一定争议,尚待更大样本研究证实。本研究以我院收治的67例初诊MM患者作为研究对象,分析其水平与病程及预后的关系,现报告如下。
1 材料与方法
1.1 一般资料
选择2013年2月至2018年12月我院血液科收治的67例初诊MM患者作为研究对象,纳入MM组,所有患者均符合《血液病诊断及疗效》[5]中的诊断标准,排除严重肝功能异常、动脉粥样硬化及急慢性感染性炎症疾病者。另择同期于我院查体的100例健康志愿者作为对照组。
MM组患者男性40例,女性27例,年龄40~77岁,中位年龄58岁;IgG类46例,IgA类21例;Durie-salmon分期[6]Ⅰ期患者18例,Ⅱ期患者26例,Ⅲ期患者23例。对照组受试者男性66例,女性34例,年龄28~80岁,中位年龄50岁。经分析,2组受试者性别组成、年龄等一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法
患者入院后采集空腹静脉血,离心分离血清,保存备用。采用放射免疫法测定血清β2-MG水平,实验仪器为全自动Labsystems352型酶标仪,试剂盒由北方生物技术研究所提供;LDH水平采用日立7600全自动生化分析仪进行测定,实验操作均严格按照试剂盒说明书进行。
统计患者临床资料;随访统计患者总生存时间,总生存时间的定义为患者初诊至死亡或末次随访的时间。
1.3 统计学分析
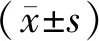
2 结果
2.1 MM组及对照组患者血清学指标比较
MM组血清β2-MG、LDH水平高于对照组,差异具统计学意义(P<0.05)。见表1。

表1 MM组及对照组患者血清学指标比较
2.2 血清LDH和β2-MG水平与MM组患者临床参数的关系
不同性别、年龄、免疫球蛋白分型MM患者血清LDH和β2-MG水平比较,差异无统计学意义(P>0.05);是否合并重度贫血、骨髓浆细胞比例、ECOG评分及DS分期与血清LDH和β2-MG水平相关(P<0.05),有重度贫血、骨髓浆细胞比例>30%、ECOG评分>3分、DS分期为Ⅲ期患者血清LDH和β2-MG水平显著高于无重度贫血、骨髓浆细胞≤30%、ECOG评分≤3分、DS分期为Ⅰ~Ⅱ期的患者(P<0.05)。见表2。
2.3 血清LDH和β2-MG水平与MM组患者预后的关系
入组患者均获得随访,随访截点时间为2019年8月30日,入组患者随访时间为6~70个月,中位随访时间42个月。
对患者进行分组,分为LDH高值组(LDH>245 U/l,27例)、LDH低值组(LDH≤245 U/l,40例)及β2-MG高值组(β2-MG>5.5 mg/l,25例)、β2-MG低值组(β2-MG≤5.5 mg/l,42例),绘制各亚组患者预后生存曲线,Log-rank检验示,LDH高值组患者存活率显著低于LDH低值组(P<0.05);β2-MG高值组患者存活率显著低于β2-MG低值组(P<0.05)。详见图1~2。
2.4 MM患者预后的多因素分析
COX多因素分析示,合并重度贫血、DS分期为Ⅲ期、LDH>245 U/l、β2-MG>5.5 mg/l是MM患者预后不良的独立危险因素(P<0.05)。见表3。
3 讨论
LDH是糖酵解途径中的代谢酶,广泛分布于肾、肝、脾、心肌及红细胞、白细胞等组织或细胞中,LDH是反映细胞代谢状态的敏感指标,可用于提示机体无氧、缺氧酵解,同时也可提示细胞恶性转化[7]。恶性肿瘤作为一种消耗类疾病,肿瘤细胞可过度摄取、消耗葡萄糖。现有研究表明,肿瘤细胞中存在基因调控作用失调,可出现LDH合成的急剧增加,另外也可通过能量代谢障碍、细胞损伤等机制增加LDH的表达及释放,导致血清LDH的升高[8]。本研究结果显示,与对照组受试者比较,MM患者可出现血清LDH的明显增加,且其水平与MM患者骨髓浆细胞比例、ECOG评分及DS分期等相关,提示LDH水平可一定程度反映MM患者病程及病情严重程度。LDH与MM患者病情严重程度有一定相关,其水平可能可预测患者预后。目前已有部分研究开展了MM患者血清LDH水平与临床资料及预后关系的研究:Gu等[9]开展的一项研究发现,血清LDH升高(≥277 U/l)患者中位总生存时间为15.5个月,2年生存率为20%,而正常血清LDH水平(<277 U/l)患者中位生存时间为52.5个月,2年生存率高达81%,证实血清LDH升高MM患者预后较差;国外开展的一项研究也证实,血清LDH升高与骨髓瘤患者总生存期(HR=4.289)的缩短相关[10];但国内开展的一项骨髓瘤患者预后的多因素分析显示,血清LDH升高及正常患者远期总生存期及无复发生存率均无明显差异[11],本研究与前者研究结果类似。

表2 不同临床参数MM患者血清LDH和β2-MG水平比较

图1 LDH高值组、LDH低值组患者Kaplan-Meier生存曲线

图2 β2-MG高值组、β2-MG低值组患者Kaplan-Meier生存曲线
β2-MG是一种单链多肽低分子蛋白质,为组织相容性抗原的轻链,分布于真核细胞膜上,由淋巴细胞产生及分泌。在正常生理状态下,β2-MG与组织相容性抗原分离后可释放入血,以单体形式存在,通过肾小球基底膜滤过作用重吸收,在肾小管上皮细胞中降解为氨基酸。已有部分研究表明,肿瘤患者可出现β2-MG明显升高[12],本研究结果也证实这一点。目前认为恶性肿瘤患者出现β2-MG明显增高的机制为:一方面肿瘤细胞本身可合成、分泌β2-MG,肿瘤细胞旺盛的增殖代谢能力加快其合成,速度超过正常细胞;恶性肿瘤患者免疫稳定性失衡,免疫反应的亢进可增加淋巴细胞活性,增加β2-MG的分泌;另一方面,恶性肿瘤患者肾小管可出现肿瘤细胞浸润,导致肾脏滤过β2-MG减少,血清中β2-MG水平增加[13]。本研究结果也显示,不同分期、浆细胞比例患者血清β2-MG差异有统计学意义,提示其水平可反映肿瘤增殖活性及病情严重程度,既往吴晓颖等[14]开展的一项研究也证实血清β2-MG与MM患者临床分期相关,可作为评估患者病情的参考指标,本研究与其研究结果类似。另外本研究以5.5 mg/l作为β2-MG的分界值,分析高水平及低水平β2-MG患者预后情况,结果显示,高水平β2-MG患者预后较差,且COX多因素分析也提示高β2-MG水平是MM患者预后不良的独立危险因素。既往秦小琪等[3]对666例MM患者进行预后因素的分析,结果显示血清β2-MG水平<3.5 mg/l、β2-MG水平为3.5~5.5 mg/l及血清β2-MG≥5.5 mg/l患者中位总体生存时间分别为85.75、47.25 及35.05个月,组间比较差异具统计学意义;褚彬等[15]研究发现血清β2-MG水平≥5.5 mg/l组及<5.5 mg/l组患者无进展生存期无明显差异。本研究与前者研究结果类似,高β2-MG水平患者具有更差的预后,血清β2-MG水平可作为预测MM患者预后的参考指标。

表3 MM患者预后的单因素分析
综上,MM患者可伴有血清LDH及β2-MG水平的显著升高,且其水平与患者病情严重程度、预后相关,临床上可将其作为早期预测患者远期预后的参考指标。但本研究样本量较少,且对MM患者临床资料收集有限,未来仍有待进一步扩大样本量并进行详尽数据的收集以探究血清LDH及β2-MG水平在MM患者预后中的应用价值。
