新生儿呼吸窘迫综合征X线与CT表现及诊断价值
2020-11-19刘孝洁董帅举
刘孝洁,董帅举
新生儿呼吸窘迫综合征 (Neonatal respiratory distress syndrome,NRDS)病死率高达 45%~75%[1],又称肺透明膜病,多由肺泡表面活性物质缺乏所致。患儿常有进行性呼吸困难、呼吸衰竭等表现,早期诊断不当易出现漏诊、误诊现象,以至于延误患儿诊治时机,影响其生命安全。临床针对NRDS患儿,常通过CT、X线两种诊断手段进行检测[2],前者对于患儿并发症的检出效果较佳,后者则可细致性分析患儿的疾病征象临床意义明显,两者均存在较独特的应用价值[3]。为知悉两种诊断手段的切实效用,该文将2017年8月—2019年9月96例NRDS患儿作为研究对象,以回顾性分析方式展开研究,现报告如下。
1 资料与方法
1.1 一般资料 选定笔者医院2017年8月—2019年9月收诊的NRDS患儿96例。对其临床资料进行整合分析,男/女比例为59/37;胎龄最短34周、最长 40 周,均值(37.86±2.07)周;分娩方式:13 例吸引器助产、62例剖宫产、21例自然分娩;体重最轻1531 g,最重 3655 g,均值(2352.59±156.43) g。 纳入标准:(1)相关诊治资料完整;(2)胎龄均在34~40周;(3)符合 NRDS 标准[4]。 排除标准:(1)严重心力衰竭者;(2)患儿家长存在逻辑混乱、沟通困难等问题者;(3)双胎患儿;(4)未完全获取患儿临床资料。脱落与剔除标准:(1)中途退出研究者;(2)研究期间出现严重不良事件者。
1.2 方 法
1.2.1 CT检查方法 以参数设置为2.0 mm层厚、1.5 mm准直器宽度、80mAS、100kV的 64排 CT(美国GE公司LightSpeed 64排容积CT)于患儿肺底至胸廓入口处行横断扫描,分别从纵隔窗、肺窗进行有效观察。
1.2.2 X线检查方法 以参数设置为3mAS-6mAS、60kV-70kV曝光条件、100 cm焦片距的X线成像系统(双板DR SIEMENS Multix Fusion)于患儿仰卧前后位时相应摄影、检测。
1.3 观察指标 观察两种放射检查方法对NRDS患儿的白色肺、支气管充气征、肺透亮度降低、粗大融合的颗粒阴影、细颗粒与网点影、肺感染、肺出血的检出率以及家长对其诊断满意率。满意度调查问卷(80分制,IPSQ)用于NRDS患儿家长对于诊断质量满意度的测评,包括 0~20分(不满意)、21~40分(一般)、41~60 分(较为满意)、61~80 分(满意)四个分值段,诊断满意率=(较为满意+满意)例数/48×100%[5]。
1.4 统计学处理 由SPSS 20.0软件处理,若为计数资料,两组白色肺、支气管充气征、肺透亮度降低、粗大融合的颗粒阴影、细颗粒与网点影、肺感染、肺出血的检出率以及诊断满意率均通过“%”体现(χ2检验);P<0.05 则表示组间有差异。
2 结果
2.1 两组NRDS患儿扫描结果 X线对白色肺、肺透亮度降低、粗大融合颗粒阴影的检出率与CT检出效果比较,差异无统计学意义(P>0.05);但X线在支气管充气征、细颗粒与网点影的检出率方面明显高于CT检查(P<0.05)。见表1。
2.2 并发症检出结果 X线对已确诊的肺感染及肺出血患者检出率均低于CT检查(P<0.05)。见表2。
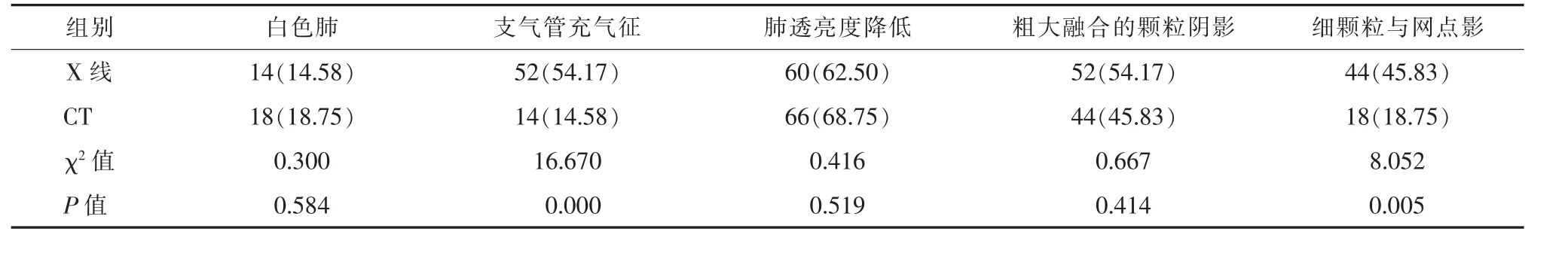
表1 两组影像学检查方法扫描结果比较[例(%)]
2.3 家长满意度情况调查 检测结束时NRDS患儿家长对X线检查、CT检查诊断质量满意率分别为93.75%、89.58%,对比差异无统计学意义 (χ2=0.545,P>0.05)。 见表 3。
2.4 影像学资料 早产NRDS患儿,肺野透亮度下降,磨玻璃样改变,右肺可见明显的粗细不等颗粒影,见图1。NRDS患儿DR资料,肺边缘模糊不清,肺野明显的磨玻璃样改变及白肺表现,见图2。
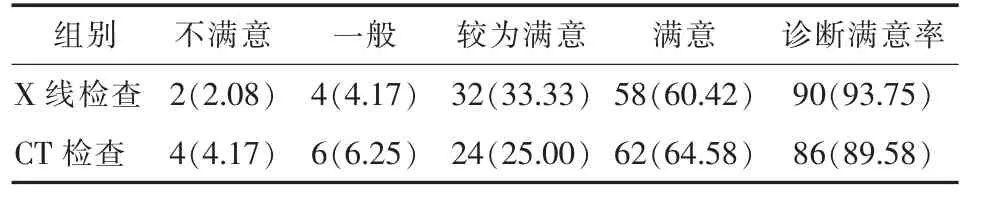
表3 家长满意度情况比较[例数(%)]
3 讨论
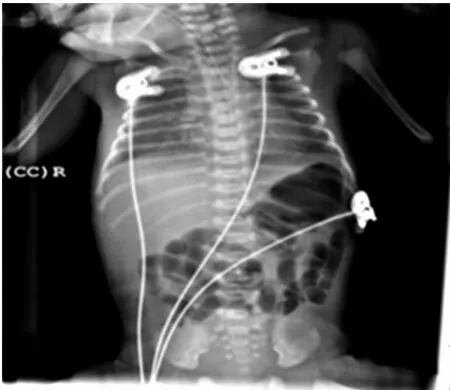
图1 早产NRDS患儿窒息复苏后20 min的DR资料
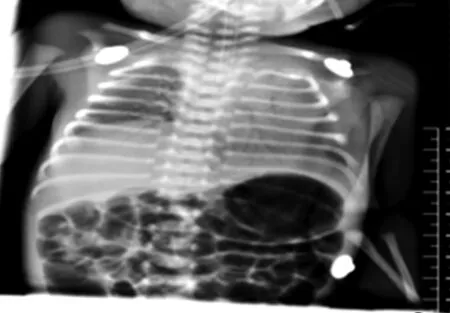
图2 为早产生后1 h的NRDS患儿DR资料
NRDS是一种多发于择期剖宫产儿、早产儿的儿科疾病[6],患儿出生后不久常会发生呼气性呻吟、呼气性“三凹症”、发绀、进行性呼吸困难等症状,主要发病原因可能与内源性肺泡表面活性物质(Ⅱ型肺泡细胞)缺乏、肺发育不成熟等有关,而造成前者的原因则包括通气失常、剖宫产、母亲罹患糖尿病、低温、酸中毒、缺氧等因素[7]。若早期对NRDS患儿诊断不当,会相应影响其治疗效果,并增加其病死率。
临床较为常见的NRDS诊断方法之一即为X线,该方法检测下可减低患儿的早期肺野透亮度,发现“网点影”“细颗粒”等征象[8],随着征象发展、变化,会出现“磨玻璃样”改变——白色肺,并增强其支气管充气征程度,其原因可能与纤维壁纤维性透明度增加、肺泡间隔血浆蛋白液体增加等有关,以至于增厚其肺泡间隔。目前有资料[9]认为NRDS较为准确的诊断依据之一即为支气管充气征,主要由吸气时气体因患儿肺泡萎缩而难以进入肺泡所致。另外,检测期间亦会发现早期两侧肺野(肺透明膜)的透亮度普遍较低,均匀分布有网状阴影、细小颗粒;网状阴影实际为充血小血管,形成原因为患儿肺泡间质内存在较多的血浆蛋白液体,而肺泡细小不张时纤维壁的纤维性透明膜数量增多显影呈细小颗粒状。支气管充气征一般会被人体胸腺影、心脏遮盖,而于末梢、节段处的支气管相对更为清晰。该文结果中,应用X线检测的96例NRDS患儿,其在支气管充气征、细颗粒与网点影的检出率方面,均优于CT检测者,这说明X线在发现征象方面的优势更为突出,但检测后需由有丰富经验的阅片者进行辨识,以免漏诊、误诊。而CT则在NRDS患儿并发症方面的检测质量更佳,表2结果显示X线在评估患儿是否存在肺感染、肺出血疾病呼吸系统并发症方面不存在优势,相较而言CT能够多角度对病变与器官的关系进行查看有关。两种检测方法各有优劣,联合后可互为补充,进而显著提高NRDS患儿的诊断质量,为后续治疗夯实基础,这与尹旭等学者[10]的学术报道结论基本一致。
综上所述,NRDS患儿无论单独应用X线或是CT,均存在不足之处,临床需联合使用两种诊断方法,以便尽早确诊,及时做好防治工作,最终达到降低患儿NRDS病死率的目标。
