四肢骨折患者下肢深静脉血栓形成的危险因素调查及护理对策
2020-11-12林锦芝黄俐敏严灿英
林锦芝 黄俐敏 严灿英
下肢深静脉血栓(deep venous thrombosis,DVT)是骨科常见并发症[1],不采取任何抗凝防护措施下,骨折患者经髋、膝关节置换术治疗后DVT发生率高达57%和85%[2]。四肢骨折患者一般因跌倒、重物撞击等导致[3],由于手术治疗后静脉回流受阻,患肢创口出现渗血、渗液,活动障碍,需长期卧床静养等原因,易诱发肢体肿胀等症状,且DVT发生率超过44%,成为骨科患者发生DVT比例最高的疾病[4-5],若治疗不当极易致残、引发肺栓塞甚至危及生命。因此,本研究探讨四肢骨折患者DVT形成的危险因素,旨在为临床实施护理对策提供理论支持。现报道如下。
1 对象与方法
1.1 研究对象 采取回顾性调查法纳入我院2016年10月至2019年10月收治的65例四肢骨折患者为研究对象,纳入标准:经X线或CT检查确诊为四肢骨折[6];年龄≥18岁且≤80岁;术前语言功能、感觉功能、运动功能、智力水平均正常;术后积极配合治疗与护理;患者和家属均自愿参与本次研究。排除标准:合并恶性肿瘤、严重器官功能损伤、血栓史、感染等疾病;无正常沟通或阅读能力;拒绝接受双下肢多普勒超声或静脉造影检查;临床资料欠缺或中途因各种原因退出调查者。经彩色多普勒超声检查显示,65例四肢骨折患者中DVT形成32例,其中男19例,女13例;年龄61~79岁,平均(71.90±9.27)岁;合并高血压、糖尿病或冠心病史者21例,无合并慢性疾病11例;骨折部位:髋周7例,膝关节周围4例,股骨干四周21例;术前制动或长期卧床时间:≥30 d 24例,<30 d 8例;手术时间:>2 h 21例,≤2 h 11例;凝血指标:正常7例,异常25例;应用脱水药物25例;存在不良引流操作23例;疼痛程度:轻度6例,中度5例,重度21例。DVT未形成患者33例,其中男18例,女15例;年龄61~78岁,平均(65.08±8.87)岁;合并高血压、糖尿病或冠心病史者10例,无合并慢性疾病23例;骨折部位:髋周9例,膝关节周围12例,股骨干四周12例;术前制动或长期卧床时间:≥30 d 10例,<30 d 23例;手术时间:>2 h 19例,≤2 h 14例;凝血指标:正常23例,异常10例;应用脱水药物16例;存在不良引流操作6例;疼痛程度:轻度20例,中度6例,重度7例。
1.2 方法 对纳入65例四肢骨折患者采取针对性调查,经医院伦理委员会批准,调取病历资料,记录患者骨折部位、术前制动或长期卧床时间、手术时间、凝血指标、脱水药物应用、不良引流操作、疼痛程度、合并高血压、糖尿病或冠心病史等。凝血指标检测:于患者伤后5 d,分别采用凝固法检测记录活化部分凝血活酶时间(APTT)、凝血酶原时间(PT)、凝血酶凝固时间(TT),采取Clauss法检测纤维蛋白原(Fib),采取免疫比浊法检测D-二聚体指标含量,若≥1项超出正常指标,则判定为凝血指标异常。疼痛程度评估:科室护理人员统一培训后对所有患者采取数字分级评分法进行疼痛评分与记录,其中轻度、中度、重度疼痛评分标准分别为1~3分、4~6分、7~10分。由专业培训后护理人员向患者讲解本次研究意义、目的等,展开现场问卷调查,患者独立填写后回收。共发放问卷65份,收回有效问卷65份,有效回收率100%。
1.3 统计学处理 采用SPSS 19.0统计学软件,采用多因素logistic回归分析四肢骨折患者DVT形成的危险因素。检验水准α=0.05。
2 结 果
以有无发生DVT为因变量,以性别、年龄、合并基础疾病、骨折部位、术前制动或长期卧床时间、手术时间、凝血指标、脱水药物应用、不良引流操作、疼痛程度为自变量,纳入多因素logistic回归模型中,结果显示,年龄(OR=6.110)、骨折部位(OR=4.221)、不良引流操作(OR=6.579)、术前制动或长期卧床时间(OR=5.652)、凝血指标(OR=5.212)、脱水药物应用(OR=4.702)是导致四肢骨折患者形成DVT的独立危险因素(P<0.05),见表1。
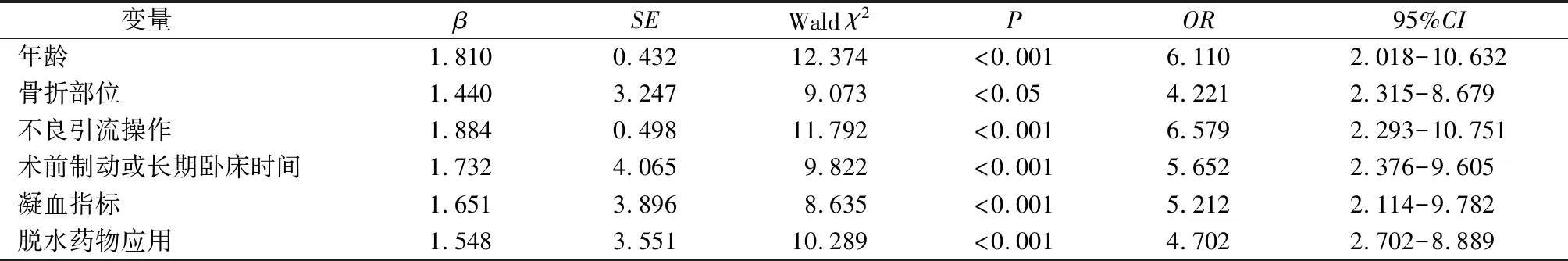
表1 四肢骨折患者DVT形成的多因素logistic回归分析
3 讨 论
3.1 年龄和骨折部位对DVT形成的影响 研究结果显示,年龄(OR=6.110)是四肢骨折患者DVT形成的危险因素,这与冯振中等[7]研究大致相符。分析原因可能为随着患者年龄增长,出现血管曲张、硬化风险概率增加,血管壁弹性减弱,致使血流减缓,最终造成血栓发生率升高,同时,年龄>60岁四肢骨折患者合并糖尿病、冠心病、高血压等基础疾病概率升高,极易加剧血管硬化或曲张,例如:高血糖浓度导致血小板、红细胞等黏附力增强,血液更易处于高凝状态,加上血管内膜损伤等,进而加重DVT发生率。所以,医护人员应加强老年患者血糖、血压等指标监测,做好健康知识宣教,强调DVT形成原因及危险因素,指导低盐、低脂、高纤维素饮食,合理锻炼。另外,本研究还得出不同骨折部位(OR=4.221)的患者DVT发生率比较差异有统计学意义,其中髋周骨折、膝关节周围骨折、股骨干四周骨折等高能量创伤患者成为预防DVT形成的重点关注对象,这与刘晓菊等[8]研究结果一致,原因在于以上骨折部位患者受伤时暴力偏重、血管内膜损伤较大,导致手术时间延长、应激性操作增加,患者术后卧床或住院时间延长,致使下肢近端DVT发生率升高,马远等[9]进一步研究也得出股骨干或股骨远端骨折患者术后下肢近端DVT形成风险更大。因此,护理人员自患者入院第1天起对患者实施对应受伤部位肌肉推拿、按摩,促进早期主被动功能锻炼,必要时采取足底静脉泵、间歇充气加压装置及逐级加压弹性袜等方式促进血液回流,降低DVT形成风险。
3.2 不良引流操作和术前制动或长期卧床时间对DVT形成的影响 研究结果还显示,不良引流操作(OR=6.579)和术前制动或长期卧床时间(OR=5.652)均为加重DVT形成的危险因素(P<0.05)。相关文献指出[10],深静脉穿刺置管操作过程中穿刺针或导丝等极易损伤血管内皮,长期留置后随肢体活动加深血管内皮刺激,进而损伤血管壁,改变血流动力学,导致血栓形成,另外,不良引流操作会诱发细菌感染风险,抑制纤溶系统使机体血液处于高凝状态,这符合李杰等研究发现出现穿刺部位红肿、感染、引流管堵塞等不良引流问题患者早期血栓迹象更显著[11]。因此,医护人员应尽量较少静脉置管及静脉输液等操作,定期检查穿刺部位出现红、肿、痛等潜在炎症表现,及时抬高患肢,遵医嘱采用95%乙醇或50%硫酸镁热敷等手段争取早期治疗痊愈。同时,有研究报道[12],四肢骨折患者术后会出现肢体活动障碍,需长时卧床制动,加上术后翻身或肢体活动程度频率显著减少,极易导致肢体血流滞缓,进而加速DVT形成,这与本研究结果术前即制动者及卧床≥30 d者DVT发生率更高相符,究其原因:一方面术前制动或长期卧床容易使下肢组织缺血、血流减缓,致使细胞代谢障碍,发生局部凝血酶聚集、纤维蛋白溶解等,形成DVT;另一方面术前制动或长期卧床与麻醉干扰程度密切关联,其易导致肌肉“泵”功能限制、张力减退,进而静脉回流减少或淤滞,患者血液长期呈现高凝状态,更易并发DVT[13]。因此,及时纠正患者及家属术后为避免切口疼痛不动或少动、担忧置管牵引等心理,除早期功能锻炼外可术后6 h内注射低分子肝素,提升患者早期离床信心。
3.3 凝血指标和脱水药物应用对DVT形成的影响 韩娅娜等[14]指出,正常状态下,机体血液凝血系统通常与纤溶系统持续动态平衡,当经历严重创伤或较大手术时,患者血管内皮细胞、凝血因子均会遭受影响,打破凝血系统和纤溶系统之间动态平衡,本研究结果显示,凝血指标(OR=5.212)成为致使DVT形成的主要因素,原因在于创伤性四肢骨折发生并接受手术治疗后,凝血指标一定程度反映机体炎症反应、应激反应程度以及凝血酶原被激活为凝血酶数量,若凝血指标异常,提示患者血小板被凝血酶异常激活、凝血因子被释放,加上创伤刺激导致肝脏加速合成分泌Fib,血液内含量明显增加,促使血液高凝,诱发DVT风险加重,陈海波等[15]也将凝血指标作为DVT形成的重点监测因素,因此,护理人员可利用凝血指标监测,确保血液采集与检测在8∶00~10∶00实施并严格执行凝血指标监测标准,定期抽检预防DVT形成。同时,研究结果显示脱水药物应用(OR=4.702)对DVT形成会产生重要影响,张峰等[16]指出四肢骨折患者每日脱水药物使用次数越多,DVT发生风险越高,这是由于长期使用脱水药物会导致血液中大量水分流失,不可避免升高血液粘稠度,浓缩后血液更易形成DVT,因此提醒护理人员加强四肢骨折DVT高危患者病情监测,尽量采取物理方法替代脱水药物使用,动态针对病情变化采取对应防护措施。
综上所述,四肢骨折患者DVT形成影响因素诸多,其发生率与患者年龄、骨折部位、不良引流操作、术前制动或长期卧床时间、凝血指标以及脱水药物应用均关联紧密,临床应引起充分重视,采取相关预防护理对策降低DVT发生率。
