危重症患者早期肠内营养治疗中实施规范化流程管理的效果观察
2020-11-06汪兴玲潘朝勇李燕云钟友娣刘雯妍
汪兴玲 潘朝勇 李燕云 钟友娣 刘雯妍

【摘要】 目的:觀察危重症患者早期肠内营养(EEN)治疗中实施规范化流程管理的效果。方法:选取2017年4月-2019年12月本院收治的重症患者226例,以2018年5月1日为时间节点,将2017年4月1日-2018年4月30日EEN治疗中未实施规范化流程管理的患者作为对照组(n=98),2018年5月1日-2019年12月31日EEN治疗中实施规范化流程管理的患者作为观察组(n=128)。比较两组营养治疗第7、14天血清白蛋白(ALB)、日供热量和日供蛋白达标比、最低血糖(BGmin)、最高血糖(BGmax)、血糖变异系数(BGcv)、低磷血症发生情况、胃肠耐受性评分,并比较两组感染性并发症发生情况、EN中断时间和住ICU时间。结果:观察组治疗第7、14天ALB、日供热量和日供蛋白达标比、BGmin均高于对照组,差异均有统计学意义(P<0.05)。观察组治疗第7、14天BGmax、BGcv、低磷血症发生率、胃肠耐受性评分均低于对照组,差异均有统计学意义(P<0.05)。观察组感染性并发症发生率低于对照组,EN中断时间、住ICU时间均短于对照组,差异均有统计学意义(P<0.05)。结论:危重症患者EEN治疗中实施规范化流程管理能维持其血清白蛋白水平,改善负氮平衡;提高热量和蛋白供给达标比;纠正糖代谢紊乱;减少肠内营养的中断时间,改善患者营养状况,提升胃肠耐受性,降低感染性并发症发生率,缩短住ICU时间。在实际工作中有推广意义。
【关键词】 规范化 危重症 早期肠内营养 营养风险筛查 营养状况评估 NUTRIC评分 血糖变异系数 胃肠耐受性
[Abstract] Objective: To observe the effect of standardized process management in early enteral nutrition (EEN) therapy for critically ill patients. Method: A total of 226 critically ill patients admitted to our hospital from April 2017 to December 2019 were selected. Taking May 1, 2018 as the time node, patients who had not implemented standardized process management in the treatment of EEN from April 1, 2017 to April 30, 2018 were taken as the control group (n=98), and patients who had implemented standardized process management in the treatment of EEN from May 1, 2018 to December 31, 2019 were taken as the observation group (n=128). The serum albumin (ALB), daily heat supply, standard ratio of daily protein supply, minimum blood glucose (BGmin), maximum blood glucose (BGmax), blood glucose coefficient of variation (BGcv), incidence of hypophosphatemia, gastrointestinal tolerance score were compared between two groups at the 7th and 14th day of nutritional treatment. The incidence of infectious complications, EN interruption time and ICU stay time of two groups were compared. Result: The ALB, daily heat supply, standard ratio of daily protein supply and BGmin in the observation group at the 7th and 14th day of nutritional treatment were higher than those in the control group, the differences were statistically significant (P<0.05). The BGmax, BGcv, incidence of hypophosphatemia and gastrointestinal tolerance score of the observation group at the 7th and 14th day of nutritional treatment were lower than those of the control group, the differences were statistically significant (P<0.05). The incidence of infectious complications in the observation group was lower than that in the control group, and the EN interruption time and ICU stay time were shorter than those in the control group, the differences were statistically significant (P<0.05). Conclusion: The implementation of standardized process management in EEN treatment of critically ill patients can maintain their serum albumin level, improve the negative nitrogen balance, increase the standard ratio of heat and protein supply, correct glucose metabolism disorder, reduce the interruption time of enteral nutrition, improve the nutritional status of patients, enhance gastrointestinal tolerance, reduce the incidence of infectious complications and shorten the time of ICU stay. It can be popularized in practical work.
[Key words] Standardized Critical illness Early enteral nutrition Risk screening Assessment of nutritional status NUTRIC score Blood glucose coefficient of variation Gastrointestinal tolerance
First-authors address: The Second Peoples Hospital of Zhaoqing, Zhaoqing 526060, China
doi:10.3969/j.issn.1674-4985.2020.24.015
重癥患者若长期得不到外界及时的能量和蛋白质的补充,患者体重和肌肉会快速丢失,这与并发症和病死率增加明显相关[1]。为纠正重症患者的负氮平衡,营养治疗成为危重症综合治疗重要组成部分。尤其是早期肠内营养(EEN),即入ICU 24~48 h内给予肠内营养(EN)能纠正患者代谢紊乱,减轻胰岛素抵抗,保护肠道黏膜的自我营养[2-3]。早期营养治疗临床意义巨大,但近年横断面调查报告显示其在临床应用的实际情况并不理想,刑娟[4]调查结果显示进入ICU后24、48、72 h内开始EN治疗的患者分别为22.4%、38.6%、46.6%。可见,开始EN的时机临床实践与理论差距很大。同时应激状态下,重症患者存在肠功能紊乱,尤其谷氨酰胺(Gln)缺乏是肠黏膜损害的重要原因[5],这主要与危重症蛋白质的补充不达标相关。从而导致危重症患者接受营养治疗过程中出现肠道耐受性差。王奉涛[6]调查结果显示实施EN后腹泻、便秘、反流发生率分别为35.17%、27.93%、29.77%。任珊等[7]报道腹胀、高胃残留量、消化道出血的发生率分别为44.9%、20.2%、11.2%。
鉴于EN实施与患者本身的疾病因素、营养实施后胃肠功能状态的改变相互影响,临床医生在临床实践中,对于胃肠道功能好的患者,做到能用肠内就用肠内;而对于胃肠道功能障碍的患者,使用EN就明显顾虑重重或者干脆不用。同时已经实施营养的患者并没有做到因疾病和代谢状态的不同阶段给予个体化的营养治疗,ICU内患者治疗性操作和复杂的检查,常需要中断EN才能进行,对EN执行的监管缺乏规范化流程管理,营养治疗的细节仍需要提高。宫雪梅等[8]回顾在ICU内EN喂养中断原因主要与手术和影像学检查、气道及护理相关性操作、喂养不耐受、管道问题有关。为了减少喂养中断,多学科合作、执行更加规范合理的EEN喂养流程十分必要。近年来,重症患者的营养管理强调精确、有效和个体化[9]。对于重型颅脑损伤的患者指南更强调营养治疗体现专病化、个体化和流程化特征[10]。为此在EEN治疗中探索规范化的管理流程尤为重要,这也成为危重症营养治疗研究的热点。本院在实践中探索符合临床需要的规范化营养治疗管理流程,能安全有效地实现EN的最大益处,现报道如下。
1 资料与方法
1.1 一般资料 采用前瞻性研究方法,选取2017年4月-2019年12月本院收治的重症患者226例,纳入标准:(1)年龄≥18岁;(2)急性生理学和慢性健康状况Ⅱ(APACHEⅡ)评分≥13分;(3)ICU停留>14 d,预计3 d不能经口进食;(4)血流动力学稳定,即平均动脉压(MAP)>65 mm Hg(1 mm Hg=0.133 kPa),血乳酸(Lac)<4 mmol/L且血管活性药物逐渐减量,即去甲肾上腺素剂量(NE)<0.2 μg/(min·kg)。排除标准:(1)有EN禁忌证,需严格禁食;(2)对EN制剂过敏;(3)病情极危重。以2018年5月1日为时间节点,将2017年4月1日-2018年4月30日EEN治疗中未实施规范化流程管理的患者作为对照组(n=98),2018年5月1日-2019年12月31日EEN治疗中实施规范化流程管理的患者作为观察组(n=128)。患者及其家属均知情同意,本研究经医院医学伦理委员会审核批准。
1.2 方法
1.2.1 基础治疗 两组患者均给予常规治疗,同时均在入住ICU 48 h内血流动力学稳定后实施营养支持治疗。
1.2.2 对照组 未实施规范化的EEN管理流程,入住ICU 48 h内血流动力学稳定后,护士遵主管医师饮食医嘱通知家属自送饮食,用灌食空针经鼻胃管间歇推注喂养,床头抬高30°,4 h评估一次患者胃残留量,如果胃残留量<100 mL,维持上次用量;如果胃残留量在100~200 mL,减至半量,或延长下次喂养间隔时间,同时报告医生添加胃动力药;若胃残留量>200 mL,暂停推注1次,4 h后再次评估胃残留量,若<200 mL后用量减半。第1天用量为200~400 mL,若无明显呕吐、反流、腹胀、腹泻发生,以后每天增加100 mL,在7 d内增至目标量,给予患者的热量和蛋白质量,完全由主管医师和护士自行管理。
1.2.3 观察组 采用规范化流程管理营养治疗,入科后由营养医师全程参与,采用营养筛查,评估,营养治疗实施,监测,处理,再评估的闭合环的管理流程进行营养治疗。具体内容如下,(1)营养筛查:入科后24 h内应用NUTRIC评分标准进行营养风险筛查。(2)评估包括营养状况评估、误吸风险评估、胃肠功能分级和依据分级启动营养治疗时机、重症患者代谢状态评估。①营养状况评估:对于NUTRIC≥5分存在高营养风险的患者进行营养状况评估,依据患者的摄入量,疾病病理状态,生化指标,体格检查,脏器功能等评估患者的营养状况。②误吸风险评估:采用误吸风险评估表,包括年龄,意识,曾经有误吸史,吞咽功能评估,自主咳嗽,呕吐,人工气道等项目评估风险,有中度误吸风险及以上患者,应给予幽门后喂养,轻度误吸风险的患者,暂时给予鼻胃管喂养,在喂养过程中,隔3 d再次评估误吸风险,风险升级的患者也给予幽门后喂养。③评估患者胃肠功能分级和依据分级启动营养治疗时机:营养医师和主管医师一起评估危重症患者急性胃肠损伤程度,急性胃肠损伤功能分级(AGI)≤Ⅰ级,若营养风险高(NUTRIC评分≥5分),启动EEN,初始营养液输注速度25 mL/h,采用标准整蛋白配方(普通或含缓释淀粉配方);胃肠功能中、重度损害(AGI Ⅱ~Ⅲ级),若营养风险高(NUTRIC评分≥5分),也启动EEN,初始营养液输注速度10~15 mL/h,采用短肽类配方;胃肠功能衰竭(AGI Ⅳ级)时,若营养风险高(NUTRIC评分≥5分),不启动EEN,而启动肠外营养(PN),若营养风险低(NUTRIC评分<5分),也不启动EEN,而是在7~10 d后再启动PN。④重症代谢状态评估:依据危重症疾病发生发展规律,评估代谢状态,依据病情不同阶段和相应的代谢状态给予相应的热量和蛋白质供给量。(3)实施营养干预:包括建立营养治疗的途径,选择喂养方式(EN、SPN、PN),营养医师负责制订营养支持目标和方案,床位主管护士遵主管医师和营养医师的医嘱执行方案。(4)监测和处理:营养医师、主管医师、护士三者联合动态监测实施营养治疗后患者的胃肠耐受性,依据患者胃肠耐受情况调整EN液输注速度、浓度、总量,对胃肠不耐受情况进行相应的处理;重复评估、实施、监测、处理的闭合环,减少不必要的EN中断。(5)具体实施方案如下,①两组的目标热量计算:临床实践中,在无法测定实际能量消耗的情况下,可使用能量预测公式25~30 kcal/(kg·d)来估计热量需求[11]。标准体质量(kg)=[身高(cm)-100]×0.9[12]。②营养治疗实施过程中的监测和处理策略,实施营养治疗后主管护士要q4 h评估患者胃肠耐受性。用胃肠耐受性评分表进行,包括恶心/呕吐、腹胀/腹痛、腹泻,依据症状的有无、轻、中、重度作为计分值,无任何症状对应0分,轻度对应1分,中度对应2分,重度对应5分。每个项目得分之和为患者胃肠耐受性评分,范围0~15分。根据得分结果,调整营养液输注的浓度和速度。1分:若发生呕吐(>1次/12 h),减少管饲输注速度的50%,加用止吐药物治疗。发生轻度腹胀,床边询问病史并进行体格检查,维持EEN原输注速度和量。若轻度腹泻(1~2次/12 h)维持现在的EN输注速度和量,同时密切观察腹泻的量及大便性状。2分:若中度腹胀,床边询问既往史并进行体格检查,减少输注速度的50%;再检查腹部平片,评估有无肠梗阻。若无肠梗阻等喂养禁忌证,继续1次/4 h评估,适当加用胃肠动力药物促排空和改善肠蠕动。若中度腹泻(3~4次/12 h),应减至原输注速度一半。3分:若重度腹胀,停止EN输注,腹部平片和腹部CT扫描来确诊病因。若重度腹泻(>4次/12 h),减至原速度1/4,并通过喂养管给予止泻药:如蒙脱石散1次/6 h;再与主管医师沟通,查看有无使用易引发腹泻并发症的抗生素;复查粪便常规、粪便培养,明确有无抗生素相关性腹泻(AAD)并做相应药物治疗。若腹泻持续>48 h,转向短肽类配方喂养和给予滋养型喂养,输注速度10~20 mL/h,或者调整为持续营养泵输注营养液,减少给予的总热量和蛋白量,不足部分由SPN补足,尽量减少胃肠禁食的发生。胃肠耐受性得分≥5分时暂停EN并遵医嘱予以相应处理后重新评估或PN。在EN无法达到目标量或少于目标量需求的80%而且NUTRIC评分≥5分属于高营养风险的患者,低于目标量需求60%的喂养持续时间超过3~7 d时给予SPN,同时逐步增加EN至目标量后再逐步撤除SPN。胃潴留的处理,目前对胃潴留量的意见不一致,本研究中以回抽胃内容物≥500 mL/6 h为存在胃潴留,需要进行幽门后喂养。
1.3 观察指标及判定标准 (1)比较两组营养治疗第7、14天血清白蛋白(ALB)、日供热量和蛋白量达标比,日供热量达标比:指当日供给的热量占目标热量的比率;日供蛋白达标比:指当日供给的蛋白量占目标蛋白量的比率。(2)比较两组营养治疗第7、14天最高血糖(BGmax),最低血糖(BGmin)、血糖变异系数(BGcv)。(3)比较两组EN中断时间,EN中断时间:EN过程中喂养中断总时间。(4)比较两组胃肠耐受性评分。(5)比较两组低磷血症发生情况、感染性并发症发生情况及住ICU时间,感染性并发症:感染性并发症的判断采用原卫生部2001年《医院感染标准》。
1.4 统计学处理 采用SPSS 20.0软件对所得数据进行统计分析,符合正态分布的计量资料用(x±s)表示,比较采用t检验;不符合正态分布采用中位数M(P25,P75)表示,并用非参数检验。计数资料以率(%)表示,比较采用字2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组一般资料比较 观察组男85例,女43例;年龄41~93岁,平均(71.19±11.60)岁;体重指数(body mass index, BMI)17.42~25.97 kg/m2,平均(22.33±1.80)kg/m2;APACHEⅡ评分14~20分,平均(16.40±1.54)分;营养治疗第1天血清ALB测定(34.62±1.84)g/L。疾病种类:呼吸系统53例,循环系统8例,神经系统24例,脓毒血症6例,创伤6例,肾脏疾病7例,其他24例。对照组男60例,女38例;年龄24~97岁,平均(72.87±13.12)岁;BMI 14.79~27.33 kg/m2,平均(22.73±1.78)kg/m2;APACHEⅡ评分14~22分,平均(16.57±1.65)分;营养治疗第1天血清ALB测定(34.62±1.84)g/L。疾病种类:呼吸系统48例,循环系统8例,神经系统16例,脓毒血症4例,创伤4例,肾脏疾病5例,其他13例。两组一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
2.2 两组治疗第7、14天ALB、日供热量和日供蛋白达标比、BGmin比较 观察组治疗第7、14天ALB、日供热量和日供蛋白达标比、BGmin均高于对照组,差异均有统计学意义(P<0.05),见表1。
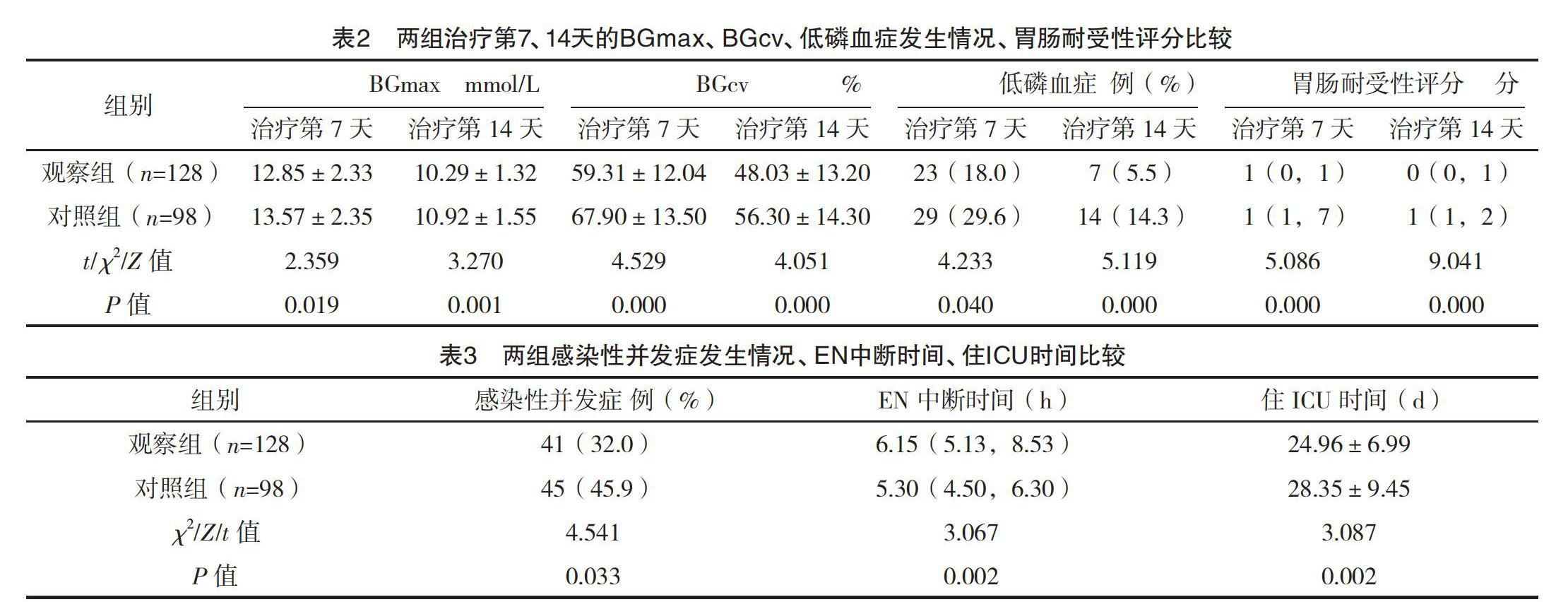
2.3 两组治疗第7、14天BGmax、BGcv、低磷血症发生情况、胃肠耐受性评分比较 观察组治疗第7、14天BGmax、BGcv、低磷血症发生率、胃肠耐受性评分均低于对照组,差异均有统计学意义(P<0.05),见表2。
2.4 两组感染性并发症发生情况、EN中断时间、住ICU时间比较 观察组感染性并发症发生率低于对照组,EN中断时间、住ICU时间均短于对照组,差异均有统计学意义(P<0.05),见表3。
3 讨论
危重症治疗的关键是改善和保护机体与各器官之间的氧输送,并确保氧输送与氧消耗相适应,以改善和维持机体的新陈代谢,而这一治疗目的的实现依赖于合理的营养支持。合理的营养支持近年来成为危重症治疗突破性进展之一。随着对危重症代谢机理研究的深入,临床实践意识到危重症患者因疾病发生发展的不同阶段,其代谢水平也不尽相同,对营养物质需求存在差异。因此,顺应机体的不同代谢水平给予相应的营养供应成为危重症营养治疗中的热点。而营养风险筛查能协助医生找出潜在存在营养风险的患者,营养风险定义为“现存的或潜在的与营养因素相关的导致患者出现不利临床结局的风险”。危重症早期受到创伤、感染等打击,在神经内分泌激素和炎症介质的作用下,包括儿茶酚胺、糖皮质激素、白细胞介素6的大量生成或释放,破坏原有的动态平衡,出现代谢亢进,蛋白分解代谢和合成代谢均增加[13],此时蛋白质丢失来源于骨骼肌的消耗[14]。骨骼肌和内脏蛋白分解利用率大于合成率,表现为负氮平衡和低蛋白血症,早期低蛋白血症的发生与重症应激反应促使毛细血管通透性增加、发生毛细血管渗漏、蛋白分布异常有关[15]。此时的患者已经存在营养风险,需要进行营养状况评估和营养干预,以期改善患者不良临床结局。同时,危重症患者为保证重要脏器的血供,胃肠道存在易缺血性,EEN時易出现胃肠道不耐受症状,从而导致喂养中断,患者因热量和蛋白质摄入不足加重负氮平衡和低蛋白血症。本研究采用规范化的流程管理实施EEN,采用营养筛查,营养状况评估,营养治疗实施,监测,处理,再评估的闭合环的管理流程进行营养治疗,提早干预,干预后当患者出现不耐受症状时,不是立即中断喂养,而是进行胃肠耐受性评分,依据得分采取相应处理措施继续给予营养支持。观察组营养治疗第7、14天ALB水平,日供热量达标比和日供蛋白达标比均高于对照组,差异均有统计学意义(P<0.05)。证实规范化流程管理能够维持危重症患者的血清ALB水平,改善负氮平衡,提高热量和蛋白供给达标比。
危重症患者原有动态平衡的破坏,在糖代谢方面最为明显,出现应激性高血糖,一旦给予不合理不适当的营养支持,势必引发血糖进一步升高,患者此时已有胰岛素抵抗和对胰岛素敏感性降低;需要借助于外源性胰岛素来降低血糖,但外源性胰岛素本身并不能直接降低血糖水平,而是通过刺激肝或肌肉细胞竭力合成糖原而降低血糖,加重了肝脏代谢负担。外源性胰岛素使用时若监测血糖不到位容易发生血糖波动,血糖波动大可加重肾脏损伤[16]。张杰[17]报告血糖变异性大提示急性脑梗死患者溶栓后预后不良。孟祥丽等[18]研究显示血糖波动和变异性与危重症预后密切相关。营养治疗应积极探索措施减少危重症的血糖波动和变异性。本次研究结果显示,观察组治疗第7、14天BGmax、BGcv、低磷血症发生率均低于对照组,EN中断时间短于对照组,差异均有统计学意义(P<0.05)。观察组治疗第7、14天BGmin均高于对照组,差异均有统计学意义(P<0.05)。这得益于营养治疗规范化流程方案的定期评估,反复监测,明确患者利用营养底物的能力,知晓机体的“不足”和“有余”,减少对危重症患者糖代谢紊乱的干扰,做到精准营养,体现了管理方案的先进性和科学性。同时规范化流程能纠正临床护理人员中断EN的随意性,更能完成每日的热量和蛋白质供给,提高热量和蛋白达标比,从而减少危重症低磷血症发生率。一定程度上改善危重症患者营养状况,提高机体的免疫,与既往研究报道一致[19-20]。
Gln是一种条件必需氨基酸,能促进机体蛋白质合成、保持小肠黏膜正常的结构和屏障功能、增强免疫反应,防止细菌移位和肠道毒素入血等。重症患者的高分解代谢状态致使其血清Gln浓度急剧降低,而GLN的相对缺乏与ICU患者死亡率的增加呈相关性。张翠灵[21]报告经肠内方式添加外源性Gln较常规营养组更能改善重症脑卒中患者的营养状态。本研究结果提示,观察组治疗第7、14天胃肠耐受性评分、感染性并发症发生率均低于对照组,住ICU时间短于对照组,差异均有统计学意义(P<0.05)。分析原因为对照组患者给予的是家属自送饮食,多以粥水,杂粮匀浆为主,没有添加更多的蛋白质如鱼肉鸡蛋类动物蛋白质,或者虽有添加,但添加的蛋白质量与患者代谢所需的蛋白质量差距太大。本研究结果提示观察组治疗第7、14天日供热量和日供蛋白达标比均高于对照组,差异均有统计学意义(P<0.05)。这是因为观察组实施了规范化的营养治疗流程,营养师和主管医师不仅给予了目标热量的喂养,同时均依据病情需要添加了乳清蛋白粉和Gln,给予的底物很符合危重症患者疾病代谢需要。而补充Gln能明显改善患者的胃肠道耐受性,使胃肠道吸收更多的蛋白质,形成良性循环。肠道是机体最大的细菌库,肠道功能正常时可以维护肠屏障功能,减少生物活性物质进入循环,防止细菌移位和肠道毒素入血,从而减少感染性并发症发生和缩短住ICU时间。综上所述,危重症患者EEN治疗中实施规范化流程管理能维持其血清ALB水平,改善负氮平衡;提高热量和蛋白供给达标比,纠正糖代谢紊乱;减少EN的中断时间,改善患者营养状况;提升胃肠耐受性,降低感染性并发症的发生率,缩短住ICU时间。在实际工作中有推广意义。但本研究尚存在以下局限性:研究设计未观察对危重症患者长期预后的影响,这也是今后研究的内容。
参考文献
[1]王新颖.2016年成人危重症病人营养支持治疗实施与评价指南解读[J].肠外与肠内营养,2016,23(5):263-269.
[2]汪兴玲.泵注实施早期肠内营养改善危重症患者高血糖状态和胰岛素抵抗[J]中国当代医药杂志,2020,27(4):4-8,23.
[3]李莘,潘慧斌,傅恺,等.肠内营养不耐受标准化流程管理对重症肺炎机械通气患者血糖控制及预后的影响[J].全科医学临床教育,2019,17(1):33-37.
[4]刑娟.2017年中国ICU病人营养状况断面调查[D].南京:南京医科大学,2019.
[5]邱远,杨桦.营养支持治疗在肠功能障碍中的作用及意义[J].肠外与肠内营养,2016,23(5):260-263.
[6]王奉涛.ICU危重患者肠内营养并发症的危险因素分析[D].青岛:青岛大学,2017.
[7]任珊,何聪,李亚轻.脓毒症病人肠内营养不耐受影响因素分析[J].肠外与肠内营养,2018,25(6):355-358.
[8]宫雪梅,叶向红,邢娟.等重症病人早期肠内营养喂养中断原因的系统评价[J].肠外与肠内营养,2018,25(5):285-290.
[9]肖桂珍,李俊,苏磊.危重患者的精准营养[J].中华危重病急救医学,2017,29(11):1052-1056.
[10]高国一.颅脑创伤患者肠内营养管理流程中国专家共识(2019)[J].中华创伤杂志,2019,35(3):193-198.
[11] Taylor B E,Mcclave S A,Martindale R G,et al.Guidelines for the Provision and Assessment of Nutrition Support Therapy in the Adult Critically Ill Patient: Society of Critical Care Medicine (SCCM) and American Society for Parenteral and Enteral Nutrition (A.S.P.E.N.)[J].Critical Care Medicine,2016,44(2):390-438.
[12] Graf S,Karsegard V L,Viatte V,et al.Comparison of three indirect calorimetry devices and three methods of gas collection:a prospective observational study[J].Clin Nutr,2013,32(6):1067-1072.
[13]安友仲.補不足损有余无监测慎营养——再谈危重症病人的营养治疗[J].肠外与肠内营养,2017,24(3):129-131.
[14]张树泽.骨骼肌消耗和蛋白质代谢的研究现状[J].肠外与肠内营养,2018,25(6):374-377.
[15]周国超.低蛋白血症研究进展[J].贵州医药,2015,39(3):279-281.
[16]唐之韵,陈敏华.危重患者血糖波动对肾脏功能影响的相关性研究[J].中国现代医生,2018,56(31):16-19,24.
[17]张杰.血糖变异性与急性脑梗死患者静脉溶栓后预后的相关性分析[J].包头医学,2019,43(2):11-13.
[18]孟祥丽,扈林.血糖变异性与重症患者预后的相关性研究[J].中国实用医药,2016,11(9):39-40.
[19]邸杰,尚昱君,王素梅.等.基于喂养流程的脓毒症病人早期肠内营养耐受性的评估与管理[J].肠外与肠内营养,2020,27(1):50-55.
[20]平丽,朱建华,邵亚娣,等.营养风险评估结合个体化肠内营养管理流程在重症患者中的应用效果[J].中华现代护理杂志,2017,23(28):3628-3632.
[21]张翠灵.谷氨酰胺在重症脑卒中患者营养支持中的作用[D].长春:吉林大学,2018.
(收稿日期:2020-05-06) (本文编辑:姬思雨)
