二维斑点追踪技术评价系统性红斑狼疮患者右心室收缩功能的研究
2020-11-04冯慧俊
季 翔,张 霞,冯慧俊
(皖南医学院第一附属医院 弋矶山医院 超声医学科,安徽 芜湖 241001)
系统性红斑狼疮(systemic lupus erythematosus,SLE)是免疫性炎症性疾病,可影响全身多个器官,其中心血管最常受累[1]。肺动脉高压(pulmonary hypertension,PH)是SLE心脏受累常见的并发症[2],是否合并PH是影响其病死率的主要因素。研究表明右心室功能决定疾病的预后,因此早期准确地发现右心功能的改变,有利于疾病的及时治疗。二维斑点追踪技术(two-dimensional speckle-tracking imaging,2D-STI)通过追踪超声波反射和散射产生的斑点回声,提取心肌变形的相关信息,可早期准确评价右心室功能。因此本研究通过2D-STI技术评价SLE患者的右心室收缩功能。
1 资料与方法
1.1 研究对象 选取2019年1月~2020年3月在弋矶山医院诊断为SLE的患者79例及健康志愿者39例,共118例。所有患者临床诊断均满足SLE国际临床协作组的诊断标准[3],PH诊断标准参考2018年英国超声心动图学会(BSE)超声心动图评价PH指南[4],即当肺动脉收缩压(pulmonary artery systolic pressure,PASP)≥35 mmHg时诊断为PH。排除标准:①左心室扩大(男性左心室内径>55 mm,女性左心室内径>52 mm)、左心室射血分数(left ventricular ejection fraction,LVEF)<50%;②其他心脏疾病如心肌病、冠心病等;③影响心肌收缩功能的心外疾病,如高血压、糖尿病等;④不能配合检查;⑤超声图像欠佳患者。
将SLE患者分为两组:A组为SLE无PH者36例,其中男4例,女32例,年龄26~59岁,平均年龄(42.67±8.58)岁;B组为SLE合并PH者43例,其中男4例,女39例,年龄24~58岁,平均年龄(41.49±8.28)岁。39例健康志愿者为对照组C组,性别、年龄与SLE组相匹配,男4例,女35例,年龄26~57岁,平均年龄(41.72±8.11)岁。
1.2 仪器与方法 采用Philips EPIQ 7C超声诊断仪,S5-1 探头,频率 1~5 MHz;配备 Qlab 10.5工作站。受检者为左侧卧位,并同时记录胸导联心电图。采用美国超声心动图学会(ASE)2018年推荐的右心室常规超声测量指标[5]:在左心室长轴观测量右心室舒张末期前壁厚度(RVWT),右心室舒张末期横径(RVEDD)、右心室舒张末期面积(RVEDA)、右心室收缩末期面积(RVESA)在心尖四腔观测量,右心室面积变化分数(FAC)=(RVEDA-RVESA)/RVEDA×100%,根据身高、体质量计算出体表面积(BSA),BSA计算公式:BSA(m2)=0.0061×身高(cm)+ 0.0128×体质量(kg)-0.1529,并将右心室常规指标通过BSA标化,获得标化后指标右心室舒张末期横径指数(RVEDDI);组织多普勒测量三尖瓣环收缩期峰值速度(S′);三尖瓣环收缩期位移(TAPSE)通过M超测量;PASP通过三尖瓣返流峰值流速及压差来估算。
2D-STI指标:获取以右心室为主的心尖四腔观二维动态图像,取3个连续的心动周期,用QLAB工作站中的aCMQ分析,手动描绘右心室壁区域,软件自动获得右心室纵向应变曲线,得到右心室整体纵向应变(RVGLS)值。
2 结果
2.1 一般资料比较 3组一般资料比较差异均无统计学意义(P>0.05)。见表1。
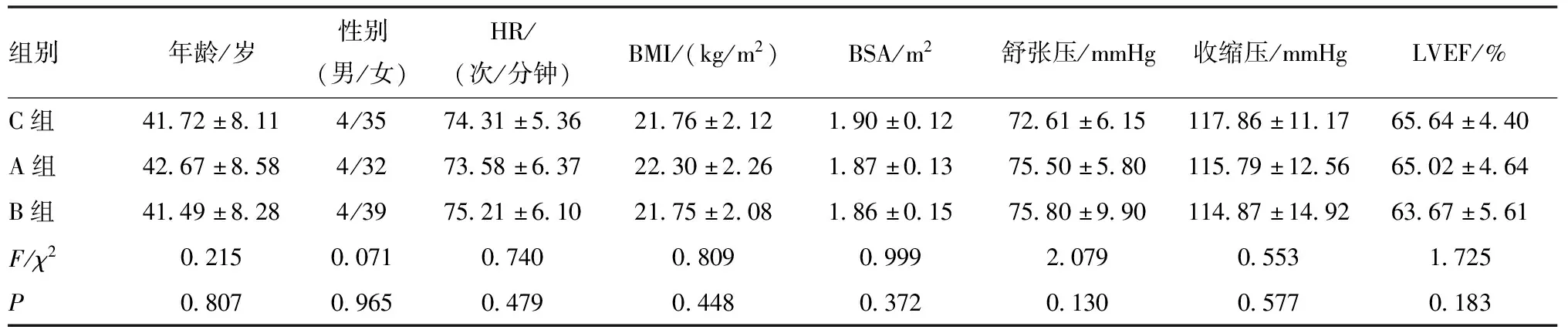
表1 各组一般资料比较
2.2 超声心动图数据比较 A组RVGLS绝对值较C组减小,差异有统计学意义(P<0.05),其他指标在两组的差异无统计学意义(P>0.05);B组RVWT、RVEDDI及PASP值较C组增大,B组S′、TAPSE、FAC及RVGLS绝对值较C组减小,B组RVWT、PASP较A组增大,B组TAPSE、RVGLS绝对值较A组减小,差异均有统计学意义(均P<0.05)。见表2、图1。
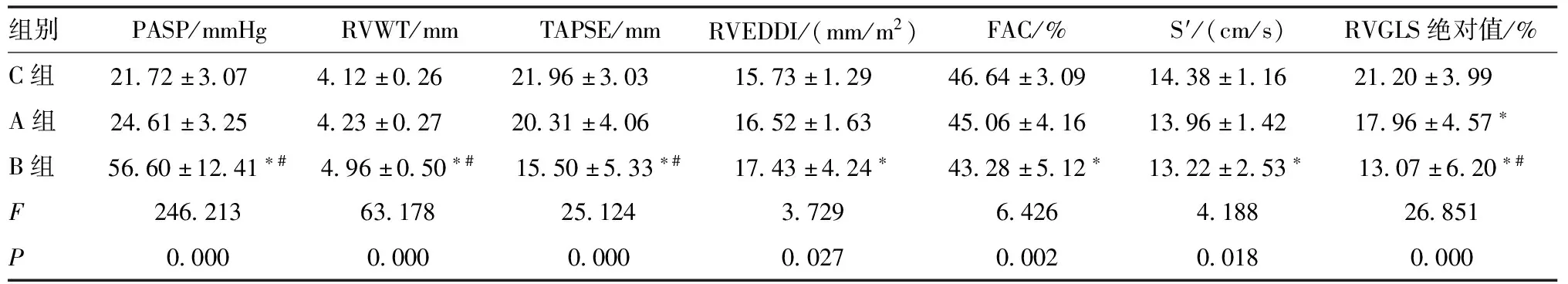
表2 各组超声心动图数据比较

A:C组的心尖四腔心切面纵向应变曲线;B:A组的心尖四腔心切面纵向应变曲线;C:B组的心尖四腔心切面纵向应变曲线。
2.3 相关性分析 SLE患者的RVGLS绝对值与PASP呈负相关(r=-0.765),差异有统计学意义(P<0.01)。
3 讨论
SLE是一种多发于青年女性的自身免疫性疾病,其心脏受累起病隐匿,早期诊断困难。PH是SLE患者的常见并发症,是导致心脏右心功能受损加重的重要因素,研究表明合并PH的SLE患者的两年病死率超过50%,且病程越长,患者合并PH的可能性越大[6],严重危及着人类的身体健康。本次研究结果发现无PH的SLE患者右心收缩功能常规指标变化不明显,是由于早期SLE患者右心构型无明显变化,常规超声心动图不能发现细小变化;然而合并PH的SLE患者右心收缩功能常规指标减退,和既往研究结果[1,6-7]一致,SLE并发PH时,肺动脉的持续性收缩、重构,导致右心室代偿性扩大、右心室游离壁增厚,当PASP继续增高,最终导致常规超声指标S′、TAPSE及FAC下降,即右心室整体收缩功能下降。右心室形态不规则,解剖结构复杂,常规二维超声不能较早发现右心功能异常。既往研究表明[8]右心功能与疾病的严重程度及预后密切相关,故早期发现SLE患者右心功能的变化具有重要临床意义。
2D-STI技术通过追踪感兴趣区域内心肌声学斑点的运动状态反映心肌的应变和应变率来评价心脏功能,无角度依赖性,重复性较高,可以更加早期、精确地对心室功能进行定量评价[9],并且2D-STI的纵向应变作为左心室收缩功能评价指标已经纳入2015年ASE指南[10]。既往有学者应用2D-STI评价SLE患者的左心室收缩功能变化情况[11-12],也均能较早期、可靠地反映左心室收缩功能的变化情况。由于右心室心肌长轴收缩对总的右心室射血能力的贡献占到80%,右心室游离壁的纵向应变较心肌其他方向的应变更加敏感地反映心血管疾病发病早期心内膜下微循环改变,故2D-STI的定量指标RVGLS可以作为评价右心室收缩功能的早期可靠指标[13]。因此本研究通过2D-STI技术评价了SLE患者的右心室收缩功能指标RVGLS的变化情况。研究结果显示合并PH的SLE组患者RVGLS绝对值较对照组及无PH的SLE组患者减小,无PH的SLE组患者RVGLS绝对值较对照组减小,差异均有统计学意义(均P<0.05)。表明SLE组患者在无PH时即出现右心室收缩功能减退,由于SLE患者免疫与炎症反应引起免疫复合物的沉积,激活补体产生全身周围血管炎,故早期SLE患者已经影响心内膜下微循环供血,导致RVGLS绝对值减小,右心室收缩功能受损;而随着病程的进展,PASP逐渐增高,右心室后负荷随之加重,肺血管顺应性降低,右心室扩大、右心室壁增厚,导致右心室心肌缺血加重,RVGLS绝对值进一步减小,而PASP与RVGLS绝对值呈中度负相关(r=-0.76),与张贺彬等研究结果一致[14]。
由于本次研究病例数有限,未将SLE患者病程纳入参考指标,故将在后续加大样本量,以便更好地指导临床治疗。
综上所述,未合并PH的SLE患者右心室收缩功能已经受损,合并PH会加重SLE患者右心室收缩功能受损程度,2D-STI可以早期、准确、定量评价SLE患者右心室收缩功能,可为临床早期诊治提供依据,值得推广。
