健脾益气中药联合吸入性糖皮质激素治疗临床缓解期哮喘患儿的疗效观察▲
2020-10-28陆振瑜
陆振瑜 庄 承
(上海中医药大学附属第七人民医院儿科,上海市 200137,电子邮箱:luzhenyu0206@126.com)
支气管哮喘(简称哮喘)是儿童常见的呼吸道慢性炎性反应性疾病,病情迁延不愈,反复发作,急症发作时可威胁患儿生命。有研究显示,儿童哮喘发病率为1%~4%,且呈逐年增高趋势[1]。控制发作是哮喘治疗的长期目标,吸入糖皮质激素是其首选治疗方法,可快速缓解临床症状,但由于哮喘缓解期患儿的药物副作用大、依从性差等原因,治疗效果欠佳[2]。哮喘属于中医“哮证”“齁喘”范畴,中医治病强调辨证论治。有学者采用“三阶序治法”治疗该病取得较好效果[3-4]。本研究借鉴三阶序治法,采用健脾益气中药联合糖皮质激素治疗临床缓解期哮喘患儿,现报告如下。
1 资料与方法
1.1 临床资料 选择2016年1月至2018年12月我院收治的110例临床缓解期哮喘患儿为观察对象。入组标准:(1)西医诊断符合《儿童支气管哮喘诊断与防治指南(2016年版)》[5]的诊断标准;中医诊断符合《小儿哮喘中医诊疗指南》[6]的诊断标准。(2)属哮喘缓解期,即入组时临床症状体征消失,肺功能恢复至急症发作前水平且维持4周以上。(3)年龄5~14岁,近4周未使用糖皮质激素及中药治疗。排除标准:合并免疫系统、造血系统疾病及继发性喘息或心肝肾严重功能障碍患儿。110例患儿中,男性62例,女性48例,年龄5~13(7.7±1.8)岁;病程0.5~4.6(2.7±0.6)年;轻度36例,中度53例,重度21例。按照随机数字表法将患儿分为联合组和对照组,每组55例。联合组男性30例,女性25例,年龄5~13(7.6±1.9)岁;病程0.6~4.4(2.9±0.7)年;轻度16例,中度27例,重度12例。男性32例,女性23例,年龄5~12(7.8±1.6)岁;病程0.5~4.6(2.5±0.6)年;轻度20例,中度26例,重度9例。两组患儿的年龄、性别、病情等方面比较,差异均无统计学意义(均P>0.05),具有可比性。但联合组病程长于对照组(P<0.05)。本研究经本院医学伦理委员会审查通过,所有患者均对本研究知情同意。
1.2 方法 两组患儿均给予吸入糖皮质激素治疗,即给予布地奈德粉吸入剂(瑞典阿斯利康制药有限公司,进口药品注册证号:H20130322)200~400 μg/次,每晚吸入1次。根据《儿童支气管哮喘防治常规(试行)》[7]调整用法用量。联合组在此基础上给予健脾益气、化瘀通络中药口服治疗,方药组成:党参、茯苓、法半夏、防风、黄芪、辛夷(包煎)、赤芍、地龙各9 g,麸炒白术、陈皮、桃仁、炙甘草各6 g,1剂/d,水煎取汁口服,1~3岁幼儿及幼童煎取150~200 mL,4~6岁学龄前儿童煎取200~250 mL,早晚分服,连用3个月。
1.3 观察指标 (1)哮喘控制效果。于治疗前、治疗后3个月采用中文版儿童哮喘控制测试问卷(Chinese-Childhood Asthma Control Test,Ch-CACT)[8]评估哮喘控制情况,该问卷共7个条目,第1~4条由患儿回答,第5~7条由父母回答,若患儿无法独立回答,可在父母协助下由患儿自己选择答案。总分为27分,得分越高,哮喘控制越好,≤19分视为哮喘未控制,20~22分视为哮喘部分控制,≥23分视为哮喘基本控制。(2)肺功能。分别于治疗前、治疗后3个月采用MicroLab肺功能仪检测肺功能指标,包括1 s用力呼气容积(forced expiratory volume in one second,FEV1)、最大呼气流量(peak expiratory flow,PEF)。(3)中医症候积分。分别于治疗前、治疗后3个月评估患儿气短、自汗、面色萎黄、体倦乏力、食少纳呆、大便异常等中医症候积分,按照症状严重程度评为0~3分,共4级,其中,0分:无症状;1分:偶尔出现相关症状,较轻微;2分:症状经常出现,病情严重;3分:症状持续出现,病情非常严重。(4)记录两组治疗期间哮喘急性发作次数、呼吸道感染次数及住院天数。
1.4 统计学分析 应用SPSS 18.0软件进行统计学分析,计量资料以(x±s)表示,比较采用成组或配对t检验。以P<0.05为差异有统计学意义。
2 结 果
2.1 两组治疗前后肺功能指标、Ch-CACT评分的比较 治疗前,两组患儿Ch-CACT评分、PEF、FEV1比较,差异均无统计学意义(均P<0.05);治疗后,两组上述指标均高于治疗前,并且联合组Ch-CACT评分、PEF均高于对照组(均P<0.05),但两组FEV1比较,差异无统计学意义(P>0.05)。见表1。

表1 两组治疗前后肺功能及Ch-CACT评分的比较(x±s)
2.2 两组治疗前后中医症候评分的比较 治疗前,两组各中医症候评分比较,差异均无统计学意义(均P<0.05);治疗后,两组各中医症候积分均低于治疗前,且联合组均低于对照组(均P<0.05)。见表2。
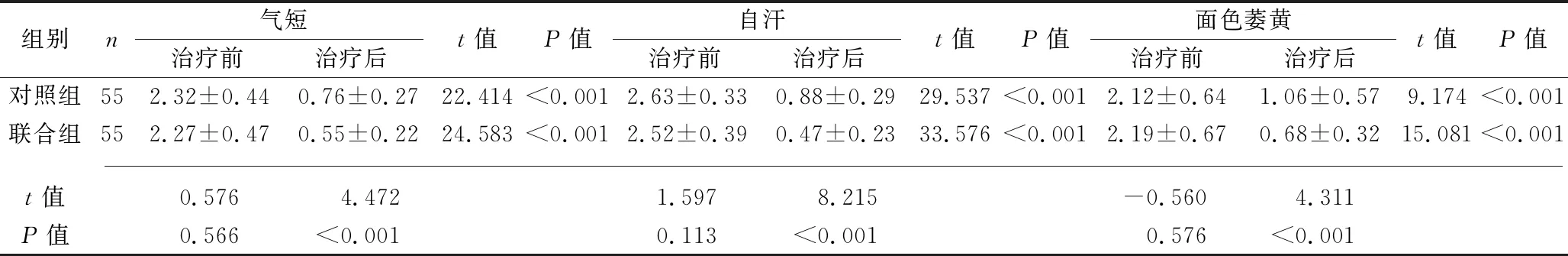
表2 两组治疗前后中医症候评分的比较(x±s,分)

组别n体倦乏力治疗前治疗后t值P值食少纳呆治疗前治疗后t值P值大便异常治疗前治疗后t值P值对照组551.83±0.331.22±0.388.987<0.0012.47±0.361.53±0.5111.173<0.0012.23±0.330.97±0.3918.288<0.001联合组551.88±0.480.82±0.3313.502<0.0012.54±0.420.93±0.3521.840<0.0012.30±0.480.52±0.2125.201<0.001 t值0.637 5.894-0.939 7.1940.891 7.534P值0.526<0.001 0.350<0.0010.374<0.001
2.3 两组治疗期间病情控制情况的比较 联合组治疗期间哮喘急性发作次数、呼吸道感染次数、住院天数均少于或短于对照组(均P<0.05),见表3。

表3 两组治疗期间病情控制情况的比较(x±s)
3 讨 论
近年来,受环境污染加剧、过敏原增多等多种因素的影响,儿童哮喘患病率呈逐年上升趋势,虽然药物可有效缓解和控制哮喘症状,但若不能长期规范治疗与管理,极易反复发作[9]。吸入糖皮质激素对哮喘急性发作的治疗具有无可替代的作用,但其治疗临床缓解期哮喘的效果却并不尽如人意,需要长期吸入,且会引起全身不良反应[10]。临床缓解期哮喘的治疗原则是防止症状加重、预防复发,中医药治疗临床缓解期哮喘有明显优势。有学者观察发现,中药治疗临床缓解期哮喘可改善患儿免疫功能和肺功能,预防和减少哮喘复发[11]。
中医学理论认为,临床缓解期哮喘的病机是肺、脾、肾三脏气虚并相互影响,主要表现为痰瘀交阻,其中哮为夙根;津液运化失常,则痰饮内伏,痰气交阻于气道,若感受外邪则引动风痰而诱发哮喘,邪退正虚,夙根难除,则反复发作、缠绵难愈[12]。因此,治疗临床缓解期哮喘重在扶正固本,健脾、补肺、益肾以调整“伏痰”体质,达到预防复发的目的[13-14]。
王烈教授主张“哮喘三期分治”,以健脾化痰止咳的缓哮方治疗临床缓解期哮喘取得较好疗效[15]。本研究观察健脾益气中药联合吸入性糖皮质激素治疗临床缓解期哮喘的疗效。中药方中,党参、黄芪、白术为君药,有健脾益肺、补气升阳、固表止汗的作用;防风为臣药,有祛风胜湿作用;茯苓健脾安神,陈皮、法半夏降气燥湿、理气化痰,桃仁、赤芍、地龙化瘀通络,辛夷散寒通窍,共为佐使。全方遵循中医治病缓则治其本的原则,共奏健脾益气化痰之功,正气得补,扶正祛邪,使哮证“夙根”得以根除。本研究结果显示,治疗后两组患儿PEF、FEV1、Ch-CACT评分均高于治疗前,并且联合组PEF、Ch-CACT评分均高于对照组,自汗、面色萎黄、体倦乏力、食少纳呆、大便异常、气短等症候积分均低于对照组(均P<0.05),与刘芳等[16]的研究结果相似,表明健脾益气中药联合吸入性糖皮质激素可有效地改善临床缓解期哮喘患儿的肺功能,控制哮喘,更好地缓解患儿的临床症候。本研究结果还显示,治疗期间,联合组患儿哮喘急性发作次数、呼吸道感染次数、住院天数均少于或短于对照组(均P<0.05),表明健脾益气中药联合吸入性糖皮质激素可减少患儿哮喘急性发作次数、呼吸道感染次数,从而减少住院时间。但值得一提的是,在治疗期间如果病情趋于平稳也不应立即停止健脾益气中药的治疗,应继续治疗至少1个月以上,意在彻底拔除夙根,防止复发。
综上所述,健脾益气中药联合吸入性糖皮质激素治疗临床缓解期哮喘,可明显地改善患儿的肺功能和临床症状,减少哮喘复发,改善预后,但该治疗方案的远期疗效尚需更大样本的多中心临床研究进一步证实。
