急性缺血性中风诊断分类的磁共振影像学特征*
2020-10-23秦宝娟倪敬年魏明清张学凯张立苹岳利峰田金洲
秦宝娟,时 晶,倪敬年,魏明清,张学凯,张立苹,岳利峰,李 婷,田金洲
(1.北京中医药大学东直门医院脑病三科,北京 100700;2.北京中医药大学东直门医院放射科,北京 100700)
中风是以半身不遂、口舌歪斜、语言不利、偏身麻木、头晕目眩、四肢不收、神呆不慧、痫样发作,甚至突然昏仆、不省人事等为主要特征的急性脑病[1],其中缺血性中风约占69.6%~78.4%[2-4]。目前临床上一直使用1996年国家中医药管理局脑病协作组制定的《中风诊断与疗效评定标准》,研究显示中风与急性脑血管病两者诊断相似性仅为64.3%~76.2%[5-6],可能与忽视近1/3类中风诊断有关。对此,笔者团队对古代中风分类系统进行了研究,归纳整理出了中风诊断分类框架及其诊断标准,将以歪斜偏废之候为核心症状的临床表型称为真中风,不以歪斜偏废之候为核心症状的临床表型称为类中风[1]。该框架的提出对促进中风诊断分类及其防治具有积极意义。本研究旨在依据这一分类框架探讨急性缺血性中风患者不同诊断分类的磁共振影像学特征,为认识潜在的病因学提供依据。
1 资料与方法
1.1 病例来源 以2017年1月—2018年10月于北京中医药大学东直门医院脑病科住院的274例急性缺血性中风患者为研究对象,根据《中风临床诊断框架的构建》提出的诊断分类标准将患者分为真中风组156例,类中风组118例,对其临床资料进行回顾性分析。
1.2 诊断标准
1.2.1 西医诊断标准 参照《中国急性缺血性卒中诊断指南2018》[7]。1)急性起病。2)局灶神经功能缺损(一侧面部或肢体无力或麻木,语言障碍等),少数为全面神经功能缺损。3)影像学出现责任病灶或症状/体征持续24 h以上。4)排除非血管性病因。5)颅脑计算机断层扫描(CT)/磁共振影像学(MRI)排除脑出血。
1.2.2 中医诊断分类标准 参照《中风临床诊断框架的构建》[1]。1)真中风:以歪斜偏废之候为核心特征的中风临床表型,表现为半身不遂、偏枯、左右不遂、但臂不遂、口舌歪斜、目偏视歧,甚则突然昏仆、不省人事或神昏不语等。2)类中风:不以歪斜偏废之候为核心特征的中风临床表型,表现为四肢无力、神呆不慧或失语、失认或反应迟钝、偏身麻木或疼痛、头晕目眩或行走不稳、痫样发作等。
1.3 纳入标准 1)符合《中国急性缺血性卒中诊断指南2018》的诊断标准。2)发病至入院≤7 d。3)既往无卒中病史或虽有卒中病史但未遗留后遗症者。4)住院期间完善颅脑磁共振及DWI检查。
1.4 排除标准 1)短暂性脑缺血发作。2)经检查证实由脑肿瘤、脑外伤等引起的卒中。3)脑静脉系统病变者。4)合并有心、肝、肾、内分泌系统或造血系统等严重疾病。
1.5 临床资料收集 采集患者的年龄、性别、吸烟史、高脂血症史、高血压史、糖尿病史、冠心病史、房颤史、脑血管疾病家族史、入院Bathel指数、出院Bathel指数等一般资料,糖化血红蛋白、总胆固醇、高密度脂蛋白、低密度脂蛋白、同型半胱氨酸等实验室检查,弥散加权成像(DWI)分型、梗死血管供血区域、梗死灶直径、脑白质病变(WMLs)程度等磁共振影像学特征。
1.6 影像学指标及其评判标准
1.6.1 DWI影像学分型及图像分析 根据DWI上急性期病灶的大小、部位、数量,同时参照Tatu等[8-9]和Damasio等[10]所做的血流分布图,将病灶分为单部位病灶和多部位病灶,单部位病灶分为皮质梗死、皮质-皮质下梗死、大的穿通支梗死(病灶直径>20 mm)、小的穿通支梗死(病灶直径≤20 mm);多部位病灶分为单侧前循环多发梗死、双侧前循环多发梗死、后循环多发梗死、前-后循环多发梗死。在DWI图像上,根据病灶高信号所处区域进行DWI影像学分型[11]并测量病灶直径大小,单部位病灶选取病灶最大层面测量最大径,多部位病灶分别选取最大病灶最大层面测量最大径及最小病灶最大层面测量最大径。
1.6.2 WMLs评分 本研究采用Fazekas评分[12]对WMLs评分。首先对侧脑室旁高信号评分:无病灶评0分,病灶呈帽状或铅笔样薄层评1分,病灶呈光滑的晕圈病灶评2分,病灶呈不规则的脑室旁高信号,延伸到深部白质评3分。然后对深部白质高信号评分:无病灶评0分,点状病灶评1分,病灶开始融合评2分,病灶大片融合评3分。总分为两部分评分之和,分为轻度(1分)、中度(2~3分)、重度(4~6分)。所有评估均基于T2流动衰减反转恢复序列(T2FLAIR)。
1.7 质量控制 DWI影像学分型及测量、Fazekas评分均由2名具有5年以上工作经验的高年资神经内科医生进行,对存在争议的结果,经2名医师讨论后达成统一意见。
1.8 统计学方法 采用SPSS 20.0软件进行统计学分析,不符合正态分布的计量资料以M(P25,P75)表示,组间比较采用非参数Mann-Whitney U检验,计数资料以百分率(%)表示,组间比较采用χ2检验或Fisher精确检验,P<0.05为差异有统计学意义。
2 结果
2.1 真中风组、类中风组患者一般资料比较 两组间性别、吸烟史、高脂血症史、高血压史、糖尿病史、冠心病史、房颤史、脑血管疾病家族史、糖化血红蛋白、总胆固醇、高密度脂蛋白、低密度脂蛋白、同型半胱氨酸相比,差异无统计学意义(P>0.05)。类中风组年龄、住院天数低于真中风组,入院Bathel指数、出院Bathel指数高于真中风组,差异有统计学意义(P<0.05)。见表 1。
2.2 真中风组与类中风组DWI分型比较 274例患者中,DWI单部位病灶164例(59.9%),多部位病灶110例(40.1%)。
两组间皮质梗死、单侧前循环梗死、双侧前循环梗死、后循环梗死、前-后循环梗死比例比较,差异无统计学意义(P>0.05)。类中风组小的穿通支梗死比例明显高于真中风组,皮质-皮质下梗死、大的穿通支梗死比例明显低于真中风组,差异有统计学意义(P<0.05)。见表 2。

表1 真中风组、类中风组患者一般资料比较Tab.1 Comparison of general data of patients between typical stroke group and atypical stroke group
2.3 真中风组、类中风组梗死灶直径、梗死血管供血区域、WMLs程度比较 两组均以累及前循环多见,类中风组累及前循环者比例低于真中风组,累及后循环者比例高于真中风组,差异有统计学意义(P<0.05)。两组WMLs程度相比,类中风组轻度WMLs比例高于真中风组,重度WMLs比例低于真中风组,差异有统计学意义(P<0.05)。两组间梗死灶直径相比,类中风组单部位病灶平均最大直径,多部位病灶平均最大直径及平均最小直径均小于真中风组,差异有统计学意义(P<0.05)。见表3。
3 讨论
张仲景《金匮要略·中风历节病脉证并治》曰:“夫风之为病,当半身不遂,或但臂不遂者,此为痹。脉微而数,中风使然。”首次提出了“中风”的诊断学概念。元代王履归纳历代医家观点,从病因学角度首次提出了“真中风”“类中风”概念,认为“因于风者”,即风邪入中所致者为真中风,而以刘河间、李东垣、朱丹溪所论之“因于火、因于气、因于湿者”为类中风,促进了中风病因由“外因致中”向“内伤积损”的重大转变。清代程国彭《医学心悟·类中风》曰:“凡真中之证,必连经络,多见歪斜偏废之候。”“类中风者……与真中相类而实不同也。”此时真中风、类中风已从病因学概念中脱胎出来成为临床诊断学概念。
在长期系统研究的基础上,1999年王永炎院士带领团队提出以中风“五大主症”区分真中风与类中风,并将两者统称为中风的二级病名,这一分类促进了中风临床诊断框架的形成,对于中风的诊断体系具有拾遗补缺的意义[13-14],使大量后循环梗死、小的穿通支或腔隙性梗死等不以歪斜偏废为临床特征的急性缺血性脑卒中回归到中风诊断框架内[15-16]。近期笔者团队通过对古代文献进行系统梳理,归纳整理出了真中风、类中风诊断标准[1],这对于规范中风临床诊断,促进中风防治具有重要理论和实践意义。
随着影像学技术的发展,临床许多不以歪斜偏废为核心症状的类中风患者依据影像学得以确诊。本研究显示,类中风患者占43.1%,且发病年龄较低、住院天数较短,入院Bathel指数、出院Bathel指数较高,提示临床应将类中风患者作为重要的防治人群。纳入的274例患者中,DWI分型以小的穿通支梗死者比例最多(45.6%),单侧前循环梗死次之(19.0%);梗死血管供血区域以单纯前循环梗死者最多(70.4%),单纯后循环梗死次之(22.6%),与既往研究结果基本一致[17-19]。比较真中风、类中风的磁共振影像学特征,发现类中风组小的穿通支梗死比例高于真中风组,皮质-皮质下梗死、大的穿通支梗死比例低于真中风组,且梗死灶直径低于真中风组。单纯前循环梗死者临床多表现为真中风,单纯后循环梗死临床多表现为类中风。另外,真中风组与重度WMLs相关,类中风组与轻度WMLs相关。由此推断,前循环梗死、大的穿通支或大面积梗死、重度WMLs者多表现为真中风;后循环梗死、小的穿通支或腔隙性梗死、轻度WMLs者多表现为类中风。
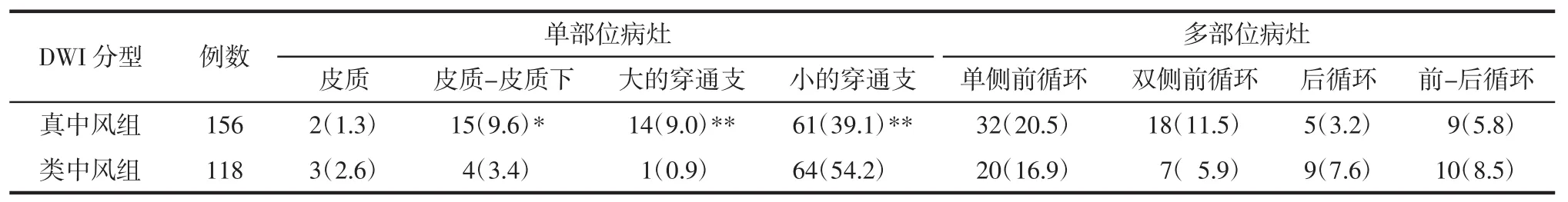
表2 真中风组与类中风组DWI分型比较Tab.2 Comparison of DWI classification between typical stroke group and atypical stroke group 例(%)
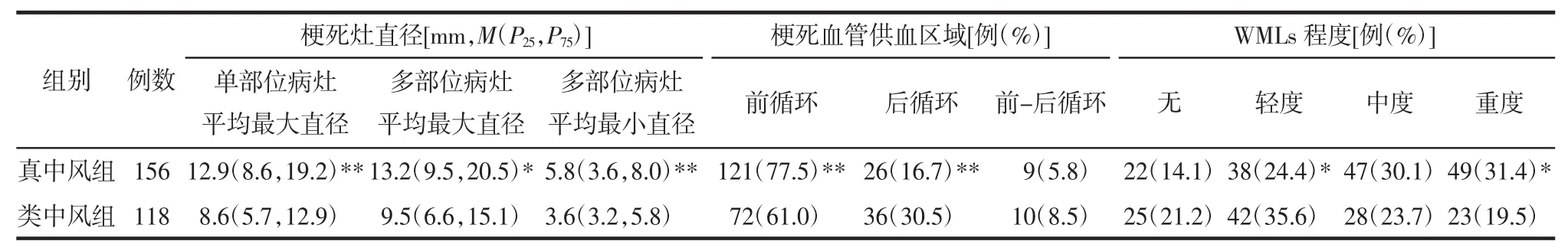
表3 真中风组、类中风组梗死灶直径、梗死血管供血区域、WMLs程度比较Tab.3 Comparison of infarction diameter,area of infarction responsible blood vessels and the degree of WMLs between typical stroke group and atypical stroke group
《中风临床诊断框架的构建》提出的诊断分类与牛津郡社区卒中项目(OCSP)分型[20]有异曲同工之妙。其中真中风与前循环梗死临床特征基本一致,多累及大脑中动脉及其分支,梗死面积大,引起偏侧运动、感觉缺损、偏身忽略、同向偏盲等临床表现。类中风多与后循环梗死和腔隙性梗死有关,梗死面积小,多为椎-基底动脉及其分支闭塞引起头晕目眩、视物不清、行走不稳、失认失语、神呆不慧、痫样发作等临床表现。
深入研究中风诊断分类的病因、发病机制对评估患者的预后,制定个性化中风防治策略具有重要意义。本研究将中风诊断分类系统与磁共振影像学融汇在一起,有利于中医药理论的进一步丰富,深化对中风诊断分类的认识。本研究尚存在一些不足。首先,本研究病例仅来自单中心样本,且病例信息为住院患者,可能存在选择偏倚。此外,主要根据MRI评估梗死血管供血区域,未行全脑数字减影血管造影,可能影响判断的准确性,研究结果有待进一步证实。在今后的研究中,可进一步扩大样本量,并对真中风、类中风组内不同亚型间的影像学特征进行比较。
