新型冠状病毒肺炎患者胸部CT表现及动态变化规律分析
2020-10-21景赟杭贾燕龙白利杰
景赟杭,强 跳,刘 青,贾燕龙,王 雷,文 铁,闫 军,韩 炜,白利杰,王 剑,姬 星
延安大学附属医院影像科(延安716000)
2019年底,湖北武汉爆发了一种由SARS-CoV-2病毒感染引起的肺部疾病[1],即新型冠状病毒肺炎(Coronavirus disease 2019,COVID-19)。该病通过呼吸飞沫或密切接触传播,气溶胶及消化道亦可能传播,传染源主要为已感染的患者,部分病毒携带者也可能为传染源。潜伏期1~14 d,多数为3~7 d,极少数会超过14 d,但有人潜伏期长达24 d[2]。临床表现以发热、干咳、乏力为主,可伴有全身肌肉酸痛及胃肠道等不典型症状,部分危重患者在病程中可无发热症状,重症患者通常一周内出现呼吸困难和(或)低氧血症,严重者出现呼吸窘迫、多器官功能衰竭而死亡[3]。人群普遍易感,儿童少见。传播范围广、速度快、致病力强,截至3月14日24时,据全国31个省(自治区、直辖市)和新疆生产建设兵团报告,累计死亡病例3199例,累计报告确诊病例80844例[4]。韩国、日本、意大利、法国、英国、美国等全球135个国家出现疫情。咽拭子、痰液、下呼吸道分泌物或血液中病毒核酸检测阳性为该病诊断的金标准,而核酸检测特异性强,敏感性差[5]。胸部CT检查的阳性率高于核酸检测[6],在该病的筛查、诊断、病情评估及疗效评价等方面具有重要价值。笔者分析延安大学附属医院医疗集团内诊治过程中5例COVID-19患者的胸部CT表现及病程演变中的动态变化特征,旨在掌握该病的影像学特征及动态变化规律,以便得到及时精准诊治。
对象与方法
1 研究对象 收集2020年1月23日至2020年2月27日经延安大学附属医院医疗集团诊治的5例COVID-19患者的临床资料及实验室检查。男性3例(3/5),女性2例(2/5),年龄3~60岁。其中4例患者有2~7 d内从武汉返回延安病史,另1例56岁女性患者与本组病例中3岁女患者(武汉返回延安病史)有密切接触史。4例(4/5)有不同程度的乏力、咳嗽、发热,1例(1/5)3岁女性患儿仅表现为间断性干咳,但无发热。
2 胸部CT检查方法 5例患者入院及住院期间均在指定专用机房行胸部CT检查。采用联影uCT 64层螺旋CT采集胸部影像数据,管电压120 kV,管电流400 mA,螺距1.0,层厚1 mm,采用骨算法及标准算法,重建3 mm层厚与行1 mm多平面重建(MPR)。5例患者均行胸部CT复查随访,两次检查检间隔3~7 d。5例患者中最少复查2次,最多者复查6次。包括初诊在内总共收集到30次胸部CT检查数据。
3 胸部CT图像分析 5例患者的CT图像均由2名10年以上工作经验的影像诊断医师在PACS工作站上独立分析,观察分析的指标主要有:病变的位置、范围、形态、密度有无胸水及有无淋巴结肿大等。复查图像均与前片对比相应病变的变化。意见不一致时第3位高年资影像诊断医师分析观察,3名讨论后达成一致意见。
结 果
1 入院时首次胸部CT检查 结果 1例(1/5)3岁女童胸部CT无异常改变,4例(4/5)胸部CT均有不同程度病变。4例阳性患者中,1例(1/5)为左肺上叶单发(图1),余3例(3/5)双肺多发(图2)。病变位于肺外带3例(3/5),肺外带及中央1例(1/5)。2例(2/5)显示为小片状及类圆形磨玻璃影,1例(1/5)显示为大片状磨玻璃影与网格状影并存,1例(1/5)斑片状实变及磨玻璃影并伴有“支气管充气征”及“晕征”,3例(3/5)显示伴随血管增粗, 2例(2/5)病灶最大经与胸膜平行。1例(1/5)病灶累及右肺叶间胸膜并胸膜增厚。5例患者胸部CT均未发现肺门及纵膈肿大淋巴结、心包积液、胸腔积液、气胸及肺不张。

图1 1例22岁男性患者左肺上叶小片状磨玻璃影伴小血管增粗 图2 1例56岁女性患者COVID-19双肺多发磨玻璃影及纤维索条
2 患者入院后不同时间段胸部CT表现 患者在入院后不同时间段内行胸部CT检查显示:胸部CT表现呈现出一定变化趋势,见表1。肺内磨玻璃影在入院后2~5 d最为常见,随后病程中逐渐减少。实变密度在疾病过程中呈现出先增多后减少趋势,以6~13 d较常见(66.6%~87.5%),肺内纤维索条病变呈逐渐增多趋势,后期大部分病变(90.9%)可形成纤维索条。

表1 5例新型冠状病毒性肺炎不同时间段影像表现
3 5例患者治疗过程中胸部CT病灶演变情况 在入院治疗过程中,距首次CT检查6~9 d病变明显进展。本组病例中1例(1/5)3岁女童首次CT检查阴性,于第6天行CT检查见左肺下叶新发单发小片状磨玻璃影,边界不清。余4例(4/5)患者病变范围不同程度增大,数目增多,密度增高,均呈双肺多发,磨玻璃影不均匀增高,本组病例2例(2/5)出现“晕征”及“反晕征”(图3)。4例(4/5)病变内实变及亚实变明显,实变病变内可见支气管气象,病灶呈斑片状、类圆形及不规则形等多种形状。1例(1/5)磨玻璃病变伴网格状影(图4),小叶间隔增粗,网格状影部分区域内实变,支气管形态扭曲,周围出现纤维索条。10~13 d复查,1例(1/5)3岁女童患者胸部CT转阴。1例(1/5)18岁男性患者首次显示,右肺下叶斑片状实变及磨玻璃影(图5);入院后第4天复查CT示:病情进展,右肺下叶病灶范围增大,密度增高且新增左肺下叶斑片状高密度影(图6);入院第14天复查CT示:双肺下叶病灶范围较前缩小,密度减低(图7);入院第31天复查CT示:双肺未见异常(图8)。3例(3/5)病灶范围同前,部分区域密度较前减低,均出现纤维索条。14 d以后复查,1例(1/5)3岁女童患者胸部CT未见明确异常。余4例(4/5)病变范围同前比较均有不同程度的缩小,病变密度较前减低,4例均出现不同程度的纤维索条。4周后复查结果示:2例(2/5)仅可见少许纤维索条,3例(3/5)未见异常。在整个病程中,5例(5/5)患者均未见纵膈及肺门肿大淋巴结,未见胸腔及心包积液。

图3 1例22岁男性患者左肺上叶“反晕征” 图4 1例60岁男性患者双肺下叶磨玻璃影、“铺路石征”及“胸膜平行征”

图5 首次CT影像学表现 图6 入院后第4天复查CT影像学表现
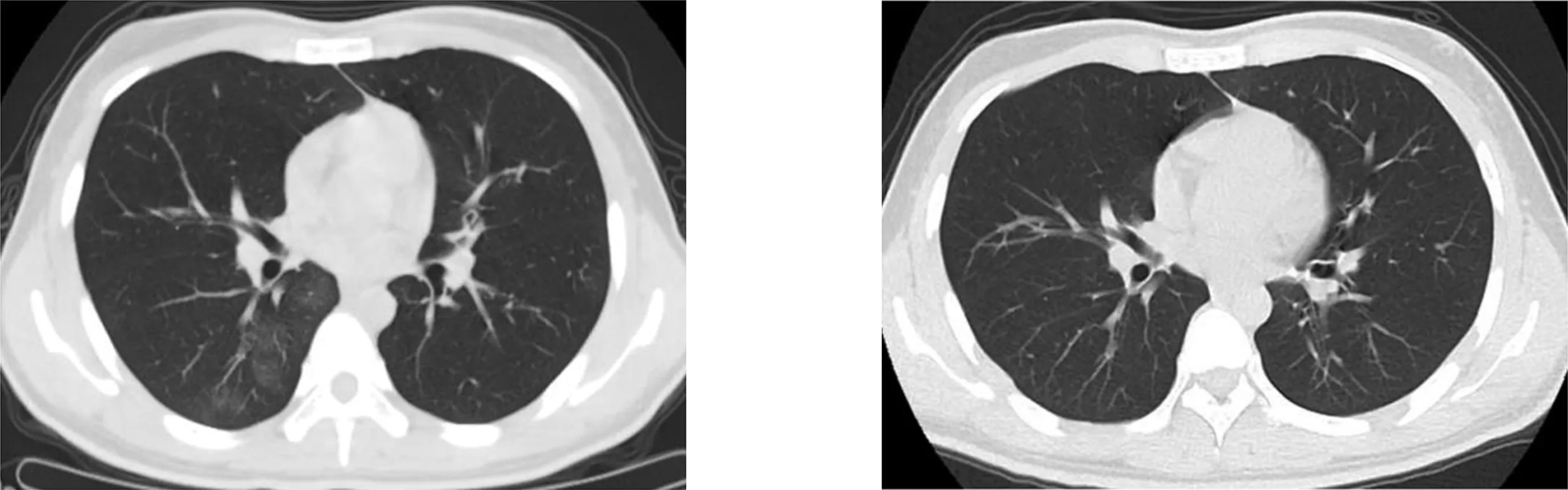
图7 入院后第14天复查CT影像学表现 图8 入院第31天复查CT影像学表现
讨 论
COVID-19胸部CT表现与患者的年龄、免疫状态、病情严重程度、有无基础疾病及医疗干预等有关。胸部CT阴性并不能排除该病,部分轻型患者早期胸部CT可表现为阴性,本组1例3岁患儿核酸检测阳性而胸部CT首诊表现为阴性。
根据病变类型及范围,中华医学会放射学分会传染病学组将疾病分为早期、进展期、转归期、重型或危重型[7]。早期表现为:单发或多发斑片状、结节样磨玻璃影及实变密度增高影,以磨玻璃影为著[8-10],病灶边界不清,病变分布以肺外带及胸膜下为著,偶见内带,以下叶多见,与本组病例特点相吻合。本组病例首诊CT显示病变内3例见小血管增粗,笔者认为与病毒所致炎性反应导致肺小血管充血、扩张有关。本组1例(1/5)见支气管气象,可能与病毒早期未侵犯肺细支气管管壁有关。1例(1/5)病灶内见细网格状影,笔者认为此特点与病毒浸润肺间质有关。2例病例(2/5)最大径均与胸膜平行,呈胸膜平行征改变,笔者认为与病变首先累及皮层肺组织有关,该征象为新型冠状病毒的特征表现,于其他细菌型感染有鉴别意义。1例(1/5)出现叶间胸膜厚,说明该病可侵犯胸膜。进展期表现为磨玻璃密度、实变密度及索条样高密度混杂,以实变密度为著,病变形态多样,可见晕征、反晕征、支气管充气征、细网格征及铺路石征、病变内小血管增粗等多种征象[11-13]。转归期表现为实变及磨玻璃影较少,以残余肺实质带以索条影为著,本组2例(4/5)见多发纤维索条残余,3例(3/5)病变完全吸收。重型或危重型为少数病例48 h内病变迅速进展,病变范围超过50%,表现为双肺弥漫范围的磨玻璃、实变及纤维索条并存病变,少数呈“白肺”改变[10]。本组病例无重型及危重型。
COVID-19的胸部CT动态变化与患者自身体质及医疗救治措施密切相关。本组数据未出现重型及危重型病例,5例患者均治愈出院。我们研究发现在疾病2~5 d内病变处于急性损伤期,病变主要表现为磨玻璃影(80%),少数实变(20%),多数病灶内血管增粗,病变内见细网格影,病灶边界模糊不清。笔者认为与病毒可同时浸润肺间质及实质,肺泡渗出、出血,细小血管炎性反应充血有关。第6~9天病变处于明显的进展期,本组数据中1例(20%)首诊阴性患者于第6天复查病情进展,出现小片状磨玻璃影。1例(20%)首诊显示左肺上叶小片状磨玻璃病变患者于第7天复查,病变进展为双肺多发。余4例病变范围均不同程度增加,密度不同程度增高,病变总体由外周向中央发展,病变以实变密度为著,呈现出实变、磨玻璃影及纤维索条共存的特点,但磨玻璃影较前减少,实变密度影较前增多,病变内见支气管气象、血管增粗、细网格征、晕征、反晕征多种征象并存,与此阶段病变的病理改变复杂多样密切相关。第10~13天复查,1例(20%)3岁女童患者胸部CT转阴,笔者认为可能与该名儿童患者病情轻并且救治措施及时合理有关,儿童相关新型冠状病毒肺炎病程中影像变化特征有待进一步深入研究。1例(20%)病变部分病变范围较前缩小,部分病变范围较前增大,呈现出此消彼长的特点,但总体病变范围还在进展。3例(60%)病灶范围同前,部分区域密度较前减低,部分区域密度较前增高,可能与病变的进展与吸收不均衡有关。大部分患者此阶段为疾病发展的高峰期,对临床诊治具有重要的意义。第14天以后,病变处于吸收期,所有病变范围较前减少,密度较前减低,随着时间的延长,磨玻璃影及实变逐渐减少乃至消失,纤维索条较常见。本组5例患者于4周后复查CT显示:2例患者双肺见少许纤维索条,3例完全正常。由此可见,该病可被完全治愈。本组病例在整个病程中未见纵膈、肺门肿大淋巴结,未见心包及胸腔积液。本研究与Feng等[14]研究结果基本一致,而与姬广海等[15]的研究略有出入。本研究样本量少,研究有一定局限性,COVID-19的影像动态表现复杂多样,有待进一步继续深入研究。
综上所述,COVID-19患者的胸部CT表现具有一定的特征性,结合流行病史及临床资料,有助于确诊该病,在疾病的发展过程中胸部CT动态表现具有一定规律,掌握这些特征及规律,对该病的早诊断、早隔离、早治疗及疗效评价具有一定价值。
