中间入路单侧甲状腺叶全切除术治疗良性甲状腺肿瘤患者的临床效果
2020-10-18张露文
张露文
(焦作市第二人民医院 甲状腺乳腺外科,河南 焦作 454100)
良性甲状腺肿瘤属于临床常见的内分泌系统疾病,发病率呈逐年上升趋势,多发于青年女性[1]。临床主要采用手术治疗,随医疗技术发展,单侧甲状腺叶全切除手术得到广泛应用,具有良好的治疗效果。目前关于其入路方式选择尚无标准答案,已成为临床研究的热点问题[2-3]。中间和外侧入路属于临床常见入路方式,针对两者具体入路手术治疗效果报道较少。本研究选取96例良性甲状腺肿瘤患者,旨在探讨中间入路单侧甲状腺叶全切除术的临床疗效。
1 资料和方法
1.1 一般资料选取焦作市第二人民医院2018年1月至2019年10月收治的96例良性甲状腺肿瘤患者,依据手术方式分为中间组(48例)和外侧组(48例)。外侧组:男20例,女28例;年龄23~54岁,平均(38.51±7.02)岁;甲状腺腺瘤25例,甲状腺囊瘤23例;肿瘤直径3.1~6.8 cm,平均(4.93±0.90)cm。中间组:男22例,女26例;年龄22~55岁,平均(38.49±7.21)岁;甲状腺腺瘤21例,甲状腺囊瘤27例;肿瘤直径3.1~6.9 cm,平均(4.92±0.87)cm。两组年龄、性别、肿瘤类型、肿瘤直径等一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会审批同意。
1.2 纳入及排除标准(1)纳入标准:①经B超、触诊、病理活检等检查确诊为良性甲状腺肿瘤;②手术治疗;③签署知情同意书。(2)排除标准:①合并肾、肝、心等器官严重功能异常;③合并手术禁忌证;④伴有严重血液凝固功能异常;⑤合并严重精神异常、认知障碍。
1.3 治疗方法
1.3.1外侧组 接受外侧入路单侧甲状腺叶全切除术治疗。气管插管,全身麻醉,于胸骨切迹处1~2横指位置左右对称做4~5 cm kocher切口,利用超声刀切开皮下组织、颈阔肌,寻找病灶位置,由甲状腺叶外侧逐渐分离,结扎甲状腺血管,由甲状腺叶外侧逐渐分离到峡部,切除甲状腺叶、肿块,缝合切口。
1.3.2中间组 接受中间入路单侧甲状腺叶全切除术治疗。气管插管,全身麻醉,于胸骨切迹处1~2横指位置左右对称做3~4 cm kocher切口,利用超声刀沿颈白线切开皮下组织以及颈阔肌,暴露气管,牵扯颈前肌群,确认病变甲状腺位置,利用超声刀切开其被膜,扩大真包膜、假包膜间隙,裸露两侧甲状腺体,切断甲状腺峡部,并给予结扎;暴露甲状腺悬韧带,利用超声刀切开甲状腺外侧韧带及悬韧带;将甲状腺和其肿块翻起,利用夹钳夹断气管前外侧甲状腺峡部,切除甲状腺叶、肿块,缝合切口。
1.4 观察指标(1)手术相关指标,包括手术时长、术中失血量、切口长度、术中引流量、术后住院时长。(2)并发症,包括喉返神经损伤、喉头水肿、出血、短暂性抽搐。(3)血清炎症因子水平。取晨起空腹静脉血4 mL,以1 500 r·min-1转速持续离心30 min,取血清,经酶联免疫吸附法测定血清白细胞介素-6(interleukin-6,IL-6)、肿瘤坏死因子-α(tumour necrosis factor-α,TNF-α)水平。

2 结果
2.1 手术相关指标两组术中引流量比较,差异无统计学意义(P>0.05);中间组手术时长、术后住院时长短于外侧组,切口长度小于外侧组,术中失血量少于外侧组(P<0.05)。见表1。

表1 两组手术相关指标比较
2.2 血清炎症因子术前两组血清TNF-α、IL-6水平比较,差异无统计学意义(P>0.05);术后中间组血清TNF-α、IL-6水平低于外侧组(P<0.05)。见表2。

表2 两组手术前后血清炎症因子水平比较
2.3 并发症中间组并发症发生率(4.17%)低于外侧组(16.67%)(P<0.05)。见表3。
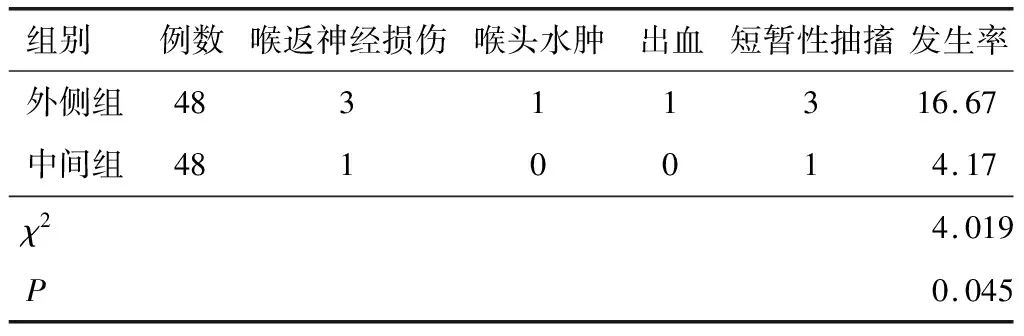
表3 两组并发症发生情况比较(n,%)
3 讨论
研究指出,良性甲状腺肿瘤患者中10%~25%由良性病变转为恶性病变,因此,早期治疗良性甲状腺肿瘤具有重要意义[4]。手术为首选治疗方式,目前临床广泛采用单侧甲状腺叶全切除手术,对入路方式并未有统一标准,多采用中间和外侧两种入路,但哪种入路方式效果更好,仍需进一步研究[5]。
本研究结果显示,两组术中引流量比较,差异无统计学意义,但中间组手术时长、术后住院时长短于外侧组,切口长度小于外侧组,术中失血量少于外侧组,并发症发生率低于外侧组。这说明与外侧入路单侧甲状腺叶全切除术相比,中间入路单侧甲状腺叶全切除术治疗可明显改善手术情况,加快康复进程,降低并发症发生风险。分析其原因有以下几点:(1)中间入路在解除甲状腺峡部、韧带等硬固定后,腺体能朝中间移动,可缩短切口长度,减少术中失血量,促进术后康复;(2)中间入路可充分暴露甲状腺体,开阔手术视野,有利于主刀医生处理甲状腺体以及周围血管,降低手术难度,促进手术顺利进行,从而达到缩短手术时长的效果;(3)中间入路首先将固定甲状腺解除,对松动甲状腺实施处理,可避免暴露喉返神经,降低损伤喉返神经概率,减少并发症发生[6]。但在临床应用时应注意,实施手术时需最大限度减少对甲状腺功能的损伤,以免术后出现严重并发症。
炎症因子IL-6、TNF-α在正常状态呈低水平表达,在机体受创或术后可显著升高,侧面反映应激反应程度。IL-6可诱导B细胞发生分化并产生抗体,参与机体的免疫应答,属于机体、组织受损的重要标志物之一;TNF-α是由活化淋巴细胞、巨噬细胞以及B细胞产生,在炎症反应中出现最早以及最为重要的炎症介质,可作为组织损伤和细胞介导免疫反应的主要指标之一[7-8]。本研究结果显示,术后中间组血清TNF-α、IL-6水平低于外侧组。这说明与外侧入路单侧甲状腺叶全切除术相比,中间入路单侧甲状腺叶全切除术创伤较小,可抑制炎症反应,促进术后康复。
综上所述,与外侧入路单侧甲状腺叶全切除术比较,中间入路单侧甲状腺叶全切除术应用于良性甲状腺肿瘤患者临床治疗中,可明显改善手术状况,抑制炎症反应,加快康复进程,降低并发症发生率。
