食管癌患者迷走神经肺支切断术对肺功能的影响
2020-09-27谢丽英邱灵栋王兰平
张 岩 谢丽英 邱灵栋 王兰平 张 强
1.山东第一医科大学(山东省医学科学院),山东 泰安 271016; 2.山东第一医科大学第二附属医院胸外科,山东 泰安 271000; 3.山东第一医科大学第二附属医院手术室,山东 泰安 271000
食管癌是消化道的一种常见恶性肿瘤[1],食管癌占所有肿瘤的1%及所有与肿瘤相关死亡的2%[2],已经成为严重威胁人们健康的疾病之一。手术治疗是其治疗的主要方式,由于过程比较复杂,操作难度大,麻醉及手术时间较长,对患者的创伤也较大,术后很容易出现肺部感染、呼吸衰竭等肺部并发症,严重的并发症甚至可导致患者的死亡。食管癌患者在行食管癌根治术后出现肺功能损伤的发病率非常高,约占据18%~44%[3]。因此食管癌患者行食管癌根治术后的肺功能是我们关注的重点,积极寻找能够有效保存肺功能的方法一直是胸外科医师关注的重要的课题[4]。本研究通过对行食管癌根治术的138例患者的临床资料进行回顾性分析,观察患者术后肺部并发症发生情况、肺功能情况及气道高反应性(airway hyperresponsiveness,AHR)的好转情况。现将研究报道如下。
1 资料与方法
1.1 临床资料
选取2015年8月—2019年12月山东第一医科大学第二附属医院收治的中下段食管鳞状细胞癌患者138例,其中68例患者合并有气道高反应性,迷走神经切断组35例(观察组),保留组33例(对照组);另外70例为单纯食管癌患者,迷走神经切断组35例(观察组),保留组35例(对照组)。各组的性别构成比及年龄构成比、肿瘤位置等比较差异均无统计学意义(P>0.05)。
对于所有食管癌患者纳入标准:①经影像学及电子胃镜活检病理结果确诊均为中下段食管鳞状细胞癌患者;②所有食管癌患者均为初次诊断,未行放化疗等治疗;③心肺功能均可耐受手术;④凝血功能均在手术允许范围内;⑤所有手术方式均为经左胸入路行食管癌根治术。
对于伴气道高反应性患者的纳入标准:①既往有慢性咳嗽病史(病程>8周),以刺激性干咳为主;②慢性咳嗽多与运动过度或外界刺激因子有关;③咳嗽时伴喘息、胸闷症状。
1.2 手术方式
食管癌患者入室后均给予行静脉复合全身麻醉、双腔气管插管,麻醉成功后,患者取右侧卧位,经左胸后外侧切口入胸,游离胸段食管达主动脉弓上,钝性分离迷走神经及左肺分支,清扫纵隔淋巴结,打开膈肌游离腹段食管及近端胃,保留胃网膜右血管弓,清扫贲门及胃左动脉旁淋巴结,主动脉弓上距离肿瘤3~5 cm切断食管,切除部分近端胃做管状胃,经食管床提至主动脉弓上,行食管胃端侧吻合,经鼻放置胃管于残胃内,十二指肠营养管置于空肠上段,手术过程中应注意减少肺组织的牵拉。患者均顺利完成手术,清醒后安返病房。
1.3 术后处置
术后给予持续心电监护,常规使用静脉麻醉镇痛泵镇痛,胸带固定胸廓,将胸腔引流管牢固固定在胸廓,避免胸腔引流管牵拉而引起疼痛等不适。术后常规应用抗菌药物,并给予静脉营养支持等对症治疗。注意胸腔闭式引流量的变化,保持胸腔闭式引流管的通畅,根据复查床旁胸部平片的情况及时给予拔除胸腔闭式引流管,以减少引流管对胸壁及肺组织的刺激。禁食禁水1周后给予复查上消化道造影(碘佛醇60 mL),观察吻合口是否有吻合口瘘的发生。
1.4 观察指标
手术一般情况:包括手术时间、麻醉时间、胸腔引流天数、术后住院天数;术后肺功能及肺部并发症发生情况;伴气道高反应性患者术后气道高反应性改善情况。
1.5 统计学处理
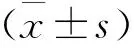
2 结 果
2.1 一般资料及术前肺功能
单纯食管癌患者与食管癌伴气道高反应性患者性别、年龄、组织学类型等一般资料比较,差异均无统计学意义(P>0.05);术前肺功能比较,差异有统计学意义(所有指标比较均P<0.05)。一般资料及术前肺功能结果见表1。
2.2 单纯食管癌患者观察组与对照组手术一般情况及术后肺功能的比较
单纯食管癌患者观察组与对照组手术时间、麻醉时间、胸腔引流天数、术后住院天数比较差异均无统计学意义(P值>0.05)。观察组患者术后出现3例肺部感染,1例肺不张;对照组患者术后出现2例肺部感染,3例肺不张;观察组与对照组术后肺部并发症的发生率比较,差异无统计学意义(P=1.000)。观察组及对照组术后肺功能比较,差异无统计学意义(所有指标均P>0.05)。具体见表2,3。

表2 单纯食管癌观察组与对照组手术一般情况比较

表3 单纯食管癌观察组与对照组术后肺功能比较
2.3 食管癌合并气道高反应性患者观察组与对照组一般情况及术后肺功能的比较
食管癌合并气道高反应性患者观察组与对照组手术一般情况比较差异均无统计学意义(P值均>0.05)。观察组患者术后出现1例肺部感染,2例肺不张;对照组患者术后出现4例肺部感染,3例肺不张;观察组发生肺部并发症的人数较少,但经分析组间差异无统计学意义(χ2=1.273,P=0.259)。观察组与对照组术后3月肺功能比较,差异有统计学意义(所有指标均P<0.05)。具体见表4,5。

表4 食管癌合并AHR观察组与对照组手术一般情况比较
表5 食管癌合并AHR观察组与对照组术后肺功能比较
2.4 食管癌伴气道高反应性患者观察组和对照组术后气道高反应性症状改善情况
食管癌伴气道高反应性患者观察组共35例,术后气道高反应性症状改善11例,显著改善7例,痊愈4例,无效13例;对照组术后气道高反应性症状改善7例,显著改善3例,痊愈2例,无效21例。观察组患者术后气道高反应性症状好转率(62.9%)明显高于对照组(36.4%),差异具有统计学意义(χ2=4.769,P=0.029)。见表6。
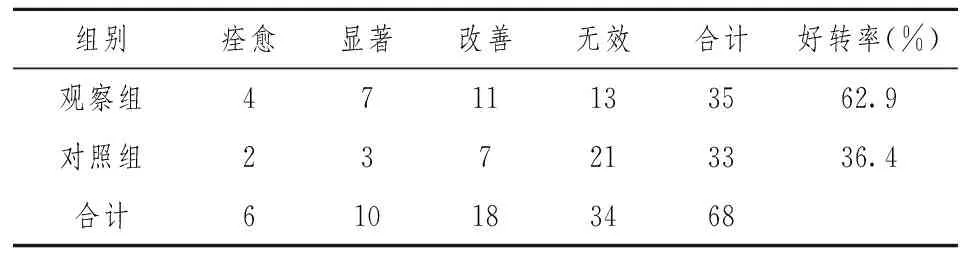
表6 两种干预对气道高反应性症状的疗效比较
3 讨 论
食管癌的发病率和病死率在我国都处于前列,目前食管癌手术治疗主要为根治性手术,对患者的创伤较大,很容易引起术后并发症。据研究报道,目前食管癌根治术的术后肺部并发症发生率已经成为第一位,已经明显的超过了过去的吻合口漏[5-8]。根据统计,食管癌手术后造成食管癌患者围手术期死亡的最重要的原因为肺部并发症,而肺部并发症的发生率高达25%~50%[9]。有研究显示行开胸食管癌根治术的患者术后6个月仍可观察到肺功能损伤情况[10-11]。在正常情况之下,肺功能的基础需要健全的呼吸肌、正常的肺组织以及通畅的气道,另外胸廓的完整性及顺应性也起着重要作用[12-13]。而患者在行手术过程中,肋间呼吸肌及膈肌都会有或多或少的损伤。另外患者咳嗽自主性差、长期的吸烟史、营养不良等等也是术后发生肺部并发症的重要因素。在本次研究中,食管癌伴气道高反应性患者迷走神经肺支切断组与保留组术后发生肺部并发症数量的比例分别为8.5%和21.2%,可以看出切断组数量少于保留组,但通过分析比较,组间差异无统计学意义(P值>0.05),考虑可能与样本数量过少有关。
气道高反应性是气道在受到变应原或者其他的刺激因子刺激后,呼吸道阻力明显增大的病理生理状态。研究表明,持续增加的气道反应性会引起肺功能的持续下降,加剧呼吸系统疾病的发展和发生[14]。在临床当中有许多疾病都可出现气道高反应性,而最有代表性的疾病当属哮喘。近些年来,研究表明气道高反应性和小气道功能的关系密不可分[15-17],在肺功能报告中,FEF25%、FEF50%、FEF75%及MMEF是最能反应小气道功能的指标。在本研究中,通过比较单纯食管癌与食管癌伴气道高反应性患者的术前肺功能,我们可以发现,单纯食管癌患者术前肺功能明显优于食管癌伴有气道高反应性患者的术前肺功能,而FEF50%、FEF75%及MMEF相比较与其他肺功能指标来说,差异更加的明显,这与既往的研究大体一致。迷走神经与气道高反应性的关系非常的密切,在支气管哮喘发病机制的研究表明,迷走神经兴奋导致气道高反应性是重要因素。根据报道,通过对哮喘大鼠行单侧颈部迷走神经阻断术,可抑制大鼠气道的炎症,降低气道高反应性,从而降低支气管哮喘的发作[18]。孟岚等[19]在胸腔镜手术中给15例并发哮喘患者使用罗哌卡因阻滞迷走神经,阻滞后喘息等症状明显的缓解。在本研究中,单纯食管癌患者迷走神经切断与保留对术后肺功能并无特殊影响,而在食管癌伴气道高反应性患者,观察组与对照组术后3月肺功能指标比较,组间差异均具有统计学意义,观察组术后3月肺功能明显优于对照组;观察组与对照组术后气道高反应性好转的有效占比分别为62.9%及36.4%,经比较分析迷走神经肺支的切断对于气道高反应性有一定的改善作用。
对于手术者在手术过程中若发现淋巴结或肿瘤侵及迷走神经应将神经完整切除,如若保留迷走神经,会影响手术的根治性的原则。本次研究中食管癌合并气道高反应性患者样本含量较少,因此结果可能存在一定的偏差。其次术后常规需应用祛痰镇咳等药物,对于气道高反应性有一定的缓解作用,因此气道高反应症状好转的人数存在一定的误差。
综上所述,食管癌伴气道高反应性患者在行根治性手术中切断迷走神经肺支对肺功能有一定的保护作用,有利于患者的恢复。而切断迷走神经肺支在一定程度上可改善气道高反应性,值得进一步推广。
